陰超聲聯合血清β-HCG、孕酮檢測早期先兆流產的臨床價值
倪素娜
【摘?要】目的:探討經陰超聲聯合血清β-HCG、孕酮檢測早期先兆流產中的臨床價值。方法:選取2019年以前來我院就診的150例患者,分為先兆流產組、流產組及正常妊娠組,所有對象均行陰道超聲、血清β-HCG、孕酮檢查,觀察妊娠黃體內部回聲及不同時間段絨毛間隙血流變化,分析早期先兆流產的診斷靈敏度、特異度及準確率。結果:與流產組相比,正常妊娠和先兆流產兩組在絨毛間隙血流的VPS、ACT及RI上差異均有統計學意義(P?<0.05);血清β-HCG、孕酮水平在正常妊娠組、先兆流產組、流產組依次降低(P?<0.05);血清β-HCG、孕酮聯合檢測對流產診斷的靈敏度、特異度及準確度顯著高于單項檢測;超聲妊娠黃體厚壁雙環型比例在先兆流產組、難免流產組、正常妊娠組依次降低,不均質低回聲型比例在難免流產組、先兆流產、正常妊娠組依次降低(P?<0.05)。結論:陰超聲聯合血清β-HCG、孕酮能更準確地判斷先兆流產。
【關鍵詞】陰超聲;血清β-HCG;孕酮;先兆流產
【中圖分類號】R714???【文獻標識碼】A????【文章編號】1672-3783(2020)02-0073-01
胚胎、環境等多因素可引起早期流產,首選是保守治療,可用黃體酮等保守治療因母體黃體功能不足、胎盤分泌功能不足引起流產,而先兆流產早期診斷顯得尤為重要。血清β-HCG、孕酮都是先兆流產檢測的重要手段,且方便、快捷,可協助了解流產預后的重要指標。陰超聲是婦產科妊娠相關疾病常用的一種無創性檢查[1],本研究探討上述三者判斷先兆流產價值,現報告如下:
1?資料與方法
1.1一般資料
兆流產組60例,流產組30例,正常妊娠組60例。根據患者病史、癥狀體征及輔助檢查,明確診斷正常妊娠、先兆流產及流產,排除嚴重臟器損傷者、腫瘤者等,孕婦年齡21至38歲,停經時間31至48天,平均41.2±8.2天。
1.2?研究方法
所有對象經陰超聲檢測,測孕囊絨毛間隙動脈血流VPS、ACT及RI,觀察三組患者中厚壁雙環型及不均質低回聲型所占比例;晨起空腹采肘靜脈血,經離心分離血清,檢測血清β-H?CG及孕酮水平。
1.3統計學分析
本研究應用SPSS20.0軟件進行統計學分析,計數資料采用百分位數表示,選擇卡方檢驗進行數據比較,計量資料采用()表示,選擇t檢驗進行數據比較。
2?結果
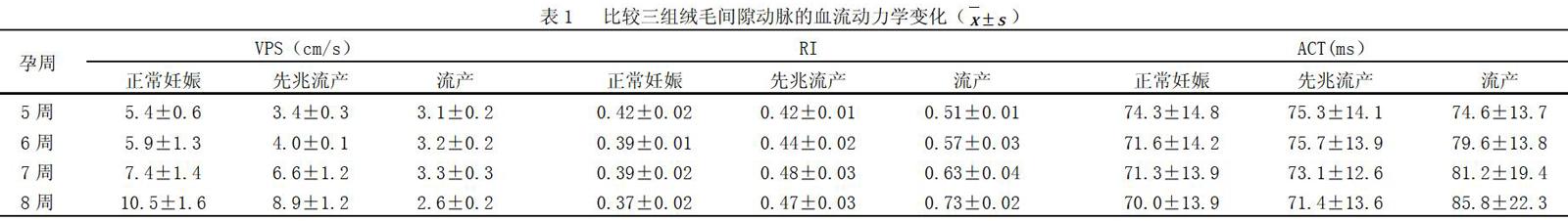
2.1比較三組絨毛間隙動脈的血流動力學變化
正常妊娠、先兆流產兩組VPS、RI及ACT與流產組有差異?(P?<0.05),正常妊娠、先兆流產兩組隨孕周的增加VPS增大,ACT減少,流產組較正常妊娠、先兆流產組VPS?及ACT的值顯著低;RI在正常妊娠組逐漸降低,先兆流產組先增后降,流產組增加,見表?1。
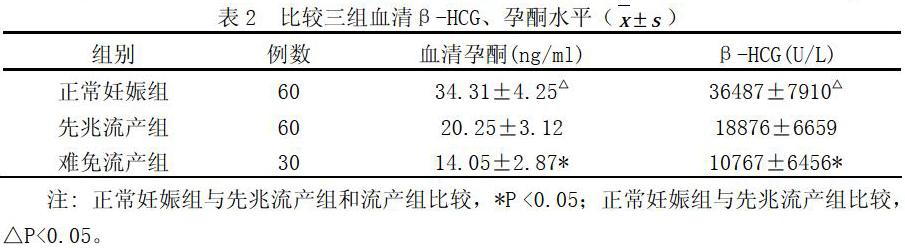
2.2比較三組血清β-HCG、孕酮水平
血清β-HCG、孕酮水平在正常妊娠組、先兆流產組、流產組依次降低(P?<0.05),見表2。
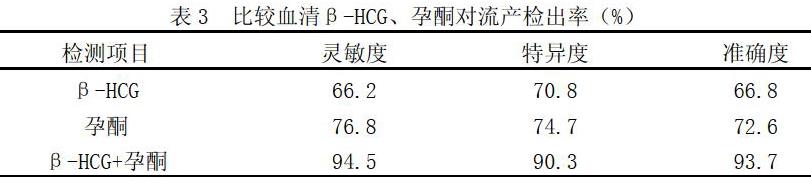
2.3比較血清β-HCG、孕酮對流產檢出率
血清β-HCG、孕酮聯合檢測對流產診斷的靈敏度、特異度及準確度顯著高于單項檢測,見表3。
2.4?三組超聲妊娠黃體回聲比較
超聲妊娠黃體厚壁雙環型比例在先兆流產組、難免流產組、正常妊娠組依次降低,不均質低回聲型比例在難免流產組、先兆流產、正常妊娠組依次降低(P<0.05),見表4。
3?討論
在妊娠28周以前出現腹痛、少量陰道出血、無妊娠組織排除的妊娠反應稱之為先兆流產。先兆流產以保守治療為主,嚴格臥床休息,采用黃體酮保胎治療無效者,需提前終止妊娠,其主要病因包括黃體功能不足、染色體異常、母體感染、遺傳缺陷、免疫異常等[2]。我們知道很大部分患者伴有大失血等嚴重并發癥,保守治療失敗,最終發展為稽留流產、難免流產,浪費大量的治療費用資源,也對患者造成嚴重的心理影響。國內外已報到孕酮作為檢測先兆流產的重要指標,也是保守治療預后的重要指標,但臨床上單靠孕酮檢測先兆流產的效果欠佳。
陰超聲檢查本就是無創傷檢測,在先兆流產早期診斷中至關重要,陰超聲檢查分辨率高、圖像清晰,不受肥胖、脹氣、膀胱充盈不足等因素影響,探頭可直入病位,可檢測到微小病變部位,尤其是孕囊微細結構,準確、方便、快捷、安全,其局限性是患者著床部位、絨毛間隙血流、胚芽、子宮內膜厚度等微細結構掃查范圍受限,而上述結構均與先兆流產相關,嚴密監測即可推斷是否先兆流產,因此,本研究中聯合β-HCG、孕酮判斷先兆流產可能性。本研究階段為孕5-8周,妊娠后黃體功能和胎盤功能交替期[3-4],此階段,黃囊、胚胎、滋養層及螺旋動脈層層相關,致小動脈血管擴張,收縮發力,絨毛間隙血流變化,致使胎盤局部血流形成“高流低阻”[5-6],因此,絨毛間血流變化也是本研究觀察的重要指標,流產組較其他兩組VPS、ACT及RI差異有統計學意義,其他兩組無差異,說明高阻力低流速灌注不能為妊娠囊生存提供足夠營養,致其血流減少,枯萎,停止發育。
正常妊娠過程中,滋養層細胞可分泌β-HCG,隨著孕周推移,可檢測出β-HCG數值越來越高,而先兆流產患者由于其子宮內膜輕度增生,滋養層細胞發育欠佳,致使β-HCG數值降低,因此,β-HCG水平檢測是預測先兆流產的一個特異性指標?[7-8]。同理,早期先兆流產致使滋養層細胞發育受阻,活力低下,孕酮值小于正常值,難以維系妊娠的正常進行?[9-10]。本研究結果示正常妊娠組β-HCG、孕酮高于先兆流產組和流產組,先兆流產高于流產組,提示正常孕期β-HCG、孕酮水平降低,高度懷疑早期先兆流產,既往研究已證實連續檢測血清β-HCG、孕酮水平可指導先兆流產預后,評估治療等,必然與妊娠結局相關?[11]。同時兩項指標聯合檢測敏感度、特異度、準確度明顯高于單項數值,說明兩者聯合檢測存在互補性,能更準確地預測先兆流產的妊娠結局。妊娠后隨著孕周增加,胚胎滋養層細胞需分泌更高水平血清β-HCG來維持妊娠黃體功能[12],與先前研究報道血清β-HCG水平沒有隨著孕周增加而上升,需警惕先兆流產可能。研究結果示,β-HCG聯合孕酮監測流產的敏感度、特異度及準確度顯著高于單項檢測,說明兩者聯合可更準確地判斷先兆流產的妊娠結局。
綜上所述,陰超聲聯合血清β-HCG、孕酮檢測早期先兆流產準確率高于單項檢測,避免單項檢測局限性,有助于早期發現、診斷和治療,保障孕婦健康與生命安全。
參考文獻
[1] 陳智毅,梁偉翔,梁琨.經陰道彩色多普勒能量超聲對早期妊娠黃體的臨床研究[J].實用婦產科雜志,2006,,22(7):425-427.
[2] 董智力,王國緯,南燕燕.地屈孕酮用于先兆流產保胎治療的臨床效果觀察[J].中國現代藥物應用,2012,6(5):14-15.
[3] 吳國振,鐘圓圓,吳花英,等.507?例先兆流產β-HCG?RIA控制結果分析[J].現代診斷與治療,1995,6(4):213-214.
[4] 樂杰,主編.婦產科學[M].第5版.北京:人民衛生出版社,2001.38-125.
[5] Kurjak?A,Kupesic?S,Kostovic?L.Vascularization?of?yolk?sac?and?vitelline?duct?in?normal?pregnancies?studied?by?transvaginal?color?and?pulsed?Doppler[J].J?Perinat?Med,1994,22(5):433-?434.
[6] Kurjak?A,?Kupesic?S,HafnerT,etal.Conflicting?data?on?intervillous?circulation?in?early?pregnancy[J]J?Perinat?Med,1997,25(3):225-225.
[7] 于傳鑫,李誦弦.實用婦科內分泌學[M].2版.上海:復旦大學出版社,2004:177.
[8] Cunningham?FG.威廉姆斯產科學[M].20版.西安:世界圖書出版公司,2001:131.
[9] ZHANG?X,SHI?H,CHEN?X.Epithelioid?trophoblastic?tumor?after?induced?abortion?with?previous?broad?choriocarcinoma:?a?case?report?and?review?of?literature[J].Int?J?Clin?Exp?Pathol,2014,7(11):8245-8250.
[10] Kupesic?S,Kurjak?A.The?assessment?of?normal?and?abnormal?luteal?function?by?transvaginal?color?Doppler?sonography[J].Eur?J?Obstet?Gynecol?Reprod?Biol,1997,72(1):83-87.
[11] 楊亞濱,張艷梅,索磊.血清孕酮、?HCG聯合檢測在早期先兆流產中的臨床意義[J].中國優生與遺傳雜志,2013,(1):52,76.
[12] 張勵,劉建華.血清β-HCG和孕酮聯合檢測用于異位妊娠早期診斷的臨床觀察[J].中國婦幼保健,2012,27(1):81-83.

