比較腹腔鏡腹腔內(nèi)與開放腹膜前間隙補片置入術治療腹壁切口疝的效果
徐云飛 司亞卿 王釗 袁甲祥 王群 王濤
鄭州大學第一附屬醫(yī)院微創(chuàng)外科 鄭州 450052
腹壁切口疝是常見的腹部術后并發(fā)癥,發(fā)病率為 5%~10%[1],修補術是首選的治療方式。開放單純縫合修補術操作簡單,但并發(fā)癥較多,復發(fā)率高達43%~100%[2]。目前的推薦方案是在單純縫合的基礎上采用補片進行修補[3]。其中最常用的術式為腹腔鏡腹腔內(nèi)補片置入術(intraperitoneal onlay mesh,IPOM)與開放腹膜前間隙補片置入術(Sublay )[4-5]。選擇2016-01—2019-01間在我院接受修補術的76例腹壁切口疝患者,對其臨床資料進行回顧性分析,以比較腹腔鏡IPOM術與開放Sublay術的效果。
1 資料與方法
1.1一般資料本組76例患者中,男33例,女43例;年齡25~88歲,平均64.3歲。中線疝23例,側腹壁疝53例。缺損面積9~300 cm2。均按《腹壁切口疝診療指南 (2018年版)》[3]的要求經(jīng)彩超、CT和(或)MRI檢查明確診斷,并有明確手術指征。將行腹腔鏡IPOM術的36例患者作為腔鏡組,將行開放Sublay術的40例患者作為開放組。2組患者的一般資料差異無統(tǒng)計學意義(P>0.05),有可比性,見表1。

表1 2組一般資料比較
1.2手術方法[6]腔鏡組:全麻,患者取平臥位,常規(guī)消毒、鋪巾。于遠離原手術切口一側穿刺建立人工氣腹,維持壓力12~15 mmHg(1 mmHg=0.133 kPa),置入12 mm Trocar和腹腔鏡探查疝環(huán)附近粘連情況。依據(jù)疝環(huán)部位在腹腔鏡直視下穿刺置入其余Trocar。使用超聲刀及剪刀鈍銳結合松解腹腔內(nèi)粘連,將疝內(nèi)容物完全還納。以超出疝環(huán)邊緣5 cm標準選擇補片。用“鉤線針”方法間斷縫閉疝環(huán),防粘連補片四點固定預先留置縫線,將補片折疊放入腹腔后平鋪,防粘連面朝向腹腔。以疝環(huán)為中心用鉤針將補片四角預留縫線鉤出并于皮下打結固定。然后用疝固定器將補片同腹壁行雙圈固定,間距1.5~2 cm。檢查腹腔內(nèi)無出血及臟器損傷后,留置引流管,解除氣腹,全層縫合各個小切口。開放組:麻醉、體位同腔鏡組。梭形切除原手術切口瘢痕,游離皮下組織,暴露疝囊。沿疝環(huán)邊緣向四周游離腹橫筋膜及腹直肌后鞘間的間隙至疝環(huán)外5 cm。切開疝囊,將內(nèi)容物還納腹腔。切除多余疝囊組織后縫閉。將補片平鋪放置于腹橫筋膜及腹直肌后鞘之間,周邊超過疝環(huán)邊緣5 cm。將補片縫合固定于周圍組織、腱膜上,徹底止血后補片表面放置引流管,逐層縫合切口。2組術后均常規(guī)給予補液、營養(yǎng)支持及預防性抗感染治療,無明顯引流液后拔除引流管。術后應用腹帶包扎3月,半年內(nèi)禁止劇烈活動和重體力勞動。
1.3觀察指標手術時間、術中出血量及術后腸蠕動恢復時間(肛門排氣時間)、住院時間、并發(fā)癥(腹壁血清腫、切口感染、疼痛、腸漏等),以及隨訪8~44個月期間的復發(fā)情況。
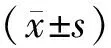
2 結果
2.1手術時間等指標2組均成功完成手術,手術時間差異無統(tǒng)計學意義(P>0.05)。腔鏡組術中出血量、術后腸蠕動恢復時間、術后住院時間均低于開放組,差異有統(tǒng)計學意義(P<0.05),見表2。

表2 2組手術時間等指標比較
2.2近期并發(fā)癥腔鏡組疼痛發(fā)生率低于開放組,差異有統(tǒng)計學意義(P<0.05),其余并發(fā)癥差異無統(tǒng)計學意義(P>0.05)。所有并發(fā)癥均經(jīng)對癥處理后痊愈。術后隨訪8~44個月,腔鏡組無復發(fā),開放組復發(fā)1例,再次行手術治愈。2組差異無統(tǒng)計學意義(P>0.05),見表3。

表3 2組并發(fā)癥及復發(fā)率比較[n(%)]
3 討論
腹壁切口疝是由于原手術切口處的筋膜和(或)肌層組織未能完全愈合,在腹壓的作用下腹腔內(nèi)臟器或組織經(jīng)切口薄弱處向外突出形成的腹外疝,其發(fā)病原因復雜多樣,患者全身狀況、手術操作、切口感染及腹內(nèi)壓升高等都是主要誘發(fā)因素[3]。切口疝一旦發(fā)生,疝囊容積會隨時間延長及年齡增長不斷擴大,若未及時治療發(fā)展為巨大切口疝時,可對患者的呼吸、循環(huán)系統(tǒng)功能及生理結構產(chǎn)生嚴重影響,甚至危及生命。單純縫合修補術雖然操作簡單,但具有較高的復發(fā)率[7]。近年來隨著腹腔鏡技術的發(fā)展及補片材料的研發(fā),腹腔鏡IPOM術與開放Sublay術已成為目前最常用的手術方式。有報道稱腹腔鏡IPOM術因無開放切口、不過多分離腹壁、將補片放置在游離的腹腔側,故對腹壁損傷小、操作相對容易、切口感染率低。不僅適用于一般切口疝,對病態(tài)肥胖患者及器官移植等特殊患者的切口疝也是一種安全有效的治療方式[8-9]。Sharma[10]等認為腹腔鏡技術還能發(fā)現(xiàn)和同期處理隱匿型疝,從而降低疝復發(fā)率。
開放Sublay術需通過原切口實施手術,手術切口較大且操作困難。在分離粘連過程中視野較為局限,易發(fā)生副損傷及出血。還納疝內(nèi)容物后還需游離足夠范圍放置補片,并將補片與周圍組織進行縫合固定,手術創(chuàng)傷大。 而腹腔鏡IPOM術只需3~4個遠離缺損區(qū)域的小切口,在較大手術空間和清晰的視野下應用超聲刀分離疝環(huán)口粘連,加之防粘連補片置于腹腔后用疝固定器固定,刺激感較弱。故利于精準操作,止血效果好而且安全。我們的資料顯示,腔鏡組的術中出血量及術后疼痛程度、恢復時間和住院時間均優(yōu)于開放組,與康德新[11]等的研究結果一致。有報道認為腹腔鏡手術能顯著降低腹壁切口疝術后并發(fā)癥發(fā)生率[12]。我們的觀察結果顯示,腔鏡組疼痛發(fā)生率顯著低于開放組,但血清腫、切口感染的發(fā)生率無明顯差異,可能與例數(shù)較少有關。相信隨著樣本量的增加,腹腔鏡術后并發(fā)癥發(fā)生率低的優(yōu)勢能得到更明顯體現(xiàn)。此外復發(fā)與否是衡量手術有效性高低的重要指標。Al Chalabi[13]等通過Meta分析得出腹腔鏡與開腹手術術后復發(fā)率差異無統(tǒng)計學意義(P>0.05)的結論。本研究中開放手術有1例復發(fā),腹腔鏡手術無復發(fā)。
腹腔鏡IPOM術的關鍵步驟為疝環(huán)口周圍粘連的松解、疝環(huán)口的關閉及補片的放置。我們的體會是:(1)合理布局操作孔:在遠離缺損的一側選擇3個穿刺孔,觀察孔位于中間,三者間隔一定距離呈三角形分布正對缺損區(qū)域,在操作困難時可加1個輔助操作孔。(2)超聲刀和剪刀鈍銳結合松解腹腔內(nèi)粘連,注意避免損傷腸管。補片放置區(qū)域的粘連及其他組織都應充分分離,便于補片與腹膜完全貼合。(3)縫閉疝環(huán)時,縫線應穿過雙側肌筋膜并打結于筋膜水平,全層縫閉。(4)補片應充分展開,其邊緣應超過缺損邊緣5 cm。防粘連面朝向臟器。(5)疝固定器雙圈固定補片,間隔1.5 cm。(6)縫合疝環(huán)及固定補片時,適當降低氣腹壓,維持在8~10 mmHg。(7)全層縫合操作孔,避免發(fā)生戳孔疝。
本研究病例較少、隨訪時間較短,在遠期補片粘連侵蝕及疝復發(fā)等方面仍需進一步隨訪研究。

