心力衰竭患者血鉀水平與室性心律失常及住院死亡的關系
張榮成,趙雪梅,張宇輝,周瓊,姚佑楠,安濤,余怡文,黃宇輝,季詩明,黃燕,張健
心力衰竭是各種心血管病和相關疾病導致心臟功能損害的嚴重階段,已成為我國心血管疾病的常見類型[1],其發(fā)生率及病死率居高不下,給社會帶來了巨大的公共衛(wèi)生負擔[2]。心力衰竭在病情進展過程中常伴隨多種病理生理改變,其中血鉀異常作為常見的電解質紊亂是臨床醫(yī)師最為關注的內容之一,既往多項研究顯示低血鉀或高血鉀的發(fā)生與心力衰竭患者的不良事件密切相關[3-8],但這些研究所定義的血鉀控制范圍存在較大差異,且多局限于長期終點事件的觀察,缺少對室性心律失常及短期事件的分析。
為了盡可能探索血鉀與心力衰竭患者事件的關系,本研究以NYHA 心功能分級Ⅲ~Ⅳ級住院患者為研究對象,分析血鉀水平與室性心律失常及住院死亡的關系,為住院心力衰竭患者血鉀的管理提供理論依據。
1 資料與方法
1.1 研究對象
連續(xù)入選2014 年6 月至2017 年12 月我院心力衰竭中心以心力衰竭為主要病因住院、NYHA 心功能分級Ⅲ~Ⅳ級且于住院期間行動態(tài)心電圖檢查的患者1 007 例,其中男性722 例,平均年齡(56.4±15.9)歲。心力衰竭診斷標準參照我國心力衰竭指南[9],由兩名以上心臟專科醫(yī)師確診。入選標準:(1)具有呼吸困難、乏力、運動量下降和(或)水腫等癥狀,結合查體、超聲心動圖及X 線胸片明確診斷為心力衰竭的患者;(2)性別不限,年齡>18 歲。為了排除腎功能不全對可能發(fā)生血鉀降低或異常升高患者的影響,本研究排除了重度以上腎功能不全[估算腎小球濾過率(eGFR)≤30 ml/(min·1.73 m2)]患者。所有研究患者均簽署知情同意書。
1.2 研究方法
入院時收集并記錄所有入選患者的人口學特點、NYHA 心功能分級、伴隨疾病、動態(tài)心電圖參數及實驗室檢查等指標。所有患者均根據我國心力衰竭指南給予標準治療[9]。eGFR 采用慢性腎臟病流行病合作工作組(the chronic kidney disease epidemiology collaboration,CKD-EPI)方程計算[10]。根據患者入院時血鉀水平將患者分為低鉀血癥組(血鉀<3.5 mmol/L)、高鉀血癥組(血鉀>5.5 mmol/L)及正常血鉀組(血鉀3.5~5.5 mmol/L)。終點事件為住院死亡,根據患者住院期間是否發(fā)生死亡將患者分為死亡組與非死亡組。
室性心律失常評估:動態(tài)心電圖應用深圳博英醫(yī)療儀器科技有限公司的BI9800 型動態(tài)心電圖儀,連續(xù)記錄患者24 h 心電圖變化,經計算機處理回放分析室性心律失常的情況并根據Lown 分級標準[11]分析室性心律失常參數:0 級:無室性期前收縮;I級:單個偶發(fā)室性期前收縮<30 次/h;Ⅱ級:單個頻發(fā)室性期前收縮≥30 次/h;Ⅲ級:多源性室性期前收縮;Ⅳ級:成對室性期前收縮或連續(xù)室性期前收縮≥3 個;Ⅴ級:R on T 室性期前收縮。如患者同時滿足不同Lown 分級以最高級別為主。
1.3 統計學方法
采用SPSS 22.0 及Stata 15.1 數據統計包進行統計學分析。符合正態(tài)分布的計量資料以±s表示,非正態(tài)分布的計量資料采用中位數及范圍表示,計數資料采用頻率或率表示。符合正態(tài)分布的兩組比較采用t檢驗,不符合正態(tài)分布的兩組比較采用Mann-WhitneyU檢驗,單因素方差分析用于比較血鉀水平在不同Lown 分級中的差別。計數資料比較采用χ2檢驗。多因素Logistc回歸用于分析血鉀水平與住院死亡的關系,分析中有非正態(tài)分布的參數進行自然對數的log 轉換,Hosmer-Lemeshow 檢驗用于判斷模型的擬合優(yōu)度。ROC 曲線下面積用于判定血鉀水平預測住院死亡的能力,限制性立方樣條圖[12]用于描述血鉀水平與住院死亡風險的關系。P<0.05 為差異有統計學意義。
2 結果
2.1 入選患者入院時血鉀水平分布情況及不同血鉀水平組患者一般資料比較
1 007 例患者中,左心室射血分數(LVEF)≤40%患者373 例(37.0%),eGFR<60 ml/(min·1.73 m2)患者266 例(26.4%),入院時血鉀水平為2.00~6.20 mmol/L,平均(4.27±0.46)mmol/L。住院期間所有患者均給予袢利尿劑治療,血鉀<4 mmol/L 的患者均給予口服或靜脈補鉀處理。患者入院時血鉀水平分布如圖1 所示。
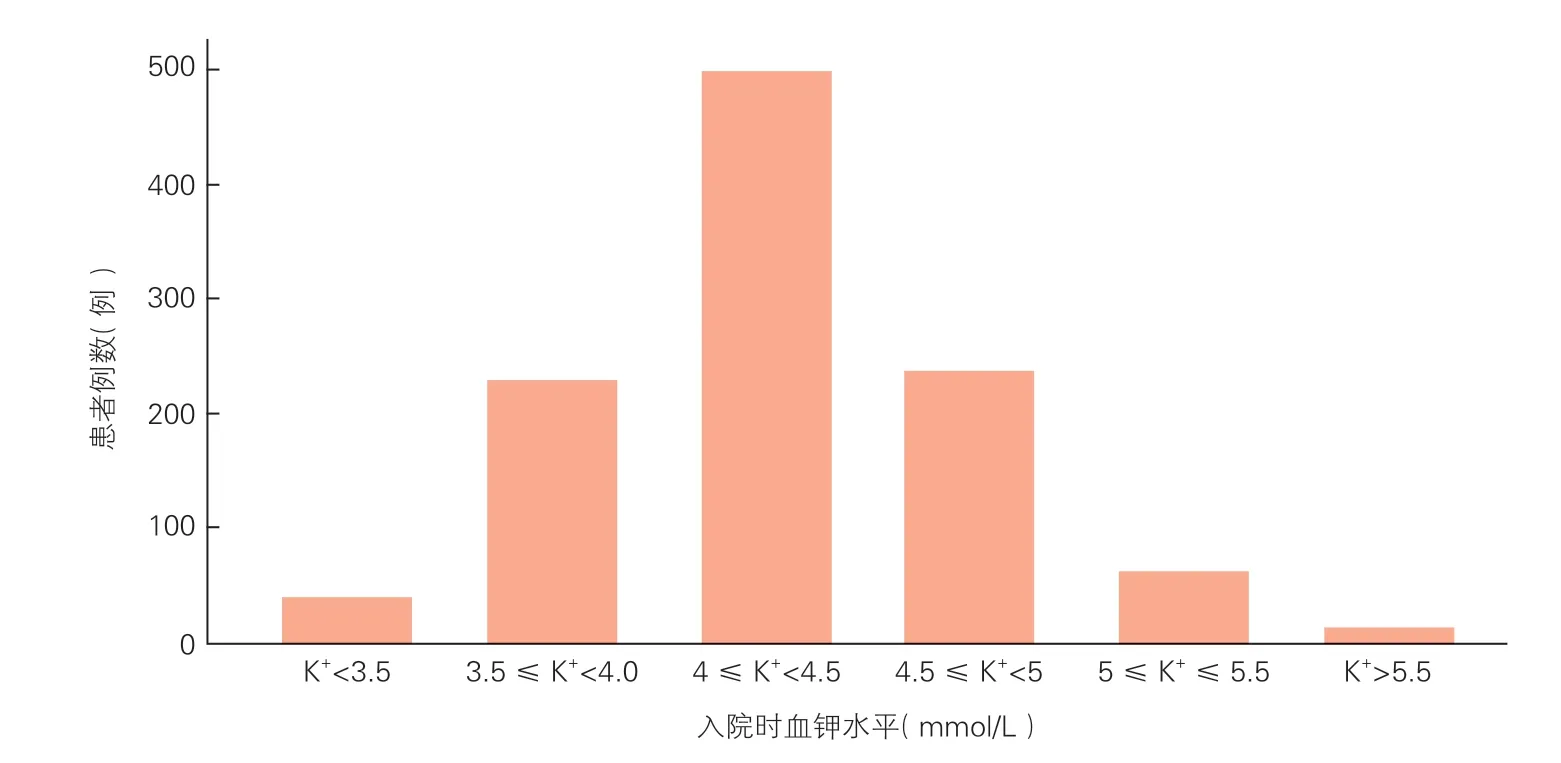
圖1 患者入院時血鉀水平分布情況
低鉀血癥組患者38 例(3.8%),其中30 例患者給予口服補鉀及靜脈補鉀,8 例患者只給予口服補鉀;高鉀血癥組患者9 例(0.9%),給予增加利尿劑或50%高糖加胰島素處理;正常血鉀組患者960 例(95.3%)。低鉀血癥、正常血鉀及高鉀血癥三組患者在年齡、性別、合并癥、體重指數、NYHA 心功能分級、心率、收縮壓、LVEF、血紅蛋白及血鈉水平等方面差異均無統計學意義(P均>0.05);低鉀血癥組患者N 末端B 型利鈉肽原(NT-proBNP)水平明顯高于正常血鉀組患者(P=0.003),與高鉀血癥組患者相當(P=0.237)。高鉀血癥組患者eGFR 明顯低于正常血鉀組及低血鉀癥組患者(P均<0.05),見表1。
表1 不同血鉀水平組患者一般資料比較(±s)
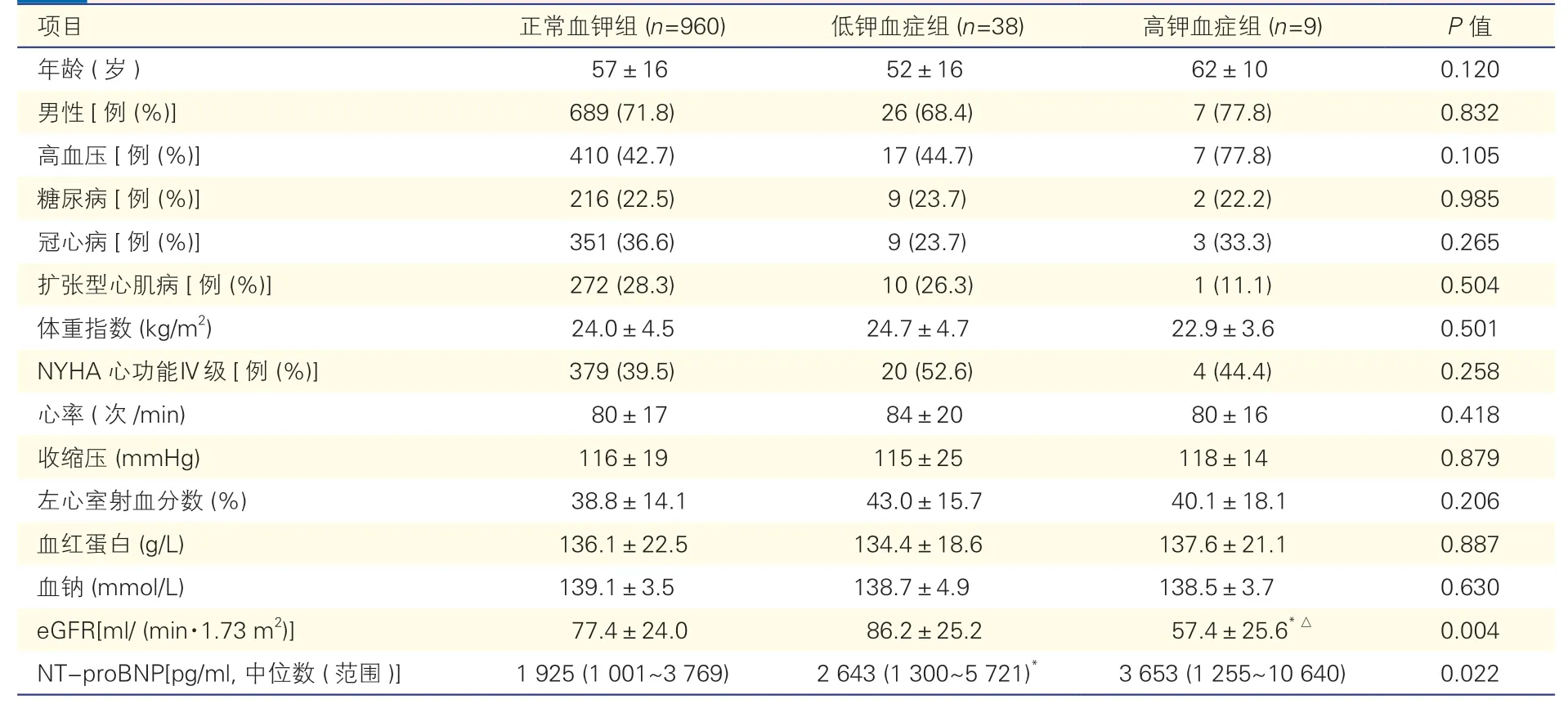
表1 不同血鉀水平組患者一般資料比較(±s)
注:eGFR:估算腎小球濾過率;NT-proBNP:N 末端B 型利鈉肽原。與正常血鉀組比*P<0.05;與低鉀血癥組比△P<0.05。1 mmHg=0.133 kPa
2.2 血鉀水平與室性心律失常Lown 分級的關系
因室性心律失常Lown 分級Ⅴ級患者只有3例,故將Ⅳ級與Ⅴ級患者合并進行分析。如圖2 所示,隨著Lown 分級級別的升高,患者血鉀水平呈下降趨勢(P<0.001);Lown 分級I級與Ⅱ級患者血鉀水平差異無統計學意義(P=0.051),Lown 分級Ⅳ級與Ⅴ級患者血鉀水平明顯低于其他室性心律失常Lown 分級患者(P均<0.05)。在Lown 分級Ⅳ級的患者中,同時出現Lown 分級Ⅲ級及Ⅳ級患者(47例)的血鉀水平明顯低于單純表現為Lown 分級Ⅳ級患者(166 例)的血鉀水平[(3.68±0.54)mmol/L vs(3.84±0.52)mmol/L,P=0.048]。Spearman 相 關分析顯示血鉀水平與室性心律失常Lown 分級呈負相關(r=-0.226,P<0.001)。
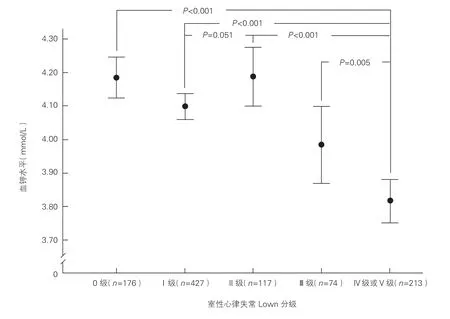
圖2 不同室性心律失常Lown 分級患者的血鉀水平比較
2.3 血鉀水平與心力衰竭患者住院死亡的關系
1 007 例患者中住院期間死亡63 例(6.3%)。死亡組與非死亡組患者基線資料比較見表2。死亡組患者血鉀水平明顯低于非死亡組(P=0.006),低鉀血癥發(fā)生率明顯高于非死亡組(P<0.001)。
血鉀水平對住院死亡判定的ROC 曲線下面積為0.590(0.514~0.666,P=0.017),Youden 指數選取血鉀水平預測住院死亡的最大敏感度和特異度,當血鉀水平為4.18 mmol/L 時,敏感度為60%,特異度為56%。有40.7%(410/1 007)的患者血鉀<4.18 mmol/L。血鉀<4.18 mmol/L 患者的住院死亡率明顯高于血鉀≥4.18 mmol/L 患者的死亡率[8.5%(35/410)vs 4.7%(28/597),P=0.013]。
多因素Logistic 回歸模型分析顯示(表3),在調整性別、年齡、體重指數、NYHA 心功能分級、心率、收縮壓、LVEF、血紅蛋白、eGFR、血鈉及NT-proBNP 后,血鉀水平是住院死亡的獨立預測因素(P=0.044),血鉀水平每升高0.5 mmol/L,患者住院死亡風險降低26.8%。Hosmer-Lemeshow 檢驗示提示該模型擬合良好(P=0.415)。
采用限制性立方樣條圖以血鉀水平4.18 mmol/L為參考描述多因素調整后不同血鉀水平與住院死亡風險的關系,提示血鉀<4.18 mmol/L 患者住院死亡風險明顯增加(圖3)。
表2 住院期間死亡組與非死亡組患者基線資料比較(±s)
注:eGFR:估算腎小球濾過率;NT-proBNP:N 末端B 型利鈉肽原。1 mmHg=0.133 kPa
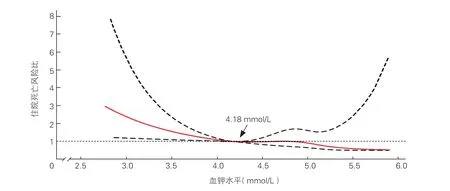
圖3 限制性立方樣條圖顯示不同血鉀水平與住院死亡風險的關系
3 討論
血鉀對于維持心臟功能至關重要,心力衰竭患者血鉀水平的異常與心血管疾病死亡密切相關。本研究入選NYHA 心功能分級Ⅲ~Ⅳ級、非重度以上腎功能不全且于住院期間行動態(tài)心電圖檢查的患者作為研究對象,發(fā)現低鉀血癥發(fā)生率為3.8%,高鉀血癥發(fā)生率為0.9%;隨著室性心律失常Lown 分級級別的升高,患者血鉀水平呈下降趨勢(P<0.001),成對室性期前收縮或連續(xù)室性期前收縮(≥3 個)患者血鉀水平明顯低于其他類型室性心律失常患者;血鉀水平是住院死亡的獨立預測因素。
血鉀水平異常是心力衰竭患者常見的電解質紊亂之一,由于飲食攝入、腎素—血管緊張素—醛固酮系統(RAAS)或交感神經系統的異常激活、腎功能不全、酸堿平衡紊亂、RAAS 抑制劑及利尿劑應用等多種因素均可影響血鉀水平,所以既往研究心力衰竭患者的血鉀水平存在一定差異,其中心力衰竭患者低鉀血癥的發(fā)生率為1.7%~4.9%[4-7],高鉀血癥的發(fā)生率為2.3%~6.0%[3-7]。本研究低鉀血癥發(fā)生率與既往研究相當,但高鉀血癥患者發(fā)生率(0.9%)明顯低于其他研究,主要原因為本研究排除了嚴重腎功能不全患者,因嚴重腎功能不全可能導致鉀排出障礙,進而掩蓋了其他心力衰竭相關因素,如RAAS 激活或攝入量減少等因素所導致的血鉀降低,進而影響分析血鉀水平與預后的關系。
鉀是維持細胞膜電位的物質基礎,但血鉀濃度的變化對心臟不同部位的影響存在差異,血鉀水平降低時對心肌細胞的影響主要表現為興奮性下降,而對浦肯野細胞的影響主要表現為興奮性及自律性提高,傳導性降低,由于心臟浦肯野細胞主要分布于心室的心內膜下層,故低血鉀對心臟的影響主要表現為心室的興奮性增高或興奮折返,異位起搏點自律性增高[13];此外,細胞外血鉀降低可抑制鈉鉀三磷酸腺苷酶的活性而引起細胞內鈣離子積聚,促進鈉鈣交換,進一步導致延遲后除極誘發(fā)室性心律失常[14]。由于Lown 分級常用來評估心血管疾病患者室性心律失常的嚴重程度[15-16],故本研究采用Lown 分級對心力衰竭患者室性心律失常情況進行分層,結果顯示室性心律失常Lown 分級與血鉀水平呈負相關。既往研究提示,在LVEF<50%行冠狀動脈旁路移植術的患者中,補鉀目標5.0 mmol/L 的患者較補鉀目標4.5 mmol/L 的患者圍術期室性心律失常的發(fā)生率減低,利多卡因及鹽酸胺碘酮的使用減少,這進一步證實血鉀對維持心臟正常電活動的重要性[17]。本研究中單個偶發(fā)室性期前收縮(Lown 分級I級)與單個頻發(fā)室性期前收縮(Lown 分級Ⅱ級)患者血鉀水平差異無統計學意義,這提示低血鉀對浦肯野細胞的影響可能遠遠大于其對心肌細胞本身的影響。高血鉀對心臟的影響主要表現為傳導阻滯及心肌自律性降低,不易產生異位心律。
國外多項研究顯示,血鉀水平與心力衰竭患者長期死亡事件的發(fā)生獨立相關,且呈“U”型曲線變化[4-7],以低鉀血癥組及高鉀血癥組患者死亡發(fā)生率最高,但目前缺少對住院心力衰竭患者短期住院死亡的報道。本研究與既往研究相似,均提示低血鉀水平與住院死亡獨立相關,血鉀每升高0.5 mmol/L,患者住院死亡風險降低26.8%。本研究雖然給予低鉀血癥患者補鉀處理,但由于患者NT-proBNP 水平偏高提示心功能失代償嚴重,多伴有納差、液體潴留致大劑量利尿劑應用、交感神經激活致出汗以及醛固酮分泌增加等情況,因此部分患者仍因心力衰竭病情進展最終表現為酸中毒,臨終前多表現為血肌酐及血鉀水平升高。故心力衰竭患者血鉀水平偏低有可能從側面反映患者心力衰竭的嚴重程度。由于住院心力衰竭患者血鉀水平升高與eGFR 降低關系密切,而心力衰竭患者的eGFR 高低除受患者心功能影響外,還與高血壓、糖尿病等因素相關,故為降低eGFR 對血鉀的影響,本研究排除了嚴重腎功能不全患者。高鉀血癥患者在本研究人群所占比例較低,所有患者經及時處理在住院期間并未出現死亡,如需進一步明確高鉀血癥對住院心力衰竭患者死亡的關系尚需更大樣本患者進行研究。此外,既往研究對心力衰竭患者血鉀的最佳控制范圍雖有不同,但都在4.0~5.3 mmol/L 之間。本研究通過ROC 曲線及多因素調整的限制性立方樣條圖均證實住院心力衰竭患者初始血鉀的最佳切點為4.18 mmol/L,本研究人群有40.7%(410/1 007)的患者血鉀<4.18 mmol/L,這提示至少有2/5 的住院心力衰竭患者需接受嚴格的血鉀監(jiān)測。
本研究存在一定的局限性:首先,本研究患者觀察時間較短,未按固定時間段動態(tài)觀察血鉀變化對患者預后的影響,但患者基線的血鉀水平仍能在一定程度反映患者當時的病情特點;其次,該研究入選人群高鉀血癥患者比例較低,影響了對高鉀血癥患者預后的評估,有待進一步研究。
總之,住院心力衰竭患者入院時血鉀水平偏低更容易出現嚴重或復雜的室性心律失常,血鉀水平可以作為心力衰竭患者住院死亡的獨立預測因素。

