比較平衡鹽溶液與生理鹽水對膿毒癥患者急性腎損傷的影響
姜志釗
(福建醫科大學附屬第二醫院,福建 泉州 362000)
膿毒癥在ICU中的發生率非常高,膿毒癥的發生與機體感染、免疫機制紊亂等因素相關,患者發生多臟器功能衰竭、休克等概率非常高,一旦患者出現急性腎損傷,死亡風險顯著提升,因此在治療搶救過程中要積極預防急性腎損傷[1]。本次研究將針對平衡鹽溶液在膿毒癥患者中的應用效果進行調查。
1 資料與方法
1.1 一般資料
以院內64例膿毒癥急性腎損傷患者為調查樣本,研究時間為2019年9月—2020年9月。納入標準:經過醫師檢查,符合膿毒癥(SePsis)3.0診斷標準[2];預計生存期超過3天;患者、家屬知情且同意參與調查。排除標準:對本次研究用藥過敏者;入住前3個月接受其他臨床試驗者;妊娠、哺乳期女性;膿毒癥發病時間超過24h;高鈉血癥、高鉀血癥、高滲透壓;不同意參與調查。
對照組中,男性患者17例,女性15例;腹部感染11例、肺部感染13例、其他部位感染8例;患者平均年齡(53.6±7.4)歲,平均病程(3.6±1.1)h。
觀察組中,男性患者18例,女性14例,腹部感染10例、肺部感染13例、其他部位感染9例;患者平均年齡(54.1±7.3)歲,平均病程(3.5±1.2)h。
1.2 方法
所有患者入院后均基于常規治療,包括原發疾病治療、抗感染、呼吸支持、體外營養支持等。對照組給予生理鹽水體液復蘇治療,觀察組給予平衡鹽溶液(鈉鉀鎂鈣葡萄糖注射液)體液復蘇治療。患者入住ICU后開展體液復蘇治療,所有液體均要用遮光袋包裹,采用遮光輸液器輸液。所有液體輸注要嚴格按照膿毒癥治療指南開展。出現休克的患者,發病后3h內給予30mg/kg晶體液,非休克類患者可依據臨床表現、血流動力學指標、治療反應調整輸液速度和輸液量。監測患者生命體征。
1.3 觀察指標
觀察指標包括肌酐、尿素、氯離子指標、急性腎損傷發生率、急性腎損傷分期、連續腎臟替代時間、有創呼吸機使用時間、ICU住院時間、總住院時間。急性腎損傷分期:Ⅰ期,肌酐達到基礎值的1.5~1.9倍或上升超過0.3mg/dl,尿量低于0.5ml/(kg·h),時間持續6~12h;Ⅱ期,肌酐達到基礎值的2.0~2.9倍,尿量低于0.5ml/(kg·h),時間持續12h或以上;Ⅲ期,肌酐達到基礎值3倍以上或開始使用腎臟替代治療,尿量低于0.3ml/(kg·h),時間持續超過24h或無尿時間超過12h。
1.4 數據統計
2 結果
2.1 兩組肌酐、尿素、氯離子水平
治療前兩組患者肌酐、尿素、氯離子指標無統計差異(P>0.05);治療后觀察組患者肌酐、尿素、氯離子指標改善程度高于對照組,統計有差異(P<0.05),如表1所示。

表1 兩組肌酐、尿素、氯離子水平對比
2.2 兩組急性腎損傷情況
兩組患者急性腎損傷發生率無統計差異(P<0.05);損傷分期存在顯著差異,觀察組優于對照組,統計有差異(P<0.05),如表2所示。

表2 兩組急性腎損傷情況對比[n(%)]
2.3 兩組治療情況統計
觀察組患者連續腎臟替代時間、有創呼吸機使用時間、ICU住院時間、總住院時間均短于對照組,統計有差異(P<0.05),如表3所示。
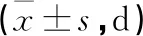
表3 兩組治療情況統計
3 討論
現代研究認為,氯離子是血漿中最常見的負電荷電解質,也是導致危重患者酸中毒患者、非陰離子間隙代謝性酸中毒發生的主要因素。因此,氯離子濃度與患者體內酸堿平衡、水電解質平衡有著直接的相關性,晶液體的選擇也要以氯離子液體為主。生理鹽水是現階段臨床中最常用的輸注液體,也是使用率最高的晶液體,生理鹽水中氯離子含量為155mmol/L,相比血漿中氯離子含量更高。大量輸注生理鹽水會引發高氯性代謝性酸中毒,且高氯血癥也會降低腎小球濾過率,導致腎功能受損。高氯血癥也是引發急性腎損傷的獨立危險因素。因此,使用生理鹽水開展體液復蘇仍然存在一定的風險。
除生理鹽水以外,一些等滲性晶體液中也含有有機陰離子,如乳酸鹽、馬來酸鹽、醋酸鹽等,其中氯離子含量較低,與血漿中氯離子水平接近,如乳酸林格液、醋酸林格液等。平衡鹽溶液是新一代醋酸林格液,其中離子配比更貼合血漿生理環境,更有利于維持體內水電解質穩定,降低機體功能紊亂發生率,進而降低腎臟損傷程度,改善患者病情。在本次研究結果中可見,治療后觀察組患者肌酐、尿素、氯離子指標改善程度高于對照組。雖然兩組患者急性腎損傷發生率無明顯差異,但觀察組患者腎功能損傷嚴重程度低于對照組。此點可證明使用生理鹽水開展體液復蘇會增加高氯血癥的概率,同時會提高腎功能損傷嚴重程度。分析認為,生理鹽水會在短時間內提升體積氯離子水平,并作用在腎臟中,導致管-球反饋系統活性提升,血管收縮、腎皮質灌注量下降,腎小球濾過率驟然下降,引發急性腎功能損傷。而平衡鹽溶液各離子配比方案更為合理,因此能夠降低腎損傷發生率,患者各項康復指標更理想,住院時間明顯縮短,是一種更為有效的體液復蘇方式。

