超越干涉主義,醫療也需要考慮“疾病耐受性”
——兼論中醫藥介入新冠肺炎救治的新思考
孫增坤 何裕民
新型冠狀病毒肺炎[以下簡稱新冠肺炎(coronavirus disease 2019,COVID-19)]疫情是新中國成立以來在我國發生的傳播速度最快、感染范圍最廣、防控難度最大的一次重大的突發公共衛生事件。從2020年1月23日武漢封城算起,全國全面抗疫開始,經過2個多月的努力,我國的疫情控制呈現了穩中向好的態勢。但世界范圍內疫情形式不容樂觀,2020年3月11日起世界衛生組織(World Health Organization,WHO)已經宣布此次新冠肺炎流性特征為全球“大流行”。目前,因各國、各地區處置方式不同,正面臨不同處境,并將最終引向不同結局。同樣,在我國境內感染人數爬坡階段,由于不同省域或地區采取了不同舉措,一度導致了治愈率上呈現出的明顯差異。這其中的差異,值得我們審視和思考。
1 一些案例的背后因素分析
在感染人數爬坡的疫情擴散期,也是新冠肺炎診療方案尚未形成共識而不能廣泛推廣開來的階段,各地所采取的措施有很大差異。上海中醫文獻館的石云醫生將這一階段甘肅省的做法及新冠肺炎治愈率與北京、上海、香港、亞洲其他國家做了橫向比較。截至2020年2月17日,甘肅的治愈率高出上海10%以上,而且從折線圖可以看到,甘肅其實是一路領先。橫向擴展開來,甘肅的治愈率不僅比上海高,還比北京高,比亞洲其他國家和地區(除中國外)整體都要高;香港居末,遠低于比較研究中的其他地區……同時期湖南的高治愈率被廣為稱道,甘肅也遠高于湖南。因為發表在微信平臺上,有人提出可能甘肅重癥病人比較少的疑問,石云醫生繼而將上海、甘肅兩地的重癥患者比例做了對比,甘肅重癥率明顯高于上海。在重癥率高的情況下,治愈率也高,說明這一階段甘肅的治療情況優于上海。見圖1、圖2、圖3。
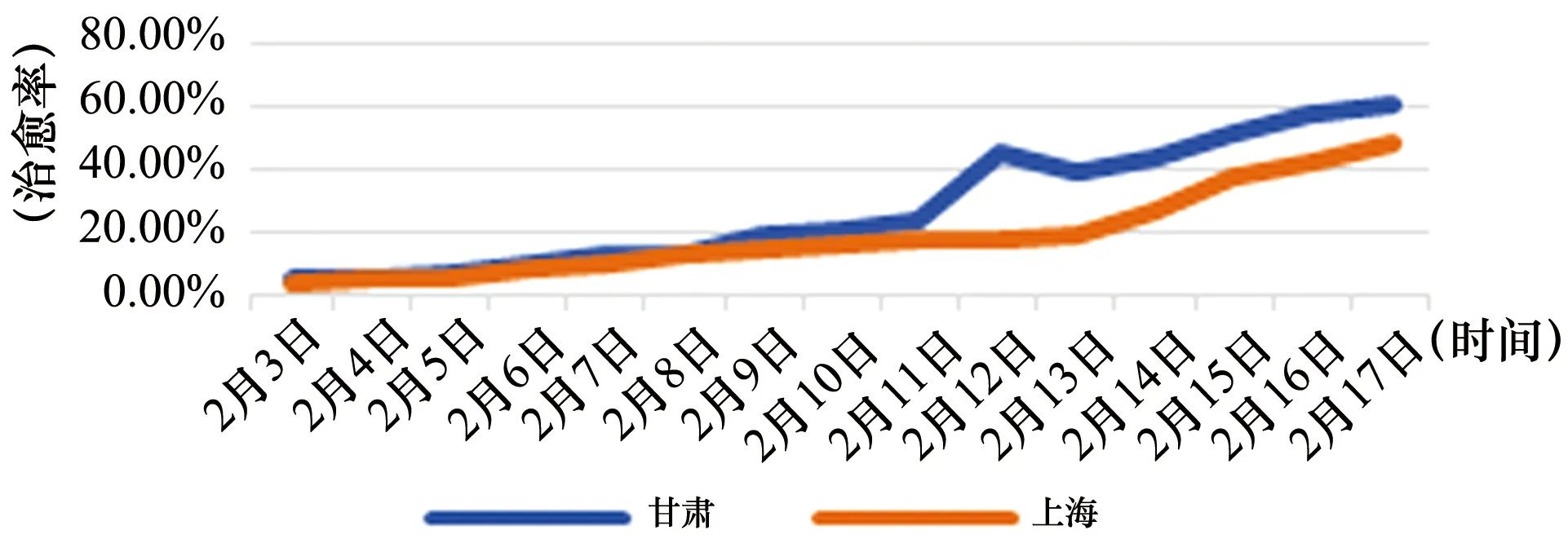
圖1 2020年2月3日~2月17日上海與甘肅新冠肺炎治愈率
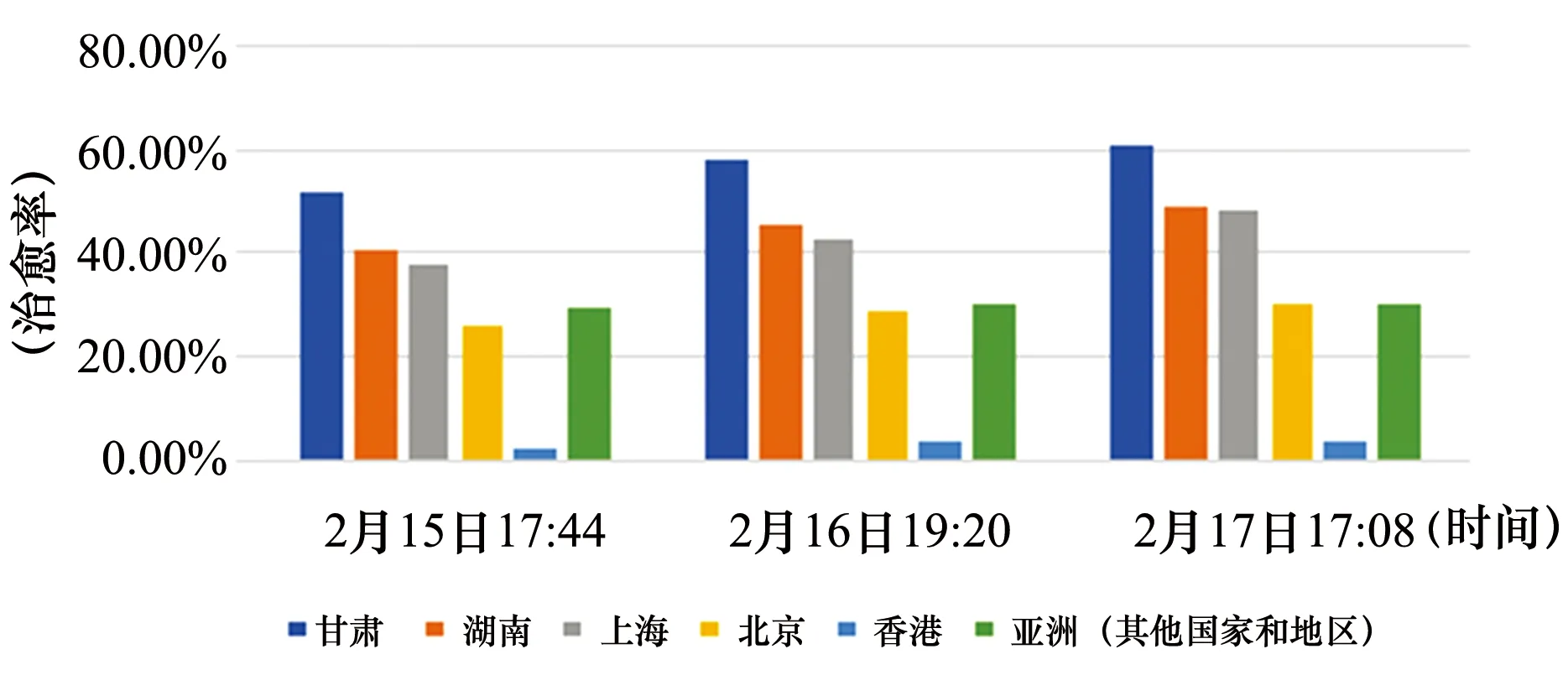
圖2 2020年2月15日~2月17日部分地區新冠肺炎治愈率
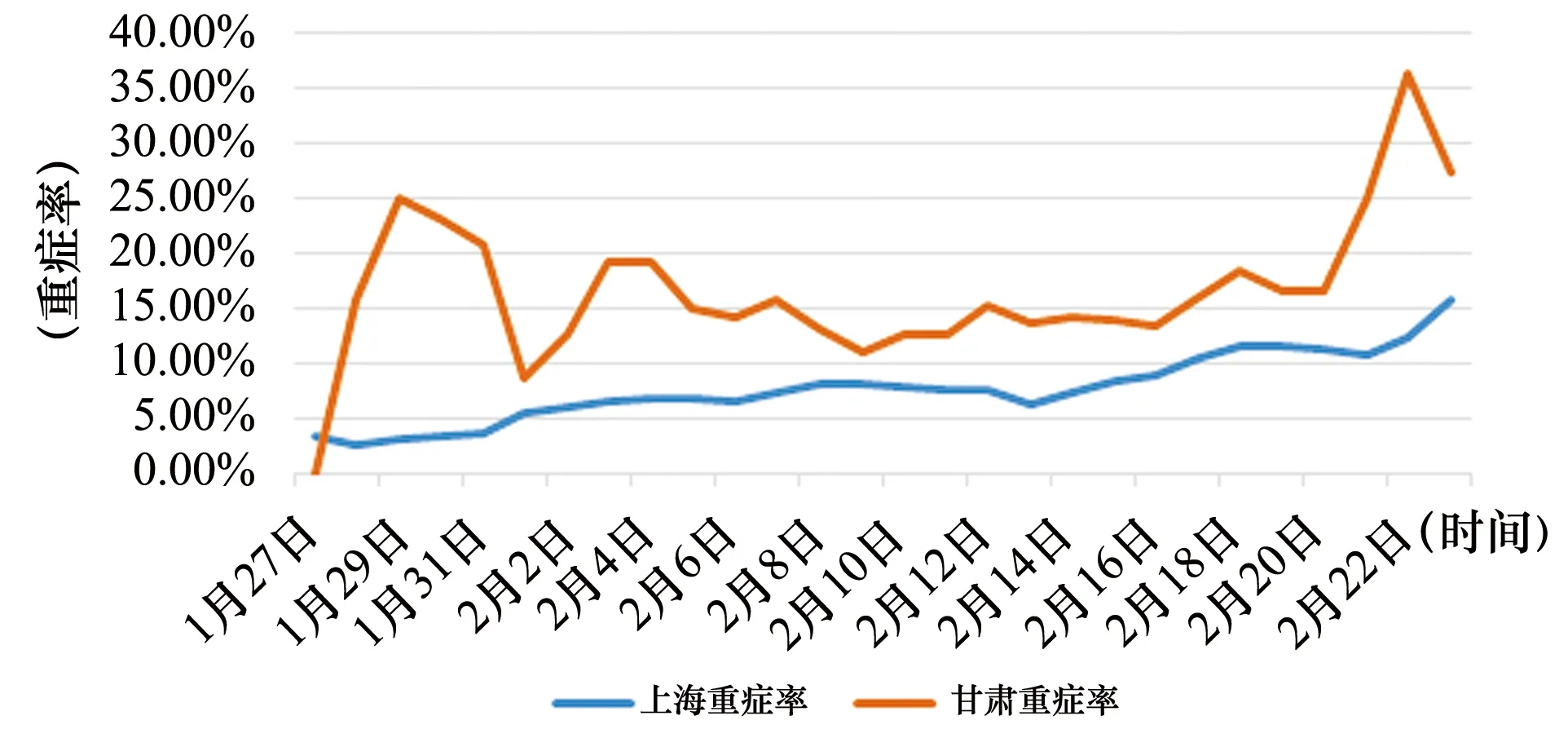
圖3 2020年1月27日~2月23日上海與甘肅新冠肺炎重癥率
此研究方法相對簡單,雖然沒有對基數、人群結構特征等情況進行詳細分析和數據模型處理,但作為一項臨床觀察,已經能夠說明一定的問題,值得我們思考。
北京、上海、香港等城市的發展,已達到國際前列。甘肅、湖南作為中西部省份,醫療同時要覆蓋城市和農村人口,從人均醫療資源占有上,低于集約式發展的大型城市;由GDP支撐的其他保障(防護物資、隔離條件、生活配給等),可能也弱于上述比較研究中所列的城市。拋開這些,作為醫學從業人士,我們更關心對結果有直接影響的醫學因素。結合所能檢索到的官方報道,圖2中所列的我國內地省市都使用了中醫方案,采用中西醫結合治療;而我國香港地區和“亞洲其他國家和地區”采用的是純現代醫學方案。中西醫結合治療地區,整體治愈水平是高于純西醫治療地區的;而作為中醫參與更早、應用率更高的甘肅,新冠肺炎治愈率領先全國。而以醫療科研水平高著稱的香港地區,在此役中的發揮水平,令人扼腕,匪夷所思……
素有“中藥之都”之稱的安徽亳州,具有深厚的中醫藥傳統文化底蘊及信賴中醫藥的民俗民風特點。疫情早期就民間自發地、全程地中醫藥介入新冠肺炎防與治,在各級診療機構中,也幾乎做到了全覆蓋[1]。亳州市疾控中心的公告數據顯示:截至2020年3月5日,該市“已連續19天無新增新冠肺炎確診和疑似病例,108例患者已全部治愈出院,治愈率100%”[2],該市108例患者僅用了3周就全部治愈清零(平均住院天數約為全國均值的一半),住院費用為全國平均值近2/3,且無一人轉為危重病人,防控及救治工作取得的成效令人矚目。
武漢江夏方艙醫院是以中醫藥為主、推行中西醫結合的綜合治療的“中醫方艙”,從2020年2月14日開艙,到2020年3月10日休艙,在26天運營中收艙患者564人(輕癥型71%,普通型29%),直到該方艙醫院應統籌安排休艙為止,無一例轉為重癥;其中,治愈482人,82人(含14名有基礎病)因休艙而轉移至其他定點醫院,圓滿收官。而同時開設的武漢另一家方艙醫院,共收治患者330例,一大差異在于沒有加入中醫師指導下的規范使用中醫藥綜合治療;其結果是有32例患者轉成重癥,轉重比例約10%(與全國的輕癥轉重癥比例基本符合)[3]。兩艙的數據對比,似可說明中醫藥在防止新冠肺炎患者病情轉重方面具有一定意義。此外,在張伯禮院士帶領中醫藥參與的另外幾個臨床研究中也同樣顯示,中醫參與治療的輕癥轉重率2%~4%,遠低于總體水平。張伯禮院士在接受采訪時指出,中醫方艙醫院的核心指標是控制患者轉重率,在他們參與的治療中,應用中醫藥為主的療法對新冠肺炎早干預、早治療,成為了影響結局的關鍵因素。
三個案例由面到點,均具有一定代表性。在各個案例中,能夠體現對照雙方差異的是:中醫藥的參與度,介入時機,在治療中所占比重。在更規范的臨床研究數據公布之前,綜合官方發布的數據及權威媒體報道來看,中醫藥確實在此次新冠病毒疫情中發揮了重要的積極作用。
中醫藥如何起效,在相關報道中均附加有從中醫視角出發的描述性闡釋,但筆者認為,還需從策略到機制各個層面,嘗試進一步分析。
2 對諸多謎團的拷問
自疫情初期大量見諸于各種媒體的臨床報道,便引起了我們的關注和思考。部分新冠肺炎患者其實病情并不嚴重,突然在兩三天內迅速惡化,多器官衰竭至死;醫生感染新冠肺炎死亡報道較多(人群死亡率待發布),預期死亡率接近或超過國內總體感染人群,但從治療時效性上看,被感染醫生接受治療應更及時,并且可供使用的現代治療手段會更多;人群中還存在攜帶者,是可怕的隱性傳播源,但本身卻可以一直不表現癥狀;部分確診時即是重癥的患者,病情沒有迅速變化,經治療實現痊愈。而從更廣范圍來看,歐美發達國家在疫情不同階段采取了控制措施,而截至本文成稿,仍未遏住勢頭,發展迅速;而“佛系”抗疫的印度,則較為“平靜”。
此類現象在既往疫情中可能部分存在,但此次疫情又將之集中并放大展現在了我們面前。基于這些困惑,一個概念開始被頻繁提及——“炎癥風暴”(又稱“炎癥瀑布”),學界稱之細胞因子風暴(cytokine storm),認為新冠肺炎的嚴重程度與機體炎癥反應強度有關,若機體出現過度的炎癥反應(炎癥因子釋放綜合征,cytokine release syndrome),可導致系列多系統炎癥癥狀,直至死亡。這一概念可以解釋部分重癥,或突發“輕癥轉重癥”患者的死因,但無法解釋感染病毒卻無癥狀的隱形感染者、易感染者的人群間差異。
此外,中醫藥臨床合理使用的確有效,有研究提示其可能與直接抑制病毒有關,如鐘南山院士與歐洲呼吸學會同行介紹并分享了中國抗擊新冠肺炎疫情的成果和經驗,“一些中藥已經在我們的P3實驗室內在細胞層面進行了測試,研究證明,特別是中藥顯示出對抗病毒和抗炎有效”,“在這里……是六神丸相關數據,使用過六神丸后病毒的數量減少了。另一個蓮花清瘟膠囊也提示出病毒負載有所減少。以上數據可以為使用中藥的醫生提供指導”[4];在廣州的一次新聞發布會上又提到“在實驗室的細胞上,中藥也是很有效的,也在總結發表中……”,這些消息給中醫以鼓舞,但我們也在思考,中醫藥起效,是各種中藥制劑直接的抗病毒作用,還是通過引發機體其他機制所發揮作用的作用更大?被感染醫生的治療和療效悖論,則是這一問題的反面。這些都需要新的解釋。
3 “治療”新解:提高機體“疾病耐受性”
近十年來,國際醫學界對炎癥等機理的認識有了突破性的迭代與更新。Medzhitov等[5]于2012年在Science撰文提出:免疫系統主要通過檢測和消滅入侵的病原體來防止感染;但是,宿主機體也可以通過減少感染對宿主健康的負面影響來保護自身免受傳染病的侵害。這種對病原體存在的耐受能力是一種獨特的宿主防御策略,但在動物和人類的研究中,這種能力很大程度上被忽視了。將“疾病耐受”(disease tolerance)的概念引入到免疫學的概念工具包中,將擴展我們對傳染病和宿主病原體相互作用的理解。“我們意識到(除了調動免疫抵抗)……原來還有另一種耐受機制幫助我們應對感染,我們不再試圖擺脫這些病原體,而是做出某些生理上的改變,使身體接納病原體。”對疾病耐受機制的分析應該為感染和其他疾病的治療提供新的途徑。2018年Cell發表的一篇文章進一步提出假說:在抗擊感染時不一定要“全面開戰”;有時與其把入侵體內的病原體趕盡殺絕,不如讓機體盡可能“順從”它們,以便最終促使其向良性方向進化,以減輕病原體和免疫系統對身體的傷害。這一現象被稱為“疾病耐受性”,指身體通過利用不同的生理系統(如新陳代謝等)來防控疾病。例如,文中舉例說當得了流感不舒服時吃點泰諾,泰諾其實沒有抗病毒作用,體內的病原體并沒有減少;但卻可以緩解癥狀,提高當事人對疾病的耐受力,從而幫助度過疾病困厄[6]。
按照Cell研究者觀點,人類在其長期演進過程中,機體/宿主客觀上早已存在著自我協同代謝等應對機制,以適應感染等不良病理情景,有利于在感染后不出現癥狀,或即使出現癥狀也不突然惡化,繼續生存。對應此次新冠肺炎疫情中,至少可解釋前述2個現象:(1)人群中的隱性攜帶者,有傳染性但本身卻可以一直不表現癥狀;(2)部分確診時即是重癥的患者,病情沒有迅速變化,經治療后實現痊愈的現象。前文提到的印度低發病率,有學者分析與印度衛生統計制度不完善(即使印度官方報道發病率低,數據也不可輕易采信),民眾就醫條件差確診困難有關;但同時也不否認,印度自官方、民間及媒體都沒有報道大面積人群感染,分析低發病率可能與其環境衛生條件相對較差,人們在此環境中生存日久,人群整體上對疾病的耐受能力強有關。與之相似的是國內有研究發現的過敏性疾病在城市兒童發病率高于農村兒童[7]。直到最近,研究者們才開始意識到,必要時合理的治療還應包括抑制機體自我過分強烈的免疫反應,并將入侵病原體的危害性降至最低,從而保證機體不出現癥狀,或曰無癥狀的攜菌者。現在,人們正在一步步探明疾病耐受機制是怎樣保護人的身體在感染期間不受到損害的。這是一個幾乎尚未開發的領域,不僅可以應用于傳染病的研究,也可以應用于其他(包括腫瘤)的治療[8]。
4 超越醫療干涉主義,疫病也需心身同治
眾所周知,“現代醫學的本質是干涉主義”——威廉(S.William)和馬塞利斯(M.Masellis)[9]一批前WHO官員薈萃了WHO相關文獻及歷史資料后,在《人道醫學:理念與實踐》(ConceptsandPracticeofHumanitarianMedicine)一書中非常明確地指出了這一特點。
這里的“干涉”,指的是按人們的意愿或所揭示的病理特點,針對性地加以糾正之治療行為。現代醫學的干涉主義印記十分鮮明,最常見的治療和藥物的命名中都帶有此傾向:如抗菌、抗病毒、抗高血壓、抗高血糖、抗高血脂、抗風濕、抗癌、抗衰老、抗氧化等。抗生素的療效曾讓人大受鼓舞,但也一定程度上導致了人們的思維慣性。特別是疫情帶來緊迫感的情況下,針對病毒這一病因,更具有對抗性的抗病毒治療自然成為首選方案。但前期應用的抗病毒藥物并未取得預期效果。一項來自上海市公共衛生臨床中心的回顧性研究分析了抗病毒藥物治療新冠肺炎感染者的效果。所有患者均接受干擾素和對癥支持治療為基礎治療;試驗組分2組,分別應用抗病毒藥物A和抗病毒藥物B;對照組不應用抗病毒藥物,僅接受前述基礎治療。經分析發現,試驗組的兩種抗病毒藥物在加快病毒清除和改善臨床癥狀方面均未優于對照組,而且其中一種抗病毒藥物不良反應發生率高于對照組。經此研究驗證,應用這兩種抗病毒藥物患者不能臨床獲益[10]。
除此干涉性較強的模式之外,臨床還有諸多治療路徑,我們僅再以一種有比較意義的“輕對抗”模式來看。前文所述的武漢中醫江夏方艙醫院,以中醫為主、中西醫結合綜合治療,特色鮮明:艙內醫生全為中醫醫生,患者全部服用中藥并接受其他中醫療法(如輔練習太極、應用穴位貼敷等)。并以基礎病治療藥物、氧療儀器、心電監護設備、搶救設施及藥物、移動CT機等為后備,以使患者“更有底氣、更放心”地使用中醫藥。媒體報道曾有患者拒絕中藥治療,從接受“對自己無害”的溫灸貼開始,抑制住了遲遲不退的高燒,后開始接受中醫藥治療,體溫連續8天正常,兩次核酸檢測陰性,治愈出院。中醫方艙秉持中醫“形神統一”的原則,重視心身同治,營造出了良好的醫患互動環境;他們為患者慶祝生日、評選“三好艙友”。讓患者從被動治療到主動參與,癥狀改善的患者轉變角色:主動分發藥物,參與清潔衛生,分類垃圾,服務其他患友,參加艙內一些管理工作,把方艙醫院變成了一個“大社區”。這樣的心理照護,心身同治,有效緩解患者的緊張焦慮,增強治療信心。在非對抗性治療措施下,患者臨床癥狀也明顯緩解,咳嗽、發熱、乏力、喘促、咽干、胸悶、氣短、口苦、納呆等都較前改善,患者承受了較小的身體損傷和藥物負擔,陸續治愈出艙,無一例患者轉為重癥。
現代心身醫學已經揭示,患者的情緒心理狀態會影響疾病的轉歸。良好的心理狀態反映到正向的心身應激,能增強患者的抗病能力,這樣的觀念在一般慢性病的臨床治療中,逐漸被廣泛接受,但將之應用具有“急迫性”的疫病治療中,需要有超越技術理性的勇氣。
5 中醫藥治療感染的新解釋
此外,在筆者看來,以提高機體耐受性為宗旨的治療對策中,重要的并不在于哪方哪藥,而在于令當事人癥狀緩解、耐受性提高,疾病(炎癥反應)過程趨于和緩。這是中西醫不盡相同的應對思路。20世紀50年代,蒲輔周治療乙腦,救治了167例,用了98個處方,無1例死亡,稱頌者因其活人而倍加贊賞;反對者因其“沒有統計意義”而質疑詬病。現在看來,就是提升機體耐受性而顯效的。
中醫有辨證治療外感熱病和“疫病”的傳統,自《傷寒論》到后世溫病學派,確立了中醫藥防治外感病的理論體系,并進行了大量有效的臨床實踐。簡單概括,可以把《傷寒論》六經辨證所描述的疾病(疫病)進展過程中的病理反應分成三階段:第一階段:太陽病(動員期),此時主張振奮陽氣以更好地抗御邪氣,麻黃湯、桂枝湯都有此類功效。第二階段:陽明病/少陽病(抵抗期),即中醫所說“正邪交爭”,細菌/病毒等病原體與機體免疫機制激烈對抗/交鋒,機體呈現出高熱為主,此時應想辦法消除癥狀,抑制過亢的炎癥反應,即處于“炎癥瀑布”階段;這時治療方向急轉——不再用辛溫類藥助其發散,而是轉為應用涼性、寒性、升散類藥物,清熱解毒、寒涼瀉火、透出郁熱。此時若簡單應用培補正氣(免疫應對機制)提升人體對抗能力,只能引起過激的機體反應,似火上澆油,造成自身損傷。第三階段:三陰癥,以虛損為共性特征,表現為錯綜復雜的病后虛損狀態,癥情極易惡化,此階段應以顧護人體正氣為主,適時攻補兼施。很顯然,三階段中醫的治療都不是針對病因,特別在第二階段,通過調整寒熱(陰陽),對癥治療,減輕機體不適,來達到治療目的。其中起效的機制,若與現代醫學機制類比,是否是減輕了機體不適后,機體反射性降低了過亢的免疫抗爭,進而減少了過量免疫導致的損傷?這需要進一步的研究以驗證。
回歸到疫病情況下中醫學的辨證論治,可以看作是通過采集現象級別的證據(癥和證),分析辨識,確立治則治法,幫助盡可能緩解癥狀,減輕不適感;“寒者熱之,熱者寒之”以降低機體反應度,使整體趨于“平和”。而癥狀與機體反應又是相互關聯的,癥狀消解意味著機體反應趨緩。而且,多數情況下中醫學強調以“和”法為主要大法,以“調和陰陽”、“消除不適”、“糾正失調(偏差)”包含著“主動抑制”炎癥反應過程,本質上是減輕機體的免疫抗爭,防范炎癥風暴(病入陽明或溫病的營血分)對機體的過量傷害等。這些都包含有提高機體耐受性的意蘊在內。
6 需兼顧疾病耐受機制
免疫的主要功能是識別病原體,并對其進行控制、殺滅或驅逐。而現代研究認為,實際過程中,整個免疫反應會帶來機體巨大消耗和某一方面的系列損傷。因此,需有特定機制來限制這種由免疫引起的自身損傷,即組織損傷控制機制(tissue damage control mechanisms)。其機理是讓宿主組織輸出與感染形式/感染量相匹配的應激調動,減少“免疫過量”導致的損傷,以保護機體。基于此,有學者認為疾病耐受也是人體免疫過程的固有部分(inherent component of immunity)[11]。Science的一份研究還顯示,體內的共生菌群甚至可幫助宿主防御疾病,以防惡病質的發生。研究者追蹤了菌株的作用路徑,健康小鼠體內這種良性菌株存在于其腸道內,當實驗小鼠患有傷寒、細菌性肺炎或結腸炎后,菌株發生了遷移,聚集于脂肪組織,并促進脂肪組織生成胰島素樣生長因子-1,防止肌肉萎縮。這向人們展示了共生微生物以它特有方式,幫助宿主對疾病進行防御;而整個過程病原體沒有減少,反應的結果是宿主的疾病耐受性增強了[8]。免疫系統進化出另一種限制病原體對宿主穩態產生負面影響的機制,依賴于組織損傷控制,降低病原體的有害影響,并使免疫驅動的抵抗機制在一定程度上與疾病分離。這種防御策略可看作是讓機體產生了“疾病耐受”[12]。就像前面列舉的以泰諾治流感,盡管病原體沒減少,但卻癥狀緩解,也可明顯降低流感致死率一樣;新冠肺炎的中醫藥治療通過緩解癥狀,提升耐受性,弱化機體對病毒的強烈反應,既已在臨床上表現出明顯的療效,其機理也應該是可以接受、嘗試解釋并充分加以利用的。
另有研究在機體代謝方面也有此方面發現,甚至體現了自身耐受機制似乎有讓人驚嘆的“合目的性”。一向被認為對人體無益的胰島素抵抗反應(是2型糖尿病和代謝綜合征的重要啟動因素),在膿毒血癥或瘧原蟲感染時,竟能幫助機體維持腸道內的葡萄糖水平,供給巨噬細胞和體內其他免疫細胞,來殺滅外來致病細菌或病毒。分析認為,動物機體演化出的這些反應,在某些情況下是出于保護人體的“目的”,新陳代謝與機體的免疫和疾病耐受也有關聯性,增加了機體在感染中的存活幾率[13]。
所有這些都提示,進化過程中形成的免疫機制十分錯綜,機體同時還演化出一系列疾病耐受性相關聯的機制,它們之間又在相互影響;既體現了生命本身所具有的高度智慧,也折射出,若我們在認識不足的情況下,出于“認知慣性”,施以干涉原則,應用對抗性治療為主的思路處理問題,或許有些魯莽。“中醫方艙”中兼顧心身、統籌中西的治療方案,在穩妥中也更顯智慧。
何裕民教授[14]曾對“好醫學”概念進行深入探討,“好醫學”是一個相對概念,面對任何一種疾病,或者疾病的某一階段,都有“相對好”的手段。本次疫情從不同視角看,有不同特點。合理的醫療,既需針對性強的對抗性治療,我們和所有人一樣翹首期盼疫苗或直接殺滅病毒的藥物早日誕生;但我們也應思考,是否在對疾病認識還不全面的階段,給治療以更大的廣度,秉著“有利”原則,而非對抗為主的“唯科學主義”,在更早的階段引入可增加機體耐受性、順應性的“綜合治療”。當然,在疫病面前,這需要勇氣:超越干涉/對抗,讓所采取的治療能兼顧包括疾病耐受在內的其他身體固有機制。
——中醫藥科研創新成果豐碩(一)

