黃體期雌激素預(yù)處理對卵巢次優(yōu)反應(yīng)者累積妊娠率的影響
胡秀玉,張宏展,莫美蘭,徐士儒,徐芬,王雪金,王絲絲
(深圳中山泌尿外科醫(yī)院生殖中心,深圳 518000)
控制性卵巢刺激(COH)是體外受精/卵胞漿內(nèi)單精子注射-胚胎移植(IVF/ICSI-ET)最關(guān)鍵的步驟,獲得合適數(shù)量和高質(zhì)量的卵母細(xì)胞是IVF/ICSI-ET成功的決定性因素。因此COH過程中,根據(jù)患者卵巢反應(yīng)性制定合適的促排方案至關(guān)重要。以往學(xué)術(shù)界根據(jù)獲卵數(shù)將卵巢反應(yīng)性分為三類:獲卵數(shù)>15個為卵巢高反應(yīng);獲卵數(shù)4~15個為正常反應(yīng);獲卵數(shù)≤3個為低反應(yīng)[1]。2016年,一些生殖內(nèi)分泌專家和學(xué)者提出了波塞冬標(biāo)準(zhǔn)(POSEIDON),將預(yù)后不良的患者細(xì)化分層,其中獲卵數(shù)4~9個者歸為卵巢次優(yōu)反應(yīng),用以指導(dǎo)個體化促排卵[2]。隨著現(xiàn)代社會女性生育年齡的延后,通過輔助生殖技術(shù)(ART)助孕的患者中,卵巢次優(yōu)反應(yīng)患者占比越來越大,文獻(xiàn)報道這部分患者占IVF/ICSI-ET助孕患者的43.3%[3]。本中心近3年的數(shù)據(jù)也顯示,卵巢次優(yōu)反應(yīng)患者的比例為38.7%。不同于正常反應(yīng)者,卵巢次優(yōu)反應(yīng)者對垂體降調(diào)節(jié)耐受差,經(jīng)垂體降調(diào)節(jié)后對促性腺激素(Gn)的反應(yīng)性不良,獲卵數(shù)少,需要采用更為合適有效的促排卵方案提高獲卵數(shù),以改善妊娠結(jié)局。近年來,拮抗劑方案因其不需要進(jìn)行降調(diào)節(jié)、COH周期短、用藥少及患者就醫(yī)體驗好而備受青睞[4]。但是與促性腺激素釋放激素激動劑(GnRH-a)長方案相比,拮抗劑方案卵泡生長同步性更差。有研究提出,黃體晚期FSH不同程度的提前升高,造成過早優(yōu)勢卵泡選擇,可能是導(dǎo)致卵泡發(fā)育不同步的主要原因[5],這種情況在卵巢次優(yōu)反應(yīng)患者更為常見。理論上,抑制黃體期FSH升高可以防止在黃體晚期少量卵泡提前發(fā)育,促進(jìn)卵泡生長同步化。為此,一些研究嘗試了拮抗劑方案COH前一周期黃體期預(yù)處理來改善這種狀況,包括使用口服避孕藥片(OCP)和人工孕激素等預(yù)處理等方法,但效果均不理想,OCP預(yù)處理后持續(xù)妊娠率明顯下降[6-7]。為此,我們回顧性分析本生殖中心卵巢次優(yōu)反應(yīng)患者,探討在COH前一周期黃體期使用補佳樂預(yù)處理對臨床妊娠結(jié)局的影響。
資料與方法
一、研究對象
根據(jù)既往文獻(xiàn)及波塞冬標(biāo)準(zhǔn),回顧性分析2018年1~12月在本生殖中心行IVF/ICSI-ET的卵巢次優(yōu)反應(yīng)患者的臨床資料。納入標(biāo)準(zhǔn):(1)年齡≤42歲;(2)雙側(cè)卵巢基礎(chǔ)竇卵泡總數(shù)(AFC)5~12個,抗苗勒管激素(AMH)≥1.2 ng/ml,或既往常規(guī)促排方案獲卵數(shù)4~9個;(3)體重指數(shù)(BMI)18~30 kg/m2;(4)既往取卵周期≤3個周期,無剩余冷凍胚胎;(5)拮抗劑方案促排行全胚冷凍周期。排除標(biāo)準(zhǔn):(1)6周內(nèi)接受過性激素治療者;(2)嚴(yán)重的全身性疾病及重要臟器功能受損者,如肝腎功能嚴(yán)重受損、心臟病、高血壓等;(3)嚴(yán)重子宮畸形、重度內(nèi)異癥、子宮腺肌癥及宮腔粘連;(4)復(fù)發(fā)性流產(chǎn)及反復(fù)種植失敗患者。
共納入157例患者,根據(jù)是否行黃體期雌激素預(yù)處理分成兩組:雌激素預(yù)處理組63例,對照組94例。
二、研究方法
1.用藥方法:(1)雌激素預(yù)處理組:拮抗劑方案促排前一周期監(jiān)測排卵,排卵后1~3 d開始口服戊酸雌二醇(補佳樂,拜耳,德國)4 mg/d[10],至月經(jīng)第1天停藥,月經(jīng)第2天開始用重組促卵泡素(果納芬,默克雪蘭諾,意大利)300 U/d促排卵,當(dāng)最大卵泡直徑≥12 mm或E2水平達(dá)1 101 pmol/L時加用醋酸西曲瑞克(思澤凱,默克雪蘭諾,意大利)0.25 mg/d,當(dāng)最大卵泡≥18 mm時肌肉注射絨促性素(注射用絨促性素,珠海麗珠)10 000 U,35~36 h后取卵;(2)對照組:不行雌激素預(yù)處理,促排卵方案與雌激素預(yù)處理組相同。
2.體外受精及胚胎培養(yǎng):根據(jù)患者病史特點選擇IVF或ICSI,胚胎培養(yǎng)至第3天,冷凍2個卵裂胚胎,其余胚胎全部行囊胚培養(yǎng),冷凍所形成的全部囊胚。
3.凍融胚胎移植方案:取卵后1~2個月經(jīng)周期開始行凍融胚胎移植,根據(jù)患者的月經(jīng)周期是否規(guī)律及內(nèi)膜條件選擇自然周期或激素替代周期,移植2個卵裂胚胎或1~2個囊胚。
4.黃體支持:(1)自然周期黃體支持:排卵后每日口服地屈孕酮(達(dá)芙通,雅培,荷蘭)40 mg,陰道用黃體酮凝膠(默克雪蘭諾,意大利)90 mg/d,至孕10周停藥;(2)替代周期黃體支持:補佳樂4~8 mg/d,地屈孕酮40 mg/d,陰道用黃體酮凝膠90 mg/d,至孕10周停藥。
5.觀察指標(biāo):主要觀察指標(biāo)為累積妊娠率(單個取卵周期內(nèi)獲得臨床妊娠人數(shù)/取卵周期×100%)、獲卵數(shù)、可利用胚胎數(shù)、持續(xù)妊娠率(妊娠≥12周人數(shù)/臨床妊娠人數(shù)×100%)及早期流產(chǎn)率。
三、統(tǒng)計學(xué)處理
結(jié) 果
一、一般資料比較
兩組患者之間的平均年齡、不孕年限、BMI、AMH、基礎(chǔ)FSH、基礎(chǔ)LH、及AFC均無顯著性差異(P>0.05);雌激素預(yù)處理組的月經(jīng)周期較對照組短,差異具有統(tǒng)計學(xué)意義(P<0.05)(表1)。
二、促排卵周期特征比較
兩組患者啟動日LH無顯著性差異(P>0.05),雌激素預(yù)處理組的啟動日最大卵泡直徑及啟動日FSH顯著小于對照組(P<0.05);雌激素預(yù)處理組的Gn總量、Gn天數(shù)、扳機日E2水平均顯著高于對照組(P<0.05)(表2)。
三、臨床妊娠結(jié)局比較
與對照組相比,雌激素預(yù)處理組的獲卵數(shù)、MⅡ 卵率、可利用胚胎數(shù)、持續(xù)妊娠率及累積妊娠率均顯著增加(P<0.05),但兩組患者的早期流產(chǎn)率無顯著差異(表3)。
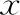
表1 兩組患者的基本情況比較(-±s)
注:與對照組比較,*P<0.05
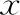
表2 兩組患者促排卵情況比較(-±s)
注:與對照組比較,*P<0.05
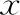
表3 兩組患者治療效果及臨床結(jié)局比較[(-±s),%]
注:與對照組比較,*P<0.05
討 論
在ART過程中,累積妊娠率隨獲卵數(shù)的增加而增加,獲卵數(shù)達(dá)到10~15個被認(rèn)為是最佳范圍。獲卵數(shù)4~9個的患者與10~15個的患者相比,她們在預(yù)后方面可能有很大的不同。有研究認(rèn)為,不同于獲卵數(shù)≤3個的卵巢低反應(yīng)患者,優(yōu)化這一群體的促排方案可能并不困難,識別這些患者并優(yōu)化他們在接下來周期中的卵巢反應(yīng)可能明顯改善妊娠結(jié)局[3]。最近,波塞冬標(biāo)準(zhǔn)[2]提出了一種新的分類方法,用于指導(dǎo)卵巢儲備減少或卵巢反應(yīng)不良患者的促排卵治療。該標(biāo)準(zhǔn)將獲卵數(shù)4~9個定義為卵巢次優(yōu)反應(yīng),并對卵巢次優(yōu)反應(yīng)患者AMH和AFC分別選擇了≥1.2 ng/ml和≥5個的特定切斷值,參考該標(biāo)準(zhǔn)和相關(guān)文獻(xiàn)[2,8],我們?nèi)脒x了雙側(cè)卵巢基礎(chǔ)AFC 5~12個、AMH ≥1.2 ng/ml、或既往常規(guī)促排方案獲卵數(shù)4~9個的患者作為研究對象,旨在探討優(yōu)化卵巢次優(yōu)反應(yīng)人群的治療方案。本研究中,針對這一群體行黃體期雌激素預(yù)處理后拮抗劑方案促排,顯著提高了累積妊娠率。
雌激素能上調(diào)顆粒細(xì)胞上的FSH及LH受體,使之對Gn更加敏感,和FSH的協(xié)同作用能促進(jìn)卵泡的生長及顆粒細(xì)胞的增殖[9]。利用雌激素預(yù)處理引起下丘腦-垂體-卵巢軸的自然負(fù)反饋,可以有效地防止黃體期FSH升高,改善卵泡同步性,最終增加成熟卵母細(xì)胞數(shù)量[10]。我們的研究也顯示,雌激素預(yù)處理組的啟動日最大竇卵泡直徑顯著小于對照組,顯著改善了卵泡的同步性,可能是因為雌激素預(yù)處理產(chǎn)生了一個類似于激動劑的降調(diào)節(jié)作用,因此,本研究中雌激素預(yù)處理組的Gn使用量和Gn天數(shù)均高于對照組,與既往研究一致[5]。一項Meta研究也顯示,在卵巢正常反應(yīng)人群中使用雌激素預(yù)處理,能改善卵泡同步性、增加獲卵數(shù),但不影響累積妊娠率及活產(chǎn)率[11]。最近一項回顧性研究顯示,卵巢低反應(yīng)患者經(jīng)雌激素預(yù)處理能明顯增加獲卵數(shù)和有效胚胎數(shù),但對累積妊娠率及活產(chǎn)率的增加不明顯[12]。本研究顯示,雌激素預(yù)處理組的獲卵數(shù)、有效胚胎數(shù)、累積妊娠率及持續(xù)妊娠率均顯著高于對照組,但兩組的早期流產(chǎn)率無顯著差異,提示卵巢次優(yōu)反應(yīng)患者可能是雌激素預(yù)處理獲益最大的人群。既往研究顯示,雌激素4 mg/d即可有效抑制FSH提前升高[5,10,12],因此本研究也采用補佳樂4 mg/d預(yù)處理。大部分研究中雌激素預(yù)處理用藥均從黃體中期開始,其中兩項研究發(fā)現(xiàn)雌激素預(yù)處理用藥時間越長,臨床結(jié)局有更好的趨勢[13-14]。本生殖中心為了方便患者,在B超監(jiān)測到排卵后1~3 d開始給予雌激素預(yù)處理,同樣取得了令人滿意的效果。
本研究兩組患者的一般資料中,雌激素預(yù)處理組的月經(jīng)周期天數(shù)顯著短于對照組。國外一項納入600 000個月經(jīng)周期的研究顯示[15],月經(jīng)周期天數(shù)隨著年齡的增加和卵巢功能的減退而縮短,其機制可能是由于卵巢內(nèi)剩余卵泡數(shù)量的減少,F(xiàn)SH提前升高使卵泡發(fā)育加快,導(dǎo)致優(yōu)勢卵泡更早的募集,卵泡期縮短,臨床表現(xiàn)為月經(jīng)周期縮短。這更加說明雌激素預(yù)處理能改善次優(yōu)反應(yīng)患者的妊娠結(jié)局。有研究顯示,拮抗劑方案可能對內(nèi)膜容受性產(chǎn)生負(fù)面影響[16]。本生殖中心近兩年的數(shù)據(jù)也顯示,拮抗劑方案促排新鮮周期移植臨床妊娠率比凍融胚胎移植周期低3%~5%。對于胚胎數(shù)量少,預(yù)期結(jié)局不良的患者我們會充分告知,讓患者知情選擇是否新鮮周期移植,因此,卵巢次優(yōu)反應(yīng)患者拮抗劑促排新鮮周期移植例數(shù)較少,為避免混雜因素影響,本研究僅納入全胚冷凍周期。
既往有關(guān)于雌激素預(yù)處理的研究均為卵巢正常反應(yīng)或卵巢低反應(yīng)人群,本研究針對卵巢反應(yīng)次優(yōu)患者進(jìn)行雌激素預(yù)處理,取得較為滿意的效果,但該結(jié)論只適用于符合本研究入選標(biāo)準(zhǔn)的患者。本研究的缺點:(1)新鮮移植病例太少,只能入選全胚冷凍周期進(jìn)行累積妊娠率的對比;(2)雌激素預(yù)處理組的患者月經(jīng)周期顯著短于對照組,有一定的選擇偏移,但理論上月經(jīng)周期較短的患者其卵巢功能可能更差,從而更說明雌激素預(yù)處理的作用比較確切;(3)本研究為回顧性研究,存在一定的回顧性偏移。因此,卵巢次優(yōu)反應(yīng)人群的定義及分層,以及雌激素預(yù)處理的治療效果需要更多更大樣本的研究來證明。

