成都地區胸痛中心管理模式下非ST段抬高型急性冠脈綜合征治療的指南-實踐差距及其影響因素研究
徐學萍,汪漢,崔彩艷,張玉玫,李思藝,朱峰,葉滔,蔡琳*
近年來,中國非ST段抬高型急性冠脈綜合征(NSTE-ACS)患者住院人數持續增加,成為嚴重危害人民生命健康的公共衛生問題之一[1]。自2014年以來,美國心臟病學會/美國心臟協會(ACC/AHA)、歐洲心臟病學會(ESC)和中華醫學會陸續更新了NSTE-ACS診斷和治療指南[2-4],以指導臨床醫生選擇最佳診療策略。既往研究證實,提高NSTE-ACS診斷和治療指南的依從性,可預防NSTE-ACS患者心肌缺血事件復發,有效改善患者預后[5-6]。然而,國內外均有數據表明指南推薦治療決策在臨床實踐中的應用并不理想[7-8]。為此,本研究通過對成都地區胸痛中心管理模式下NSTE-ACS患者的實際治療現狀進行分析,評價其與我國NSTEACS診斷和治療指南[2]的差距并探討其影響因素,為進一步規范NSTE-ACS的臨床管理提供依據。
1 資料與方法
1.1 研究對象 選取成都地區正在建設和已經建設胸痛中心的三級醫院共11家,納入2017年1月—2018年12月在這11家醫院住院治療的NSTE-ACS患者1 079例。納入標準:符合2016年中國《非ST段抬高型急性冠狀動脈綜合征診斷和治療指南(2016)》[2]中NSTE-ACS的診斷標準;NSTE-ACS包括非ST段抬高型急性心肌梗死(NSTEMI)和不穩定性心絞痛(UA)兩種類型。排除標準:轉院和院內死亡患者或缺乏出院帶藥信息。根據納入與排除標準,最終共納入1 022例患者為研究對象。11家醫院中有10家可行經皮冠狀動脈介入治療(PCI)和冠狀動脈造影。本研究已通過成都市第三人民醫院醫學倫理委員會審核批準。
1.2 研究方法 本研究為多中心回顧性橫斷面研究。在胸痛中心數據填報平臺和11家醫院(其中7家為基層版胸痛中心;胸痛中心分2個版本,包括標準版和基層版,其中基層版胸痛中心針對不具備急診PCI條件或不能全天候開展急診PCI或年PCI量和/或急診PCI量達不到中國胸痛中心標準的醫院而設)的電子病歷系統中收集NSTE-ACS患者一般資料(包括性別、年齡、NSTE-ACS類型、既往病史及個人史、入院時基本情況、合并癥)、治療策略、在推薦時間內行PCI情況及出院帶藥情況。根據《非ST段抬高型急性冠狀動脈綜合征診斷和治療指南(2016)》[2]中NSTE-ACS患者有創治療策略風險標準(見表1)對患者進行危險分層,分為低危(141例,低危組)、中危(178例,中危組)、高危(668例,高危組)和極高危(35例,極高危組)。《非ST段抬高型急性冠狀動脈綜合征診斷和治療指南(2016)》[2]指出,除低危患者外,其他患者均應行PCI。
參照中國《非ST段抬高型急性冠狀動脈綜合征診斷和治療指南(2016)》[2]中關于住院患者及其出院帶藥的治療策略,選取6項Ⅰ類推薦、A級證據的治療策略(見表2)。在推薦時間內行PCI包括中危患者72 h內行PCI和高危患者24 h內行PCI。最佳藥物治療(OMT)被定義為藥物適用人群出院時5種藥物〔阿司匹林(ASA)、1種P2Y12抑制劑、β-受體阻滯劑(BB)、血管緊張素轉換酶抑制劑/血管緊張素受體阻滯劑(ACEI/ARB)和他汀類藥物〕的聯合治療或藥物不適用人群未帶相關藥物。
1.3 統計學方法 應用SPSS 20.0統計軟件進行數據分析。數據的正態性檢驗采用K-S檢驗,經檢驗,本研究計量資料均不服從正態分布,因此以M(QR)表示,多組間比較采用Kruskal-Wallis秩和檢驗;計數資料以相對數表示,組間比較采用χ2檢驗;推薦時間內行PCI和出院帶OMT的影響因素分析采用二元Logistic回歸分析。以P<0.05為差異有統計學意義。
本研究創新點:
(1)本研究根據中國《非ST段抬高型急性冠狀動脈綜合征診斷和治療指南(2016)》中有創治療策略風險標準將非ST段抬高型急性冠脈綜合征(NSTE-ACS)患者分為四個風險等級,探討各等級患者之間一般資料、治療策略、在推薦時間內行經皮冠狀動脈介入治療(PCI)情況及出院帶藥情況,為明確“風險-治療”悖論原因提供了一定數據支持;(2)本研究探討了參照兩種標準(標準版和基層版)建設的胸痛中心是否影響NSTE-ACS患者的診療過程,研究發現基層版胸痛中心在依據指南建議指導患者出院帶藥的實踐中較為理想。
本研究局限性:
(1)研究中所有醫院是三級醫院,但成都地區各級醫院之間差異性較大。因此,研究結果不能代表成都地區所有醫療機構的具體實踐情況。(2)胸痛中心數據填報平臺錄入及電子病歷系統記錄存在選擇性偏倚,且部分患者出院帶藥信息不詳,存在低估出院帶藥率的可能性。
本研究主要結果:
(1)與低危組(39.0%)相比,中危組(52.8%)保守治療率高;而極高危組(51.4%)與高危組(66.0%)相比,侵入性診療率并不高,這反映了NSTE-ACS患者存在“風險-治療”悖論;(2)不穩定性心絞痛(UA)和無冠心病病史患者更不易在推薦時間內行PCI,反映了群眾對相關醫學知識了解不深是制約胸痛中心發展的因素之一;(3)標準版胸痛中心的出院帶藥情況稍不理想,可能與電子病歷系統未被充分利用有關,臨床醫生應認真、嚴謹地記錄電子病歷,優化NSTEACS的臨床實踐。
2 結果
2.1 一般情況 1 022例患者中男670例(65.6%),女352例(34.4%);年齡69(17)歲,高齡(≥60歲)777例(76.0%);NSTEMI 497例(48.6%),UA 525例(51.4%);既往病史及個人史:冠心病病史289例(28.3%),心肌梗死病史72例(7.0%),心絞痛病史234例(22.9%),再灌注治療史(包括PCI史、溶栓治療史和冠狀動脈旁路移植術史)89例(8.7%),吸煙史(活動性吸煙,即連續或累計吸煙至少6個月且調查前30 d內吸煙)323例(31.6%)。四組吸煙史、合并高血壓發生率比較,差異無統計學意義(P>0.05);四組女性比例、年齡、高齡率、NSTEMI發生率、冠心病病史發生率、心肌梗死病史發生率、心絞痛病史發生率、再灌注治療史發生率、入院收縮壓、入院舒張壓、入院心率、入院GRACE評分、合并糖尿病發生率比較,差異有統計學意義(P<0.05)。中危組、高危組、極高危組女性比例、年齡、入院GRACE評分大于低危組,差異有統計學意義(P<0.05);高危組、極高危組高齡率、心肌梗死病史發生率、再灌注治療史發生率、合并糖尿病發生率大于低危組、小于中危組,差異有統計學意義(P<0.05);極高危組冠心病病史發生率大于低危組、高危組,小于中危組,差異有統計學意義(P<0.05);極高危組入院收縮壓小于低危組、中危組、高危組,入院舒張壓小于低危組、高危組,差異有統計學意義(P<0.05);高危組、極高危組入院心率大于低危組,差異有統計學意義(P<0.05,見表3)。

表1 NSTE-ACS患者有創治療策略風險標準Table 1 Risk criteria for invasive treatment strategies in NSTE-ACS patients
2.2 治療策略、在推薦時間內行PCI情況及在推薦時間內行PCI的影響因素分析
2.2.1 治療策略 1 022例患者中,393例(38.5%)接受了保守治療,629例(61.5%)接受了侵入性診療(其中415例行冠狀動脈造影,388例行PCI)。四組治療策略比較,差異有統計學意義(χ2=22.675,P<0.001);低危組、極高危組侵入性診療率高于中危組,低于高危組,差異有統計學意義(P<0.05,見表4)。
2.2.2 在推薦時間內行PCI情況 中危組中72 h內行PCI 37例(20.8%);高危組中24 h內行PCI 145例(21.7%);在推薦時間內行PCI的比例為21.5%(182/846)。
以在推薦時間內行PCI情況(賦值:0=否,1=是)為因變量,以性別(賦值:0=男性,1=女性)、年齡(賦值:實測值)、高齡(賦值:0=否,1=是)、NSTE-ACS類 型( 賦 值:0=UA,1=NSTEMI)、冠心病病史(賦值:0=無,1=有)、心肌梗死病史(賦值:0=無,1=有)、心絞痛病史(賦值:0=無,1=有)、再灌注治療史(賦值:0=無,1=有)、吸煙史(賦值:0=無,1=有)、入院收縮壓(賦值:實測值)、入院舒張壓(賦值:實測值)、入院心率(賦值:實測值)、入院GRACE評分(賦值:實測值)、合并糖尿病情況(賦值:0=否,1=是)、合并高血壓情況(賦值:0=否,1=是)、胸痛中心版本(賦值:1=標準版,2=基層版)為自變量,進行單因素Logistic回歸分析,結果顯示,NSTEMI、冠心病病史與患者推薦時間內行PCI有關(P<0.05,見表5)。
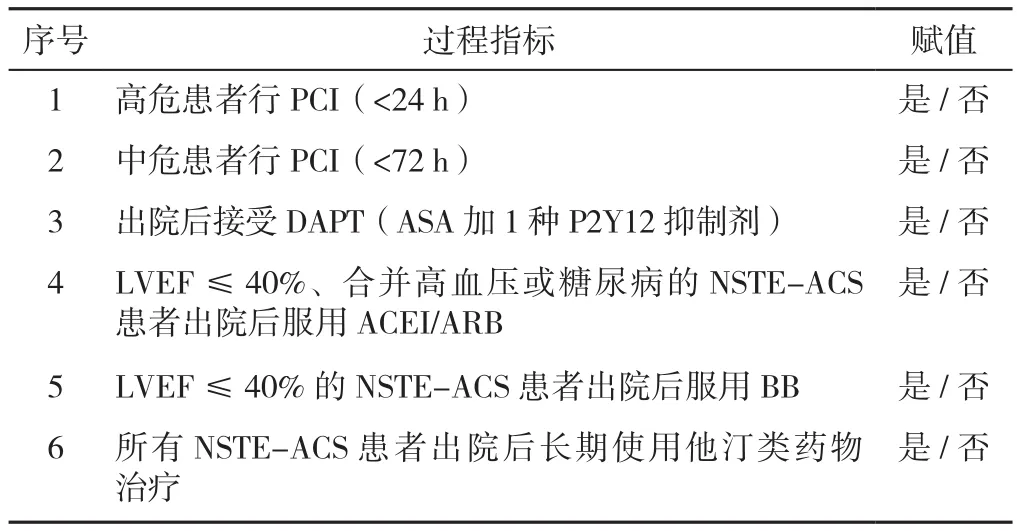
表2 中國《非ST段抬高型急性冠狀動脈綜合征診斷和治療指南(2016)》中6項Ⅰ類推薦、A級證據的治療策略Table 2 Six level I evidence-based strategies recommended as classⅠtreatment protocols in 2016 Chinese Guidelines for the Management of Non-ST-segment Elevation Acute Coronary Syndrome
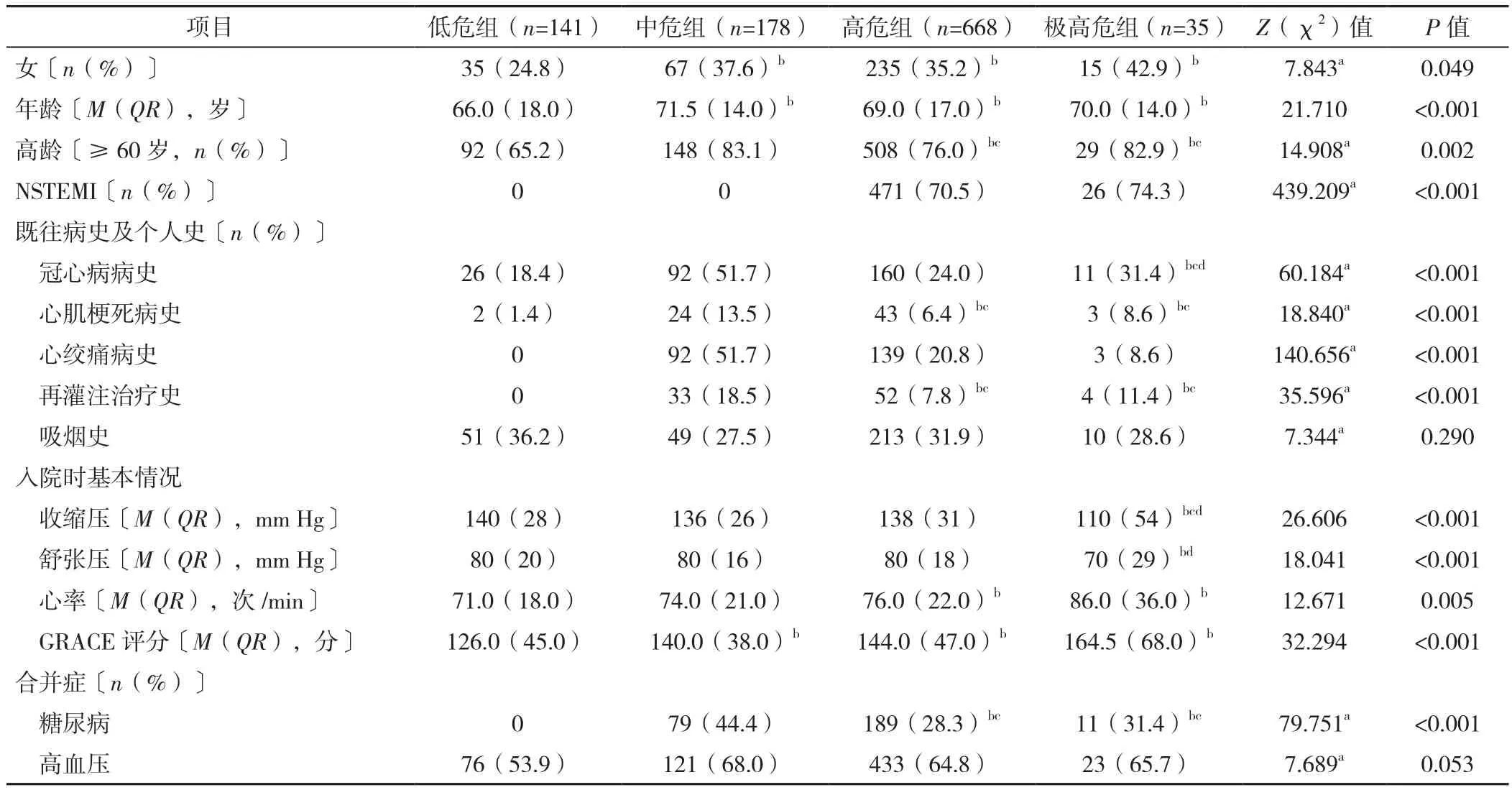
表3 四組一般資料比較Table 3 Comparison of general information among four groups
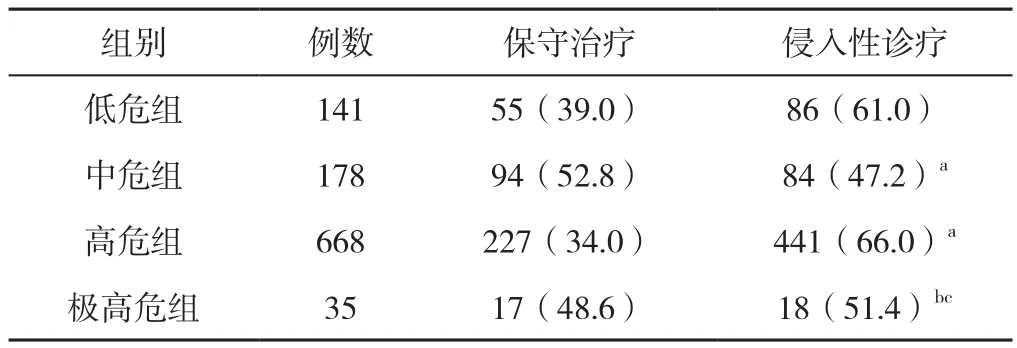
表4 四組治療策略比較〔n(%)〕Table 4 Comparison of treatment strategies among four groups
以在推薦時間內行PCI情況(賦值:0=否,1=是)為因變量,年齡(賦值:實測值)、冠心病病史(賦值:0=否,1=是)、NSTE-ACS類型(賦值:0=UA,1=NSTEMI)為自變量,進行二元Logistic回歸分析,結果顯示,NSTE-ACS類型、冠心病病史是患者在推薦時間內行PCI的影響因素(P<0.05,見表6)。
2.3 出院帶藥情況及出院帶OMT的影響因素分析
2.3.1 出院帶藥情況 1 022例患者中出院帶ASA 750例(73.4%),P2Y12抑制劑756例(74.0%),雙聯抗血小板治療(DAPT)641例(62.7%),BB 622例(60.9%),ACEI/ARB 599例(58.6%),他汀類藥物886例(86.7%),OMT 371例(36.3%)。四組出院帶ASA、P2Y12抑制劑、DAPT、BB、ACEI/ARB、他汀類藥物、OMT率比較,差異有統計學意義(P<0.05)。中危組、極高危組出院帶ASA、他汀類藥物率高于低危組,低于高危組,差異有統計學意義(P<0.05);極高危組出院帶P2Y12抑制劑、DAPT率高于低危組、中危組,低于高危組,差異有統計學意義(P<0.05);中危組出院帶BB率高于低危組,高危組出院帶BB率高于中危組,極高危組出院帶BB率低于中危組,差異有統計學意義(P<0.05);高危組出院帶ACEI/ARB、OMT率低于低危組、高于中危組,極高危組出院帶ACEI/ARB、OMT率低于高危組,差異有統計學意義(P<0.05,見表7)。
2.3.2 出院帶OMT的影響因素分析 以出院帶OMT情況(賦值:0=否,1=是)為因變量,以性別(賦值:0=男性,1=女性)、年齡(賦值:實測值)、高齡(賦值:0=否,1=是)、NSTE-ACS類型(賦值:0=UA,1=NSTEMI)、冠心病病史(賦值:0=無,1=有)、心肌梗死病史(賦值:0=無,1=有)、心絞痛病史(賦值:0=無,1=有)、再灌注治療史(賦值:0=無,1=有)、吸煙史(賦值:0=無,1=有)、入院收縮壓(賦值:實測值)、入院舒張壓(賦值:實測值)、入院心率(賦值:實測值)、入院GRACE評分(賦值:實測值)、合并糖尿病情況(賦值:0=否,1=是)、合并高血壓情況(賦值:0=否,1=是)、胸痛中心版本(賦值:1=標準版,2=基層版)為自變量,進行單因素Logistic回歸分析,結果顯示,入院舒張壓、基層版胸痛中心與出院帶OMT有關(P<0.05,見表8)。

表5 NSTE-ACS患者在推薦時間內行PCI影響因素的單因素Logistic回歸分析〔n(%)〕Table 5 Univariate Logistic regression analysis of influencing factors for PCI in NSTE-ACS patients within the recommended time
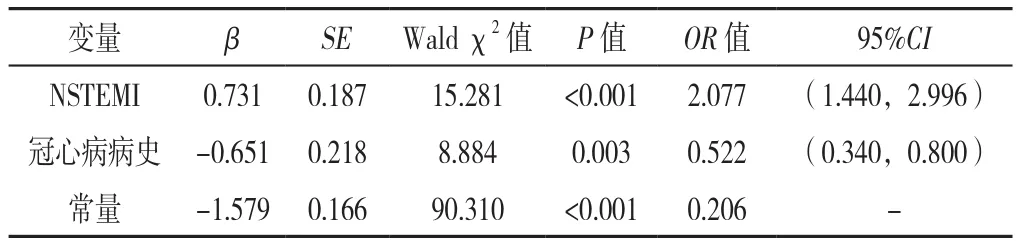
表6 NSTE-ACS患者在推薦時間內行PCI影響因素的二元Logistic回歸分析Table 6 Binary Logistic regression analysis of factors influencing PCI in NSTE-ACS patients within the recommended time
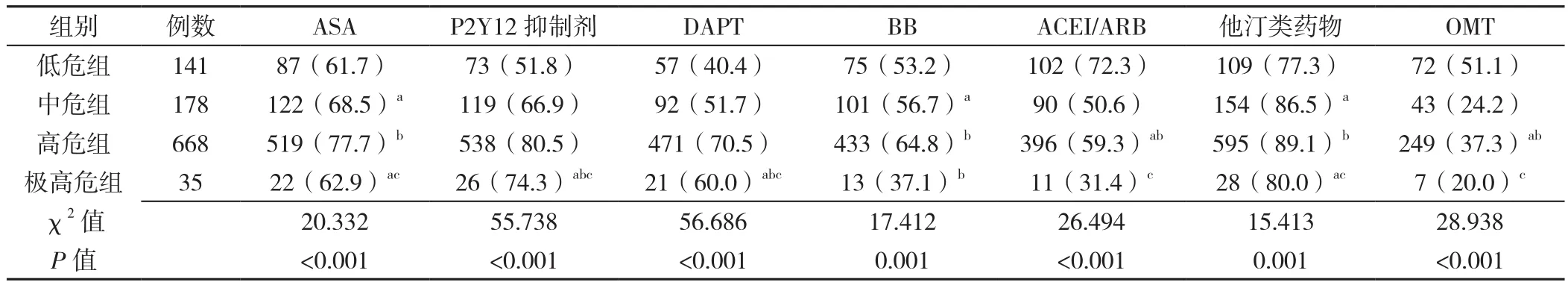
表7 四組出院帶藥情況比較〔n(%)〕Table 7 Comparison of discharged with drugs between the four groups
以出院帶OMT情況(賦值:0=否,1=是)為因變量,入院舒張壓(賦值:實測值)、胸痛中心版本(賦值:1=標準版,2=基層版)為自變量,進行二元Logistic回歸分析,結果顯示,入院舒張壓、胸痛中心版本是出院帶OMT的影響因素(P<0.05,見表9)。
3 討論
胸痛中心建設能最大限度地縮短ACS的早期救治時間。然而,在本研究中,NSTE-ACS患者僅有61.5%接受了侵入性診療,38.0%(388/1 022)接受了PCI。2017年國內142家醫院的侵入性診療率為63.1%,PCI率為58.2%[9];2018年西班牙多中心研究的侵入性診療率為65.8%,PCI率為55.0%[8]。與上述國內外研究相比,本研究NSTE-ACS患者的總體侵入性診療率和PCI率均略低,這表明成都地區胸痛中心模式下NSTEACS患者的PCI率并無明顯提高。然而本研究部分醫院可接受已在其他醫院行冠狀動脈造影的轉診患者,由于未能收集到這部分患者的冠狀動脈造影數據,因此有可能造成侵入性診療率偏低。另外,侵入性診療率偏低也不排除不同地區醫療水平發展不平衡、醫生對指南學習不到位、執行力不高等因素。
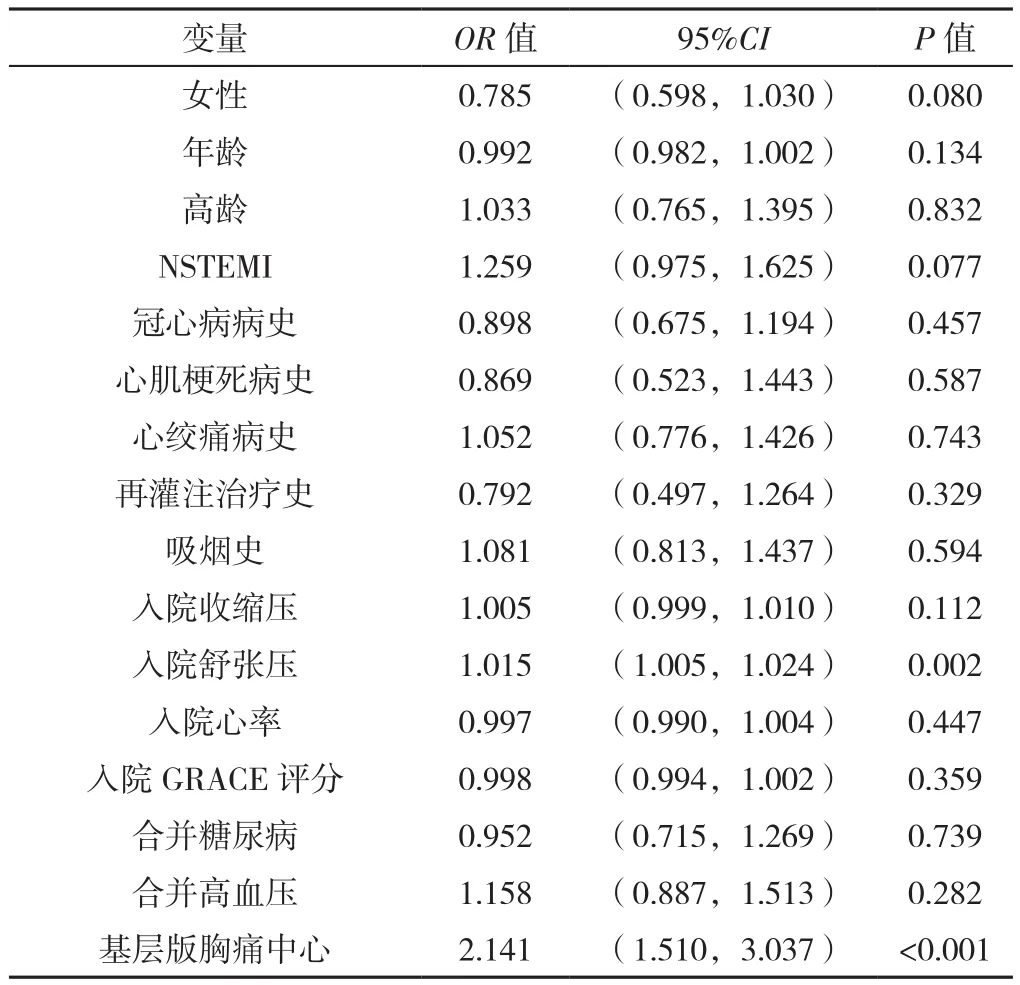
表8 NSTE-ACS患者出院帶OMT影響因素的單因素Logistic回歸分析Table 8 Univariate Logistic regression analysis of the influencing factors associated with NSTE-ACS patients discharged with OMT
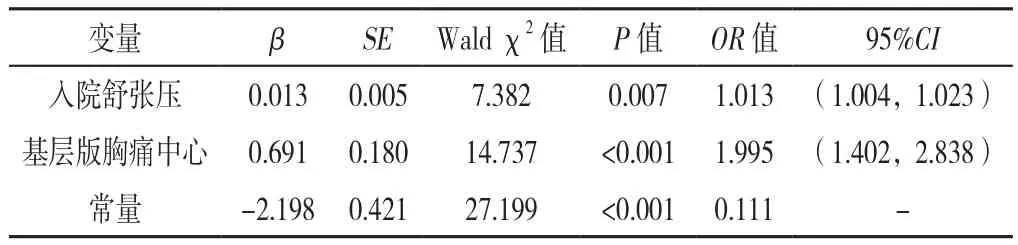
表9 NSTE-ACS患者出院帶OMT影響因素的二元Logistic回歸分析Table 9 Binary Logistic regression analysis of the influencing factors associated with NSTE-ACS patients discharged with OMT
本研究結果顯示,低危組侵入性診療率高于中危組,考慮到當前中國醫患關系較緊張,NSTE-ACS侵入性診療的臨床決策很可能受患者及家屬的強烈治療意愿影響。極高危組侵入性診療率低于高危組,這可能反映了合并嚴重并發癥患者的個體化臨床決策現狀。民眾對相關醫學知識了解不深、對治療的過高期望給臨床醫生帶來壓力,臨床醫生試圖避免治療相關并發癥的“規避風險”行為可能限制極高危患者行PCI,但限制極高危組NSTE-ACS患者接受侵入性診療的原因仍有待進一步研究。
《非ST段抬高型急性冠狀動脈綜合征診斷和治療指南(2016)》[2]推薦中危、高危NSTE-ACS患者首選PCI。然而,本研究只有20.8%的中危患者72 h內行PCI和21.7%的高危患者24 h內行PCI,遠低于國內多中心研究中的54.9%和26.3%[9]。在推薦時間內行PCI的比例(21.5%)亦較中國心血管病醫療質量改善項目(33%)[7]低。本研究對NSTE-ACS患者在推薦時間內行PCI的影響因素進行二元Logistic回歸分析,結果顯示,UA和無冠心病史患者更不易在推薦時間內行PCI。因此,醫護人員應提高對此類患者的警惕性,進一步加強指南的宣教,優化NSTE-ACS的臨床管理。
雖然胸痛中心管理模式要求對NSTE-ACS患者的危險評估應貫穿患者從就診到出院的整個診療過程,但在胸痛中心數據填報平臺上,NSTE-ACS患者缺乏早期風險評估數據,其在各醫院的具體實踐情況也不詳。此外,2017年一項國內多中心研究結果顯示,40.6%的NSTE-ACS患者在入院時沒有接受早期風險評估[9]。因此,筆者認為,臨床醫生更多的是基于患者臨床實際情況而不是僅僅依據危險分層來制定治療決策,但這種因果關系有待進一步研究證實。完善胸痛中心數據填報平臺上NSTE-ACS患者早期風險評估的數據填報可督促一線醫護人員對患者進行早期風險評估,以提高侵入性診療率。
2015年,美國一項研究發現NSTE-ACS患者的美國心臟病學會(ACC)/美國心臟協會(AHA)指南推薦藥物治療依從率每增加10%,患者的住院死亡率對應比值比下降39%〔OR=0.61,95%CI(0.50,0.75)〕[5]。NSTE-ACS住院患者的管理,特別是出院帶藥管理很重要,因為這已經被證明可以影響患者的預后[10]。本研究結果顯示,極高危組出院帶ASA、P2Y12抑制劑、DAPT、ACEI/ARB、他汀類藥物、OMT率均低于高危組,出院帶BB率低于中危組。這一“風險-治療”悖論有可能與極高危患者病情急劇進展、不能耐受相關藥物治療有關。
為預防心肌缺血事件復發,臨床醫生對病情穩定的NSTE-ACS患者進行二級預防至關重要。本研究結果顯示,NSTE-ACS患者出院帶P2Y12抑制劑(74.0%)、ASA(73.4%)、他汀類藥物(86.7%)率比國內外研究結果[7,11]稍低,而出院帶BB(60.9%)、ACEI/ARB(58.6%)率雖與國內研究結果[7]接近,但遠低于國外研究結果[11];出院帶OMT率(36.3%)遠低于國外研究的59.3%[12],比國內研究的39.4%稍低[13]。本研究發現入院舒張壓升高和基層版胸痛中心是促進NSTEACS患者出院帶OMT的因素。此外,美國一項研究已證明電子病歷的充分使用使得指南推薦藥物治療依從性更高[14]。因此,臨床醫生除了及時更新指南知識外,還應認真、嚴謹地記錄電子病歷,指導患者的出院用藥。
醫護人員執行循證治療決策與改善患者生存預后相關。因此,推進《非ST段抬高型急性冠狀動脈綜合征診斷和治療指南(2016)》[2]指導臨床實踐進程變得越來越重要。指南的開發旨在指導醫生進行臨床決策,并減少治療實踐的異質性,以提高醫療質量。本研究結果顯示,NSTE-ACS患者侵入性診療及二級預防用藥等方面均與指南要求有一定的差距,有待進一步提高。
綜上所述,成都地區NSTE-ACS患者侵入性診療率(61.5%)、PCI率(38.0%)和二級預防用藥P2Y12抑制劑(74.0%)、ASA(73.4%)和他汀類藥物(86.7%)均存在指南-實踐差距;UA和無冠心病病史患者更不易在推薦時間內行PCI,而入院舒張壓升高和基層版胸痛中心是促進患者出院帶OMT的因素。成都地區可根據本研究結果進一步完善胸痛中心的建設流程。
作者貢獻:徐學萍、蔡琳進行研究的構思與設計,對結果進行分析與解釋;徐學萍撰寫論文;蔡琳進行研究的實施與可行性分析,對文章整體負責、監督管理,負責文章的質量控制及審校;徐學萍、崔彩艷、張玉玫、李思藝、朱峰進行數據收集、整理、分析;汪漢、葉滔進行論文的修訂。
本文無利益沖突。

