面部鱗癌伴巨大皮角一例
常 露 楊 潔 姜 峰 畢廷民
華北理工大學附屬醫院皮膚科,河北唐山,063000
臨床資料患者,女,85歲。左側面部褐色腫物2年余。患者2年前無明顯誘因發現左側面部米粒大腫物,表面光滑,類圓形,邊界清楚。無瘙癢疼痛等自覺癥狀。近幾個月來,腫物逐漸變大,皮角基底部直徑約2 cm,突出皮膚表面約10 cm,呈羊角狀增生損害。
體格檢查:一般情況好,全身淺表淋巴結未觸及增大,各系統檢查均無明顯異常。皮膚科檢查:左側面部近10 cm大的褐色角質性增生,表皮粗糙。隆起于皮膚表面,呈羊角狀突出,邊界清楚,質硬,無觸痛,未見抓痕,無破潰、流血及滲出(圖1)。
皮膚鏡檢查:可見一境界清楚的褐色突起樣皮疹,皮疹邊緣部分區域可見線狀血管,部分區域可見灰色均質結構,局部可見黑褐色結痂及白色鱗屑,未見其他特征性結構(圖2)。組織病理學檢查:表皮棘層增厚,角質形成細胞有異型性,可見核分裂相和角珠,細胞有異型性,基底部分區域細胞增生明顯活躍(圖3)。免疫組化結果:CK7(-)、P63(+)、Ki-67(局灶指數30%)(圖4)。診斷:入院診斷為巨大皮角,術中快速冰凍為皮角,術后結合病理及免疫組化結果診斷為面部鱗癌合并巨大皮角。治療:皮膚惡性腫物切除術,隨訪3個月,無復發。
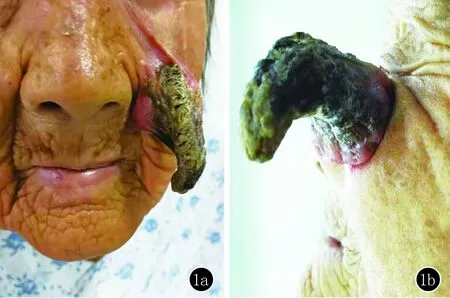
圖1 1a、1b:左側面部近10 cm大的褐色角質性增生,表皮粗糙,隆起于皮膚表面,呈羊角狀突出,邊界清楚,質硬
討論皮膚鱗狀細胞癌是皮膚科中除黑素瘤外,可致人死亡的皮膚腫瘤。表皮或附屬器角質形成細胞組成了皮膚鱗狀細胞癌,以頭、面、頸和手背等曝光部位最為多見[1]。皮膚鱗狀細胞癌病因尚不清楚,但經多年研究發現,此病與紫外線照射、化學因素、免疫抑制、化學致癌物等有明顯關系[2]。日光性角化病、鮑恩病和角化棘皮瘤均為癌前上皮病變,以上疾病經刺激后,可惡變為鱗狀細胞癌[3]。鱗狀細胞癌的多樣性、不典型臨床表現,導致它經常被大家忽略[4-6],而皮膚組織活檢為診斷此病的金標準。皮角是一種結構形態描述的名稱,在18世紀末被Everard Home作為醫學疾病詳細描述[7]。它是狀似動物犄角,質硬、凸起于皮膚的贅生物。皮角好發于頭面部,也可見于頸胸、肩、手、下肢等部位,與日照和皮膚損傷有關。皮角基底部的診斷決定著整個皮角的良惡性,多種情況都可導致皮角的發生,同時皮角有約30%的惡變可能性[8]。皮角若出現,請及時病理檢查,確認其良惡性,決定其切除范圍。無論是鱗癌還是皮角,臨床首選的治療手段都是手術切除,同時腫物切除后的病理檢查也尤為重要。本例患者為農民,長期在家務農,起初面部為米粒大腫物,考慮可能與紫外線照射有關,導致其近幾個月腫物迅速增大,惡變為鱗癌形成10 cm大的皮角。因腫物明顯影響患者正常生活,入院檢查,全麻下行惡性腫物切除術,術后愈合較好。所以,當發現皮膚腫物,應避免搔抓、日曬等外界刺激,若腫物發紅、明顯增大時,應及時去醫院就診,排除惡變可能,以免耽誤病情。
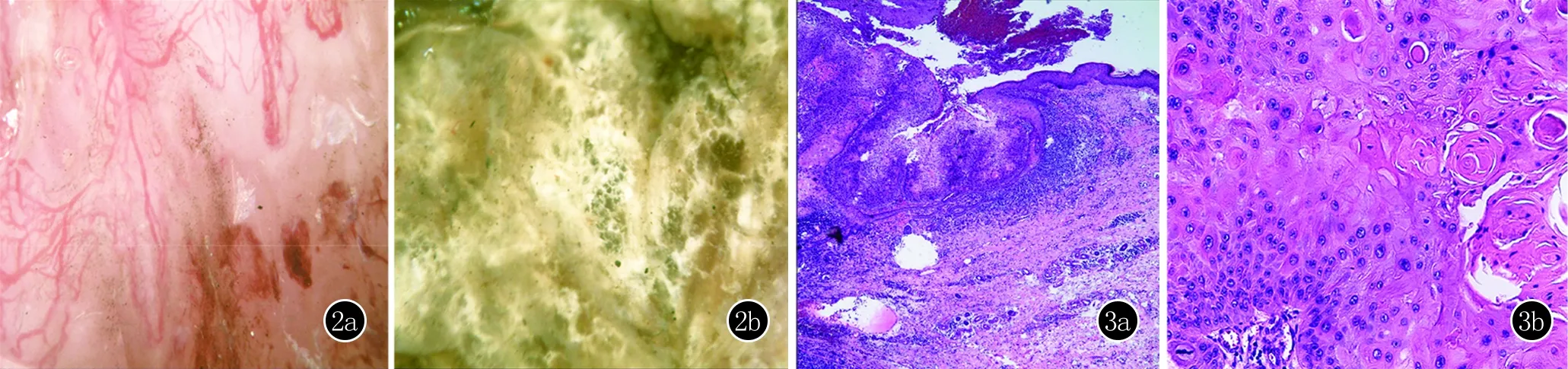
圖2 2a、2b:境界清楚的褐色突起樣皮疹,皮疹邊緣部分區域可見線狀血管,部分區域可見灰色均質結構,局部可見黑褐色結痂及白色鱗屑(×50) 圖3 3a、3b:表皮棘層增厚,角質形成細胞有異型性,可見核分裂相和角珠,細胞有異型性,基底部分區域細胞增生明顯活躍(3a:HE,×40; 3b:HE,×400)
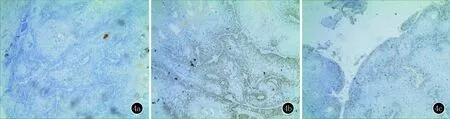
圖4 4a:CK7(-);4b:P63(+);4c:Ki-67(局灶指數30%)(免疫組化,×100)

