外周血CD14+CD16+單核細胞亞群在肝衰竭繼發感染患者中的檢測價值①
王 鑫 張國民 牛興杰 李 萍 張 冰 (承德醫學院附屬醫院,承德 067000)
肝衰竭是以慢性肝病為基礎,急性肝內外損傷為誘因,同時伴有多器官功能衰竭的臨床綜合征,患者早期病死率較高。肝衰竭患者由于機體免疫功能紊亂,容易并發感染,其中最常見的感染部位包括腹腔、膽道、泌尿系統、肺部以及血液等。繼發性感染作為肝衰竭患者最為常見的并發癥之一,是患者病情迅速發展并導致死亡的重要因素[1-4]。因此及時準確判斷感染的存在,對早期肝衰竭患者臨床治療及預后均具有重要意義。肝衰竭繼發感染患者會進一步加劇肝臟的損傷,促進病情的惡化,因此需要早期實施抗感染治療,有效控制病情發展。肝衰竭繼發感染主要以細菌感染為主,常見的致病菌有革蘭氏陰性桿菌、肺炎克雷伯菌和大腸埃希菌等,主要的感染部位包括肺臟、泌尿道和消化道等。CD14+CD16+單核細胞是促炎癥單核細胞亞群,不僅有分泌促炎癥因子的能力,還具備抗原遞呈能力,根據CD16、CD14的表達差異,單核細胞主要分為CD14+CD16-及CD14+CD16+亞群,研究顯示,CD14+CD16+亞群促炎活性更強且成熟度更高,在機體炎癥進展過程中發揮著重要作用[5]。本研究探討分析外周血CD14+CD16+單核細胞亞群在肝衰竭繼發感染患者中的檢測價值,現報道如下。
1 材料與方法
1.1材料
1.1.1臨床資料 選擇2015年3月~2018年4月我院住院的慢加急性肝衰竭患者156例作為研究對象,男性104例、女性52例,年齡24~75歲,平均年齡(57.39±12.87)歲,其中并發感染患者95例作為感染組,未并發感染患者61例作為未感染組。感染組中男性59例、女性36例,平均年齡(59.38±14.21)歲,病程4~9年,平均(6.22±0.51)年;單純乙型肝硬化患者53例、酒精性肝炎肝硬化患者37例、乙型合并酒精性肝硬化患者5例;未感染組中男性45例、女性16例,平均年齡(56.37±11.94)歲,病程在4~10年,平均(6.07±0.47)年;單純乙型肝硬化患者30例、酒精性肝炎肝硬化患者21例、乙型合并酒精性肝硬化患者7例,非酒精性脂肪性肝炎肝硬化患者3例。兩組性別、年齡、病程等基本資料無統計學差異(P>0.05)。感染組95例患者中,將治療后好轉患者51例作為預后良好組,病情惡化自動出院或死亡患者44例作為預后不良組。
1.1.2慢性及急性肝衰竭診斷標準 參照《肝衰竭治療指南(2012年版)》中相關診斷標準[6]:①極度乏力,同時伴有明顯腹脹、惡性、嘔吐等消耗癥狀;②出血傾向明顯,凝血酶原活動度 (PTA)≤40%,且排除其他原因引起的出血傾向;③短期內出現黃疸進行性加重,血清膽紅素每日上升≥17.1 μmol/L或高于正常值上限10倍。
1.1.3感染診斷標準 患者痰培養、腹水培養、尿培養或血培養呈陽性,且有相關臨床癥狀或體征。原發性腹膜炎:①腹水培養陽性;②腹膜刺激征;③發熱;肺部感染:①血培養或痰培養陽性;②咳嗽、咳痰;③發熱;④胸片或CT顯示感染灶或實變灶;⑤肺部可聞及干或濕啰音;尿路感染:①尿培養陽性;②尿頻、尿痛、尿急;敗血癥:血培養陽性。
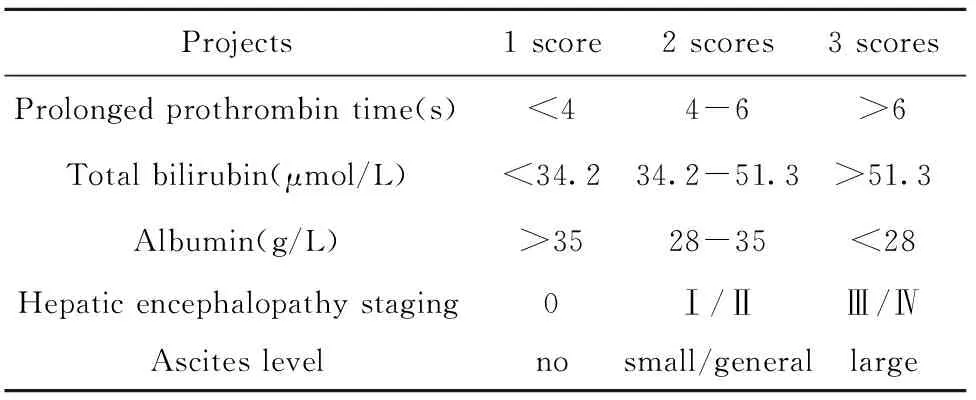
1.1.4預后效果評估標準 均采用Child-Turcotte-Pugh(CTP)評分系統[7]評估肝衰竭患者治療后肝臟儲備功能變化情況。分別從凝血酶原時間延長、總膽紅素、白蛋白、肝性腦病分期、腹水程度等5個維度進行評估,標準見表1。CTP評分<7分為良好,≥7分為預后不良。
1.1.5儀器與試劑 抗人CD16(西安瑞禧生物科技有限公司);抗人CD14(Becton-Dickinson公司);PCT檢測試劑盒(湖北武漢明德生物科技股份有限公司);TNF-α試劑盒(上海齊一生物科技有限公司);CytoFLEX流式細胞儀(美國貝克曼公司)。
1.2方法 抽取兩組患者清晨靜脈血,ELISA法檢測患者PCT、TNF-α水平,流式細胞技術檢測患者外周血CD14+CD16+水平。取肝素抗凝全血100 μl,依次加入熒光標記單克隆抗體藻紅蛋白標記的抗人CD14 10 μl,異硫氰酸熒光素標記的抗人CD16 10 μl,振蕩使其充分混勻,室溫環境下避光孵育15 min,加入約1 ml溶血素避光孵育10 min,3 000 r/min 離心5 min棄上清,PBS離心處理 5 min,棄上清,再加入0.3 ml PBS充分振蕩使其混勻,4℃下避光孵育1 h,流式細胞儀檢測,計數104個單核細胞中CD14+CD16+表達情況。
表1 CTP評分的計分標準
Tab.1 CTP scoring standard
Projects1 score2 scores3 scoresProlonged prothrombin time(s)<44-6>6Total bilirubin(μmol/L)<34.234.2-51.3>51.3Albumin(g/L)>3528-35<28Hepatic encephalopathy staging0Ⅰ/ⅡⅢ/ⅣAscites levelnosmall/generallarge
2 結果
2.1感染組患者感染類型及感染部位情況 細菌感染者占比(88.42%)顯著高于病毒感染者(11.58%);肺部感染者占比(64.21%)顯著高于尿路感染者(35.79%)。
2.2兩組患者血清PCT、TNF-α及CD14+CD16+水平比較 感染組患者血清PCT、TNF-α及CD14+CD16+水平均顯著高于未感染組(P<0.05),見表2。
2.3PCT、TNF-α及CD14+CD16+水平對肝衰竭感染的預測價值 采用ROC曲線分析PCT、TNF-α及CD14+CD16+水平對肝衰竭感染預測價值,結果顯示,PCT、TNF-α及CD14+CD16+水平對肝衰竭感染預測曲線下面積分別為0.826(95%CI0.768~0.905)、0.791(95%CI0.71~0.863)、0.838(95%CI0.791~0.926),具有較高預測價值,見圖1,最佳截斷值為:PCT=4.81 ng/ml,TNF-α=19.85 pg/ml,CD14+CD16+=9.72。
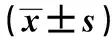
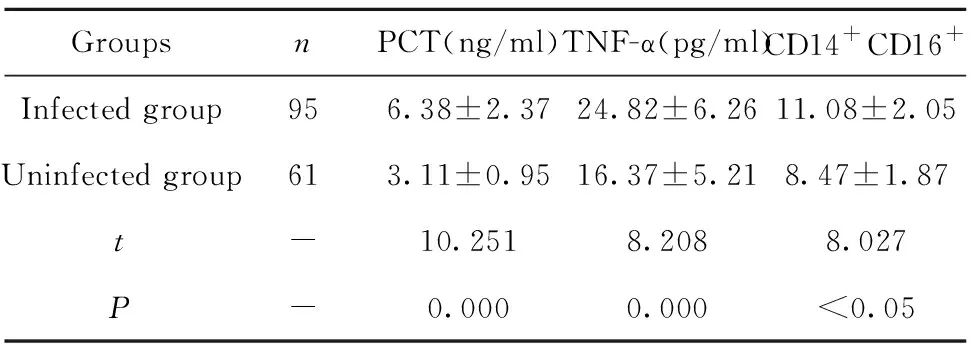
GroupsnPCT(ng/ml)TNF-α(pg/ml)CD14+CD16+Infected group956.38±2.3724.82±6.2611.08±2.05Uninfected group613.11±0.9516.37±5.218.47±1.87t-10.2518.2088.027P-0.0000.000<0.05
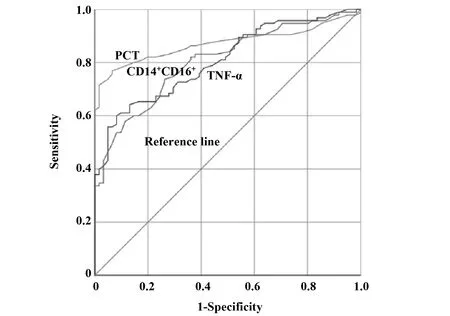
圖1 PCT、TNF-α及CD14+CD16+水平對肝衰竭感染的預測價值Fig.1 Predictive value of PCT,TNF-α and CD14+CD16+ levels in liver failure infection
2.4CD14+CD16+水平與PCT、TNF-α相關性分析 CD14+CD16+水平與PCT呈顯著正相關(r=0.417,P<0.01),與TNF-α呈顯著正相關(r=0.458,P<0.01)。
2.5感染組不同預后患者血清PCT、TNF-α及CD14+CD16+水平比較 預后不良組患者血清PCT、TNF-α及CD14+CD16+水平均顯著高于預后良好組(P<0.05),見表3。
2.6PCT、TNF-α及CD14+CD16+水平對肝衰竭感染患者預后的預測價值 采用ROC曲線分析PCT、TNF-α及CD14+CD16+水平對肝衰竭感染患者預后的預測價值,結果顯示,PCT、TNF-α及CD14+CD16+水平對肝衰竭感染預后預測曲線下面積分別為0.789(95%CI0.712~0.853)、0.769(95%CI0.708~0.843)、0.802(95%CI0.772~0.895),具有較高預測價值,見圖2,最佳截斷值為:PCT=5.40 ng/ml,TNF-α=24.25 pg/ml,CD14+CD16+=12.02。
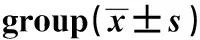
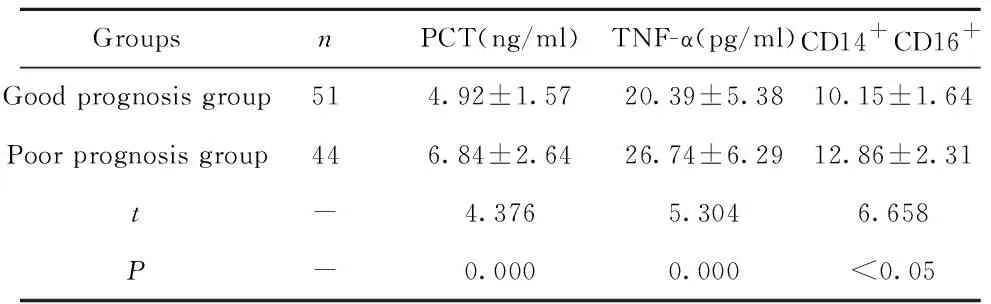
GroupsnPCT(ng/ml)TNF-α(pg/ml)CD14+CD16+Good prognosis group514.92±1.5720.39±5.3810.15±1.64Poor prognosis group446.84±2.6426.74±6.2912.86±2.31t-4.3765.3046.658P-0.0000.000<0.05
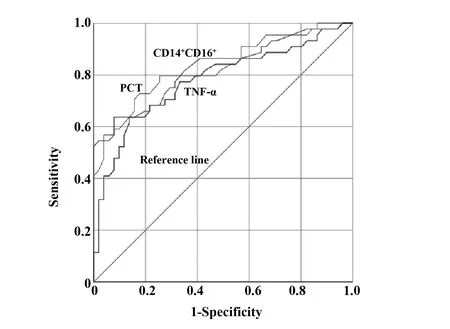
圖2 PCT、TNF-α及CD14+CD16+水平對肝衰竭感染患者預后的預測價值Fig.2 Prognostic value of PCT,TNF-α and CD14+CD16+ levels in patients with liver failure infection
3 討論
我國為病毒性肝炎的高發國家,因此在病毒性肝炎基礎上發展而來的肝衰竭患者也屢見不鮮。肝衰竭作為一種嚴重危害人類健康的疾病,患者早期病死率極高。患者由于長期慢性肝病的影響,機體長期處于免疫功能抑制狀態,感染成為肝衰竭患者最為常見的并發癥和死亡原因[8,9]。肝衰竭患者繼發嚴重感染所引起的全身炎癥反應綜合征(SIRS)不僅使患者肝衰竭疾病加重,也是患者并發全身多臟器衰竭的主要原因[10]。由于肝衰竭合并感染患者臨床表現復雜多樣,細菌培養周期長且陽性率較低、內毒素積累多以及“炎癥因子風暴”等因素,導致患者病情發展迅速、臨床治療更為困難,預后差且病死率高[11,12]。因此,在臨床工作中及時發現和判斷感染,并給予患者有效的抗感染治療,對縮短患者治療療程、提高治療成功率、減少醫療費用以及改善患者預后具有重要意義[13]。
PCT作為機體內的一種蛋白質,在正常情況下水平較低,而當機體出現細菌、真菌等感染以及多臟器功能衰竭時,可導致血液中PCT水平急劇上升,目前PCT作為一種急性感染參數在臨床中獲得了較為廣泛的運用[14]。TNF-α作為機體內常見細胞因子,由于細菌內毒素對機體的刺激作用,導致過量TNF-α的產生,血液中高濃度TNF-α可刺激內皮細胞,促進吞噬細胞以及內皮細胞相關炎癥因子的產生,從而引發炎癥、組織損傷,在多種機體炎癥反應中均具有著重要作用[15]。研究顯示,在肝衰竭患者中存在明顯的免疫異常,加之病原菌的侵入進一步加重免疫功能的紊亂,而單核細胞系統在機體免疫中發揮作用,其中C14+CD16+抗原提呈能力有限,但是其水平提升可一定程度刺激T淋巴細胞分化成熟,并促進其成為免疫性T細胞參與機體免疫反應[16,17]。
本研究探討分析外周血CD14+CD16+單核細胞亞群在肝衰竭繼發感染患者中的檢測價值,結果顯示,感染組患者血清PCT、TNF-α及CD14+CD16+水平均顯著高于未感染組(P<0.05),采用ROC曲線分析結果顯示,PCT、TNF-α及CD14+CD16+水平對肝衰竭感染預測的AUC分別為0.826、0.791、0.838,最佳截斷值分別為4.81、19.85、9.72提示肝衰竭感染患者可出現血清PCT、TNF-α及CD14+CD16+水平顯著升高,而三者對肝衰竭患者感染診斷具有較高的臨床預測價值,可作為肝衰竭患者臨床監測指標,與報道結果相似[18]。CD14+CD16+水平與PCT、TNF-α水平呈顯著正相關(P<0.05),提示CD14+CD16+水平與機體炎癥狀態密切相關。此外,分析各指標對肝衰竭感染患者預后的價值,預后不良組患者血清PCT、TNF-α及CD14+CD16+水平均顯著高于預后良好組(P<0.05);采用ROC曲線分析PCT、TNF-α及CD14+CD16+水平對肝衰竭感染患者預后的預測價值AUC分別為0.789、0.769、0.802,最佳截斷值分別為5.40、24.25、12.02,提示血清PCT、TNF-α及CD14+CD16+水平對感染患者治療預后具有較高的預測價值,與患者疾病變化密切相關,與報道結果相似[19,20]。
綜上所述,CD14+CD16+水平對肝衰竭患者并發感染具有著較高的臨床診斷和預后預測價值,與機體炎癥反應程度密切相關,可作為臨床治療監測指標之一,為臨床方案的擬定提供依據。