初診普通型新型冠狀病毒肺炎的肺部高分辨率CT表現與動態觀察
柏玉涵 楊健 彭紅芬 董進 蔣瑋麗 劉海峰 陽義 何博 張東友
武漢市第一醫院1放射科,2消化內科(武漢430022)
目前關于新型冠狀病毒肺炎(COVID-19,corona virus disease-19)早期影像學表現有少量報道,但對臨床治愈的COVID-19患者胸部影像學動態觀察的報道鮮見。本文旨在回顧性分析符合臨床治愈出院標準的初診為普通型COVID-19患者較完整的資料,探討其胸部影像學動態變化及轉歸。
1 資料與方法
1.1 一般資料回顧性搜集2020年1月1日至2月20日武漢市第一醫院60例確診為COVID-19的出院患者影像資料,其中男22例,女38例,年齡范圍24~88歲,平均49歲。納入標準:(1)初診符合國家衛生健康委員會頒布《新型冠狀病毒感染的肺炎診療方案(試行第六版)》[1](以下簡稱“第六版”)中的臨床分型中普通型診斷標準;(2)初診時未經治療的患者;(3)呼吸道9項病毒的抗體均為陰性;(4)病程中至少3次行CT復查,初診時首次、第二次CT檢查時間間隔≤7 d,第三次CT檢查時間在出院前1~3 d。
1.2 檢查方法所有患者均采用德國Siemens SOMATOM Definition Flash雙源CT 及GE Hightspeed 16排螺旋CT進行掃描。掃描參數:管電壓120 kV,自動mA 調節(Siemens)、90~180 mA(GE),層厚10 mm,層間距10 mm,視野500 mm × 500 mm,矩陣512 × 512,1.0 mm(Siemens)及1.25 mm(GE)高分辨算法重建肺窗、縱隔窗,肺窗設置窗位-530~430 HU,窗寬1 400~1 600 HU;縱隔窗設置窗位35~40 HU,窗寬300~350 HU。掃描范圍自胸廓入口至后肋膈角水平。
1.3 圖像分析目前尚缺乏系統的放射學表現與病理對照資料研究,參考[2]關于COVID-19的CT損傷分度,病變每累及一個肺段按5%近似估算(其中左肺上葉尖后段及下葉前內基底段各視為2 等份,左肺上葉上、下舌段各視為1 等份),按照病變范圍占全肺面積<30%、30%~50%、>50%,將COVID-19肺損傷范圍分為輕度、中度及重度。磨玻璃陰影(ground glass opacity,GGO)定義為肺內密度增高的模糊影,不掩蓋走行于其內的肺血管影。肺實變表現為肺實質密度增高,肺血管和支氣管模糊不清。“鋪路石”征是指在GGO 背景下,有小葉間隔增厚,相互交織成網格狀陰影,類似不規則鋪路石。空氣支氣管征指在高密度不含空氣的肺組織內襯托出的充盈含氣的低密度支氣管影。結節指直徑≤3 cm的圓形高密度,邊緣清晰或模糊。由2名經驗豐富的心胸組放射科醫師單獨閱片,意見不一致時兩者經協商達成一致或由第3名高年資醫師判定。
1.4 統計學方法所有數據應用SPSS 22.0 統計學軟件進行分析。年齡為非正態分布計量資料,用中位數(上,下四分位數)表示;臨床特征及影像表現等計數資料,采用頻數和率表示。
2 結果
2.1 臨床特征入組患者就診時間最常見的癥狀是發熱(58/60,97%)和咳嗽(31/60,52%)。其他癥狀包括肌肉酸痛或乏力(19/60,32%),輕度頭痛和頭暈(9/60,15%)和腹瀉(6/60,10%)等。60例患者中有12例(20%)患其他合并癥,包括高血壓、糖尿病、冠心病、慢性阻塞性肺疾病、慢性肝病等。
2.2 實驗室檢查大多數病例的白細胞計數(43/60,72%)和中性粒細胞計數(51/60,83%)正常,淋巴細胞計數低(39/60,65%)或正常(21/60,35%),C反應蛋白水平升高(48/60,80%)。CD+細胞計數減少(37/60,62%)。
2.3 影像表現
2.3.1 COVID-19普通型患者治療前初診HRCT表現病灶分布及肺損傷程度:單發病灶11例,累及左上葉2例,左下葉5例,右下葉3例,右上葉1例,11例單發病例7例位于胸膜下。多發病灶49例,其中局限單葉肺組織4例,累及兩葉肺組織7例,累及三葉肺組織5例,另外33例雙肺所有肺葉均受累,多發病灶均以胸膜下分布為主。60例患者,輕度肺損傷40例,中度肺損傷17例,重度肺損傷3例。
影像特點:COVID-19患者中可見以下一種或多種征象,單純GGO 49例,結節灶15例,GGO 伴“鋪路石”征10例,GGO 伴實變30例,單純斑片狀實變9例,7例可見空氣支氣管征,8例可見支氣管血管束增粗。2例患者可見淋巴結腫大。60例初診患者均未見胸腔積液表現。
2.3.2 COVID-19患者治療后HRCT表現60例患者經入院治療后7 d(2~7 d,平均5 d)內行第2次CT檢查,表現及變化多樣,總結如下:(1)明顯進展:45例(75%)表現為原GGO 病灶范圍擴大,其中29例病灶數量增多,呈雙肺彌散趨勢,6例病灶數量未見變化(圖1),10例“此消彼長”表現:表現為原病灶明顯吸收,但肺內出現彌散新發病灶(圖2)。45例明顯進展患者,42例(93.33%)肺內實變增多,3例密度變化不明顯。(2)范圍未見明顯變化:3例(5%)病灶范圍變化不明顯,病灶內實變增多。(3)吸收:12例(20%)患者表現病灶縮小,密度減低,局部纖維化改變。
第2次CT復查顯示,呈輕度肺損傷14例,中度肺損傷36例,重度肺損傷10例。9例(15%)患者影像與臨床癥狀進展無明顯對應關系:其中有3例初診輕度肺損傷,在2 d 內復查CT 顯示病灶仍局限在一個肺葉內,但病灶范圍變化>50%,按第六版重癥標準,患者由普通型轉為重癥型,但這3例病灶在第3次CT復查病灶明顯吸收(圖1)。6例CT 示重度肺損傷但臨床分型仍為普通型。另有2例中度肺損傷、4例重度肺損傷患者臨床表現符合重癥標準,臨床分型由普通型轉為重癥型。余11例輕度肺損傷、34例中度肺損傷臨床分型為普通型。
出院前1~3 d,60例患者行第3次CT復查顯示,50例(83.33%)患者不同程度吸收,其中3例年輕患者(平均29歲)例病灶完全吸收,47例患者病灶明顯吸收,密度減低,并可見病灶內及周圍不同范圍纖維灶形成,肺內未見新發病灶,呈恢復期表現。另有8例(13.33%)患者肺內病灶明顯吸收伴纖維化表現,同時肺內出現少許淡薄新發病灶(圖2),還有2例(3.33%)老年患者,可見緩慢吸收,仍有殘留未吸收病灶(圖3)。
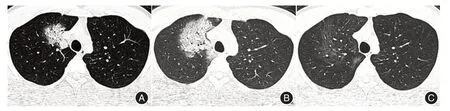
圖1 男性,25歲,發熱干咳3 d,臨床初診為COVID-19 普通型Fig.1 Male,25 years,fever and dry cough for 3 days,the first clinical diagnosis of common COVID-19

圖2 女,46歲,發熱畏寒乏力2 天,臨床初診為COVID-19 普通型Fig.2 Female,46 years,fever,chills and fatigue for 2 days,the first clinical diagnosis of common COVID-19
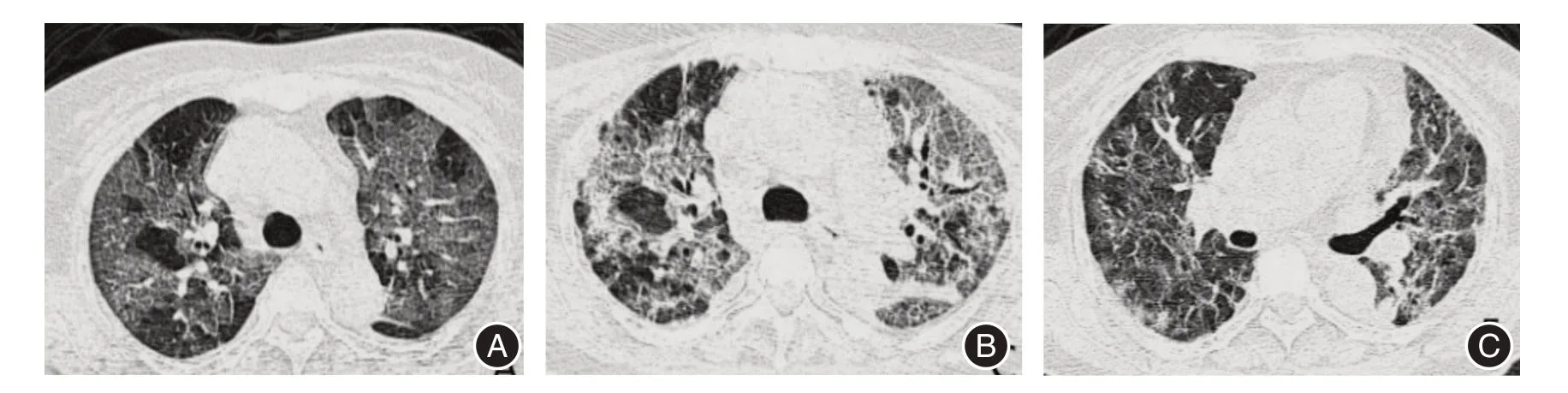
圖3 女,70歲,發熱干咳,頭昏3 d。臨床初診為COVID-19 普通型Fig.3 Female,70y,fever,dry cough and dizziness for 2 days,the first clinical diagnosis of common COVID-19
3 討論
胸部HRCT檢查對于COVID-19 早期病灶發現、病程動態觀察、嚴重程度及療效評估具有重要價值,在第六版中作為重要的診斷依據,其操作相對簡捷、成像快,能顯示間質病變及小結節等細微變化,且更容易發現其他并發征象如少量胸腔積液等,因此也是動態觀察病情的重要手段。
本組研究發現初診普通型COVID-19患者HRCT 具有以下特點:病變以分布于胸膜下多發病灶為主。早期多為滲出病變,以多發單純GGO、GGO伴小葉間隔增厚、GGO 伴實變為主要表現,多數病例多種征象共存;對于初診病例,單純實變相對少見(9/60),這可能是由于疾病的早期階段所致,此特點與早期H7N9 肺炎有所區別,后者大多數CT表現為單純實變[3]。但僅憑CT表現依然難以將COVID-19與其他病毒感染(例如H7N9,H1N1,SARS,H5N1)區分,主要依靠臨床及病原學予以鑒別。COVID-19 早期GGO表現還應與早期肺腫瘤相鑒別,GGO 樣改變的早期肺腫瘤通常進展緩慢,病灶分布和范圍通常沒有COVID-19顯著的影像特征[4]。
本研究發現,45例(75%)患者第2次復查CT顯示病灶短期內明顯進展,病灶迅速彌散,范圍擴大,且變化表現多樣,29例范圍擴大并數量增多,6例僅范圍擴大,10例此消彼長。這種易變性及多樣性提示其病理改變可能是以肺組織的炎癥滲出和水腫為主。最新研究[5]通過對1例COVID-19死亡患者尸檢發現肺部表現為彌漫性肺泡損傷和肺透明膜形成,符合ARDS表現,肺部總體病理學表現與SARS和MERS 相似。COVID-19 病毒可能與SARS 一樣作用于淋巴細胞,誘導細胞因子風暴并導致一系列免疫反應[6]。由此推斷淋巴細胞損傷可能是導致患者病情迅速加重的重要因素。
本研究60例患者中45例(75%)第2次CT復查顯示原GGO 病灶實變成分增多,或肺內新發實變,表明實變是病灶進展的表現。GGO 中央實性病灶影可能為病灶中心肺泡內炎性滲出增多導致實變所致,亦與SARS 影像學基礎類似[7]。SONG 等[8]研究表明在癥狀發作與CT 掃描間隔>4 d的患者,比間隔<4 d 患者出現更多的實變和更少的GGO 病變,同時發現老年COVID-19患者更易出現實變。因此對于臨床醫生而言,出現實變影將在患者管理中起到警示作用,臨床醫生應根據CT表現及臨床表現,早期發現有發展為ARDS 或MODS 高風險的患者,并進行風險分層管理,可能有助于降低病死率。
COVID-19治療過程中病灶變化較快,大部分CT表現與臨床病情緊密相關[10],本研究中少部分病例影像與臨床癥狀進展無明顯對應關系。9例第二次CT表現與臨床表現不一致。第3次復查CT,臨床已達出院標準時,有2例患者仍有較多未吸收病灶,8例患者肺內出現少許新發病灶。以往SARS的相關研究中也出現過類似現象[11]。鐘南山等[12]對1 099例患者的臨床與影像的研究中發現重癥患者的影像異常較非重癥患者更明顯,且發現存在少數病例胸部影像所見與臨床癥狀表現不一致的情況,該大樣本數據研究顯示23.87%的重癥患者和5.20%的非重癥患者胸部影像學未見到明顯異常。郭佑民等[13]指出COVID-19患者CT檢查結果顯示,病灶的吸收常落后于臨床癥狀的好轉和新型冠狀病毒核酸檢測轉陰。因此COVID-19對于人體的損傷機制及規律需要今后進一步深入研究。而目前對于CT 顯示肺內仍有滲出性病灶,但無臨床癥狀的出院患者的管理和隔離需要嚴格、到位。
本研究也存在一定局限性:首先樣本量偏少;第二,由于我院不接管COVID-19 危重患者,所以研究中缺乏對普通型轉為危重者患者病程分析。另外患者3次CT檢查的時間不一致,這也對觀察疾病變化進展有一定偏移。
綜上所述,胸部HRCT能客觀反映COVID-19肺內病灶變化,與臨床進展、轉歸有較好的一致性,對臨床治療方案的確定及病例分層管理具有重要價值。然而仍有少數病例影像與臨床癥狀進展無明顯對應關系,需結合臨床表現及各指標綜合分析。

