布托啡諾在房顫患者射頻導管消融術中的應用
谷曉珂,張偉,栗樂樂
(鄭州大學第一附屬醫院 麻醉與圍術期醫學部,河南 鄭州 450052)
目前指南推薦將導管消融術作為陣發性房顫和藥物治療無效的持續性房顫的一線治療方法[1]。現房顫患者的射頻消融術多在局麻輔助芬太尼等麻醉藥物下完成,但射頻消融術持續約2~4 h,要求電生理定位準確,消融時疼痛感強烈,患者配合難度大。芬太尼作為常用阿片類鎮痛藥,在鎮痛的同時易導致呼吸抑制、惡心嘔吐、藥物依賴等不良反應。布托啡諾作為一種合成的阿片受體激動-拮抗劑,主要激動κ受體,鎮痛效價是嗎啡的5~8倍,鎮痛作用強,作用時間長,給藥方便,兼具鎮靜效果好及不良反應少等優點。本研究旨在比較布托啡諾與芬太尼在房顫射頻消融術中的鎮痛鎮靜效果,尋求更佳的麻醉方式。
1 資料與方法
1.1 一般資料選取鄭州大學第一附屬醫院2018年12月至2019年5月擬擇期接受房顫射頻導管消融術治療的80例患者為研究對象。(1)納入標準:①美國麻醉醫師協會(American Society of Anesthesiologists,ASA)分級Ⅰ~Ⅲ級;②年齡30~65歲;③癥狀性、藥物難治性房顫;④第1次接受心臟射頻消融術治療。(2)排除標準:①近期重復使用麻醉止痛藥,且對阿片類藥物耐受;②合并心肌梗死、心室功能障礙、冠狀動脈功能不全;③合并有嚴重緩慢性心律失常,如病態竇房結綜合征、Ⅲ度房室傳導阻滯;④合并嚴重的肺部疾病、嚴重貧血或血小板減低癥、未經治療的甲亢、嚴重的肝腎功能不全;⑤合并腦損傷和顱內壓升高;⑥患有中樞神經系統疾病或服用興奮中樞神經的藥物,或有呼吸功能缺陷;⑦近1周內有飲酒史;⑧有精神疾病或癲癇病史;⑨對本研究藥物及抗凝藥物過敏。按隨機數表法將患者分為芬太尼組和布托啡諾組,每組40例。芬太尼組:男12例,女28例;年齡44~65歲,平均(58.73±3.60)歲;體質量64~87 kg,平均(73.18±5.85)kg;手術時間120~210 min,平均(160.64±19.81)min。布托啡諾組:男14例,女26例;年齡42~64歲,平均(57.40±3.50)歲;體質量60~85 kg,平均(70.68±5.16)kg;手術時間125~220 min,平均(159.75±23.26)min。兩組患者性別構成比、年齡、體質量、手術時間差異無統計學意義(均P>0.05)。本研究經鄭州大學第一附屬醫院醫學倫理委員會批準,患者及家屬簽署知情同意書。
1.2 麻醉方法術前禁食6 h,禁飲2 h。患者入室后開放靜脈通路,常規心電監護和電生理監測,術中常規鼻導管給氧,氧流量4 L·min-1,射頻導管消融術由同一經驗豐富的電生理醫生完成。芬太尼組手術開始前靜脈注射芬太尼(宜昌人福藥業有限責任公司,國藥準字H20054256)1 μg·kg-1,隨后以1 μg·kg-1·h-1的速度持續泵注至手術結束;布托啡諾組手術開始前單次靜脈注射布托啡諾(江蘇恒瑞醫藥股份有限公司,國藥準字H20143106) 30 μg·kg-1。環肺靜脈消融和手術結束時對患者進行視覺模擬評分(visual analog score,VAS),芬太尼組評分>4分或出現明顯體動者追加芬太尼0.5 μg·kg-1,布托啡諾組評分>4分或出現明顯體動者追加布托啡諾0.5 mg,最大用藥量3 mg,若超過最大藥量鎮痛效果仍不滿意則改為全身麻醉。術中出現呼吸抑制(SpO2<90%或呼吸暫停>15 s)時進行托下頜處理,若未緩解可用面罩加壓給氧,必要時行機械通氣。術中收縮壓降低基礎值的20%或<80 mm Hg(1 mm Hg=0.133 kPa),靜脈注射麻黃堿3~6 mg;術中每分鐘心率(heart rate,HR)<50次,靜脈注射阿托品0.2~0.3 mg。手術結束后,待患者呼吸循環功能平穩后,送回病房。
1.3 觀察指標(1)入手術室時(T0)、用藥后即刻(T1)、射頻消融開始時(T2)、環肺靜脈消融時(T3)和手術結束時(T4)的平均動脈壓(mean arterial pressure,MAP)、脈搏血氧飽和度(saturation of pulse oxygen,SpO2)、HR。(2)T2和T3時VAS評分。(3)T2時Ramsay鎮靜評分。(4)術中呼吸抑制及麻醉相關不良反應發生情況。(5)手術時間、補救藥物使用情況及改全身麻醉例數。
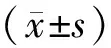
2 結果
2.1 術中MAP、HR及SpO2兩組患者MAP、HR組間比較,差異無統計學意義(均P>0.05)。T0時SpO2組間差異無統計學意義(P>0.05);兩組T1、T2、T3、T4時SpO2均較T0時下降,布托啡諾組SpO2水平低于芬太尼組,差異有統計學意義(均P<0.05)。見表1。
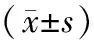
表1 兩組患者各時間點MAP、HR、SpO2水平比較
注:與同組T0時SpO2比,aP<0.05;與芬太尼組相應時間點比,bP<0.05;MAP—平均動脈壓,HR—心率,SpO2—脈搏血氧飽和度;T0—入手術室時,T1—用藥后即刻,T2—射頻消融開始時,T3—環肺靜脈消融時,T4—手術結束時。
2.2 Ramsay評分及VAS評分T2時布托啡諾組患者Ramsay評分高于芬太尼組,T2、T3時布托啡諾組VAS評分低于芬太尼組,差異有統計學意義(均P<0.05)。見表2。
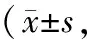
表2 兩組患者鎮痛鎮靜評分比較分)
2.3 不良反應兩組患者各不良反應發生率差異無統計學意義(均P>0.05)。見表3。

表3 兩組患者麻醉相關不良反應發生情況比較[n(%)]
注:aP為連續校正的χ2檢驗得出。
2.4 補救藥物使用率及改全身麻醉率芬太尼組和布托啡諾組補救藥物使用率分別為52.5%(21/40)、2.5%(1/40),布托啡諾組補救藥物使用率低于芬太尼組,差異有統計學意義(χ2=22.633,P<0.001)。兩組均未出現改全身麻醉完成手術的情況。
3 討論
在房顫患者心臟射頻消融術中,導管置入、心臟電復律及環肺靜脈消融等操作均可造成嚴重的疼痛感。目前心臟射頻消融術的最佳麻醉方式尚未確定。全身麻醉可減少患者情緒緊張引起的心律失常,消除體動對手術的影響,提高消融的準確度[2-4],但全身麻醉管理較復雜,且會增加患者圍手術期并發癥發生風險。另外,心臟射頻消融術多在導管室內進行,手術量大且麻醉醫生嚴重短缺,故在我國全身麻醉心臟射頻消融術尚未廣泛應用。清醒鎮靜時食管損傷發生率較低,患者術中血流動力學較穩定,電生理醫生滿意率較高[5]。有研究表明,對于有嚴重系統性疾病或難以良好制動的患者,有必要施行全身麻醉,而對于其他患者,清醒鎮靜被推薦為標準麻醉管理方式[6-8]。目前臨床多由電生理醫生在局麻下輔助使用芬太尼、丙泊酚、咪達唑侖等鎮痛鎮靜藥[9-11],在缺少麻醉醫生監護的情況下,手術過程中鎮痛鎮靜程度不易把控。對于普通患者,簡便、安全、有效的清醒鎮靜方案對手術成功至關重要。
布托啡諾是一種阿片受體激動-拮抗劑,主要激動κ受體,對μ受體有拮抗作用,對δ受體幾乎無作用。靜脈注射3~5 min后達峰值作用,單次使藥效維持時間為3~4 h[12],基本可滿足房顫射頻消融術時長。由于布托啡諾對阿片受體的獨特作用,臨床應用時具有以下特性:良好鎮痛的同時很少導致有臨床意義的呼吸抑制;較少引起平滑肌痙攣和胃腸活動減弱;皮膚瘙癢發生率極低,軀體依賴性極低;具有一定鎮靜作用[13]。目前布托啡諾已廣泛用于微創手術及術后鎮痛鎮靜等方面,效果確切。此外,有研究表明布托啡諾可通過提高心肌抗氧化物酶活性、減少線粒體通透性轉換孔的開放等機制,降低心肌氧化應激損傷程度[14]。本研究顯示,布托啡諾組患者術中Ramsay評分高于芬太尼組,只有1例出現情緒不安,追加0.5 mg后鎮痛鎮靜效果滿意,余患者均可清醒配合完成手術。布托啡諾組T3時VAS評分均在4分以下,低于芬太尼組。雖然芬太尼組呼吸抑制的發生率高于布托啡諾組,但差異無統計學意義,所有患者SpO2均>90%,布托啡諾組用藥后SpO2略低于芬太尼組,這可能與電生理醫生芬太尼使用劑量較為謹慎有關,也可能與本研究納入病例數較少有關。
與芬太尼比,在普通患者房顫射頻消融術中應用布托啡諾具有以下優點:(1)布托啡諾單次給藥即可滿足手術需求,操作簡便,芬太尼消除半衰期短,需持續給藥,可能引起藥物蓄積;(2)布托啡諾無芬太尼的呼吸抑制、胸壁僵直等不良反應;(3)布托啡諾藥物成癮性小,屬第二類精神藥品,電生理醫生可使用,而芬太尼屬于麻醉藥品,需具備麻醉藥物處方資質的專職人員管理和使用。
綜上所述,與芬太尼比,布托啡諾用于無嚴重系統性疾病等的普通房顫患者射頻消融術中,鎮痛鎮靜效果好,患者血流動力學穩定,操作簡便,值得臨床推廣應用。

