無創呼吸機聯合呼吸興奮劑治療Ⅱ型呼吸衰竭效果及血氣分析觀察
尹成河
山東省陽谷縣人民醫院呼吸內科,山東陽谷 252300
Ⅱ型呼吸衰竭在臨床上是一種常見呼吸系統疾病,具有較高的病死率,若不及時治療,不僅會影響患者生活質量,嚴重時甚至危害其生命安全[1]。目前,臨床對該疾病多采用氣管插管、氣管切開等創機械通氣進行治療,但有較多的并發癥,患者預后差[2]。本研究對本院2017 年6 月~2019 年6 月收治Ⅱ型呼吸衰竭患者100 例采取不同治療方案給予分析,現報道如下。
1 資料與方法
1.1 一般資料
選擇2017 年6 月~2019 年6 月本院收治Ⅱ型呼吸衰竭患者100 例,患者肺通氣障礙,缺氧,伴發或不伴發CO2,潴留PaO2<60mm Hg,PaCO2>50mm Hg 等確診為Ⅱ型呼吸衰竭[3];按照隨機數字表法分為兩組。對照組50 例,男26 例,女24 例,年齡45 ~76 歲,平均(62.2±10.5)歲,COPD 28 例,支氣管哮喘22 例,平均病程(15.33±5.30)年;研究組50 例,男25 例,女25 例,年齡48 ~77 歲,平均(64.1±11.7)歲,COPD27 例,支氣管哮喘23 例,平均病程(15.33±5.30)年。本研究獲倫理委員會批準,全部患者均簽署知情同意書。兩組患者一般資料比較,差異無統計學意義(P>0.05)。具有可比性。
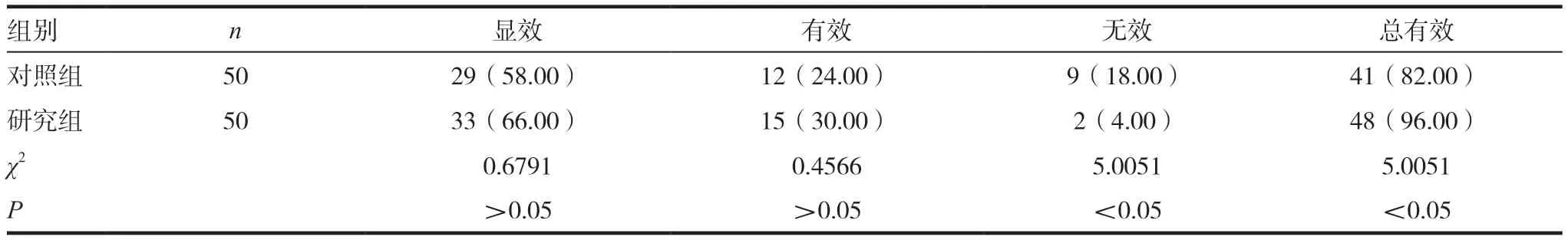
表1 兩組患者治療效果比較[n(%)]
表2 兩組患者血氣分析比較
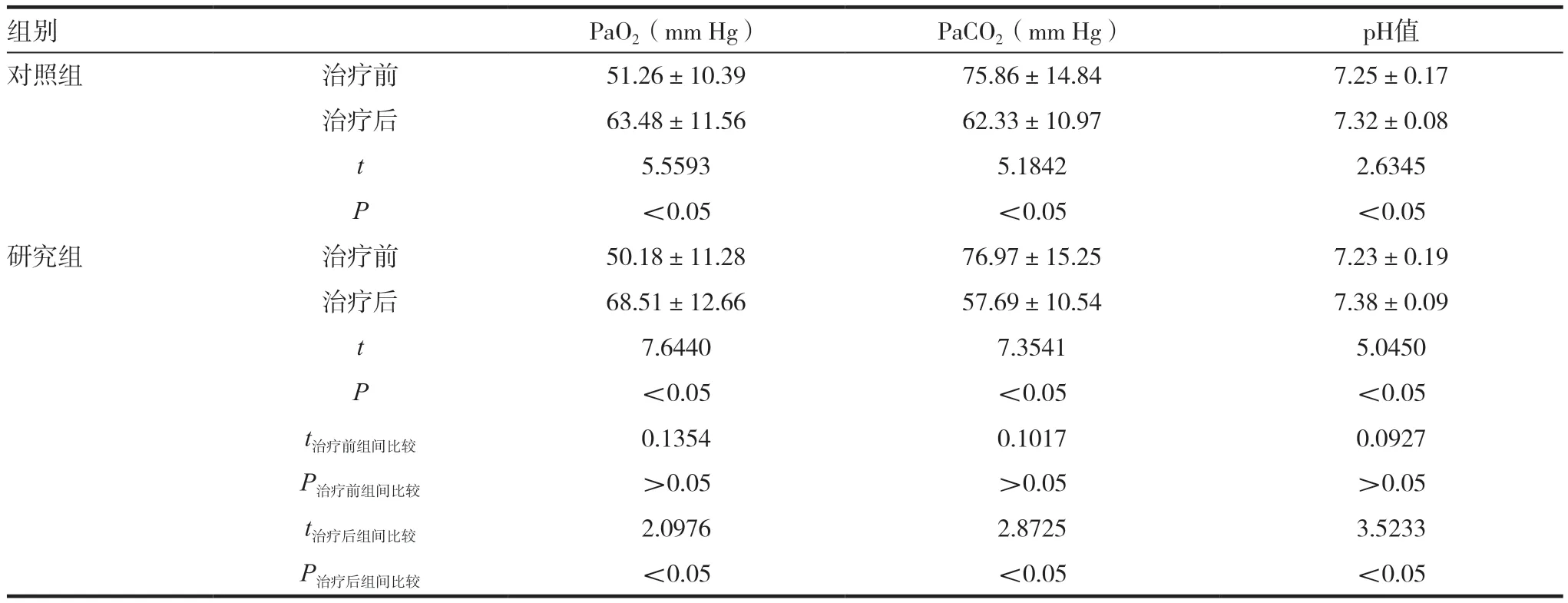
表2 兩組患者血氣分析比較
組別 PaO2(mm Hg) PaCO2(mm Hg) pH值對照組 治療前 51.26±10.39 75.86±14.84 7.25±0.17治療后 63.48±11.56 62.33±10.97 7.32±0.08 t 5.5593 5.1842 2.6345 P <0.05 <0.05 <0.05研究組 治療前 50.18±11.28 76.97±15.25 7.23±0.19治療后 68.51±12.66 57.69±10.54 7.38±0.09 t 7.6440 7.3541 5.0450 P <0.05 <0.05 <0.05 t治療前組間比較 0.1354 0.1017 0.0927 P治療前組間比較 >0.05 >0.05 >0.05 t治療后組間比較 2.0976 2.8725 3.5233 P治療后組間比較 <0.05 <0.05 <0.05
1.2 納入與排除標準
納入標準:患者簽署知情同意書,研究符合醫學倫理會批準;資料完整者;主動配合者。排除標準:服用其他藥物者;嚴重肝腎疾病者;其他呼吸疾病者;免疫血液疾病者;中途退出患者。
1.3 方法
兩組患者均給予解痙平喘、吸氧、抗感染、祛痰等常規干預;對照組采用無創呼吸機干預,選擇BiPAP 的呼吸機,連接管道、濕化器,口鼻面罩、呼氣的平臺閥情況;采用ST、TVV 相關模式,吸氣的時 長1.0 ~1.2s,呼 吸頻 率12 ~16 次/min,呼吸壓力(EPAP)初始設定為3 ~4cm H2O,吸氣壓力(IPAP)設定為6 ~8cm H2O;在半小時內呼吸壓力逐漸增高且穩定于4 ~6cm H2O,吸氣壓力于16 ~24cm 的H2O。當病情好轉逐步下降吸氣壓力,間歇停機的時間到脫機完全,選擇鼻導管的吸氧方式。研究組于對照組上予以尼可剎米(天津金輝藥業,H12020962)注射液,將2.25g 的尼可剎米注射液加入在生理鹽水500mL 中,混合均勻后靜脈點滴2 ~6h;兩組療程7d。
1.4 觀察指標及評定標準
分析兩組療效:24h 內患者咳痰等癥狀改善,且血氣相關指標改善表示顯效;治療24 ~48h 之內癥狀減輕,意識逐漸清醒,血氣指標好轉表示有效;患者癥狀及體征無改變,甚至加重表示無效;對兩組患者治療前后血氣指標(PaO2、PaCO2、pH值)進行比較;隨訪1 個月,使用SF-36 生活質量表對兩組生活質量進行評估,評估涉及人際關系、社會功能、生理功能以及情感功能,分值越高表明生活質量越好[4]。
1.5 統計學處理
2 結果
2.1 兩組患者治療效果比較
研究組臨床總有效率為96.00%比對照組的82.00%高,差異有統計學意義(χ2=5.0051,P <0.05)。見表1。
2.2 兩組患者血氣分析比較
兩組治療24h 后PaO2、pH 高于治療前,PaCO2低于治療前,且兩組的改善幅度比治療前顯著,差異有統計學意義(P <0.05)。見表2。
2.3 兩組患者生活質量比較
研究組情感功能(90.14±6.69)分、人際關系(91.46±6.83)分等質量評分比對照組優,差異有統計學意義(P <0.05)。見表3。
表3 兩組患者生活質量比較,分)

表3 兩組患者生活質量比較,分)
組別 n 情感功能 人際關系 社會功能 生理功能對照組 50 78.47±5.34 81.45±5.51 82.76±5.93 80.16±6.48研究組 50 90.14±6.69 91.46±6.83 90.27±6.84 91.42±7.55 t 9.6402 8.0658 5.8661 8.0024 P <0.05 <0.05 <0.05 <0.05
3 討論
Ⅱ型的呼吸衰竭因(慢性阻塞性肺疾病)COPD、支氣管的哮喘等造成,機體長時間的通氣、換氣相關功能障礙,會發生血氧降低等,若低氧血癥未及時處理,甚至會出現呼吸衰竭[5-6]。目前,臨床對Ⅱ型的呼吸衰竭通常選擇無創呼吸機,能改善患者臨床癥狀,糾正其缺氧、高碳酸的狀態,有效減少病死率[7-8]。
本研究顯示,研究組治療總有效(96.00%)比對照組高;兩組治療PaO2、pH 高于治療前,PaCO2低于治療前,且研究組改善比對照組大;研究組情感功能(90.14±6.69)分、人際關系(91.46±6.83)等質量評分明顯比對照組優。表明Ⅱ型呼吸衰竭患者使用無創呼吸機聯合呼吸興奮劑治療,不僅能改善患者血氣指標,還能有效提升其生活質量及治療效果。分析原因:BiPAP 無創呼吸機主要是通過壓力支持通氣,從而達到緩解患者呼吸肌疲勞作用,而該工作原理是:通過壓力支持能為患者提供較高的吸氣壓力,提升肺泡內壓,有效促使肺泡內以及間質水腫滲液吸收,輔助患者呼吸,利于呼吸肌肌力恢復,有助氣體進入到通氣不好的肺泡中,使氧氣彌散功能改善,有效改善通氣/血流的比例,改善機體低氧血癥情況。同時,呼氣末正壓可降低氣道阻力及呼吸肌做功,改善患者呼吸肌的疲勞情況,改善患者CO2潴留情況[9-10]。但單獨無創呼吸通氣應用,可有效、快速糾正患者低氧血癥情況,改善缺氧呼吸中樞效果,但使機體呼吸衰竭呼吸再減弱,發生人機對抗情況,影響臨床效果[11]。而尼可剎米屬于臨床呼吸興奮藥物,能有效刺激機體動脈、化學相關感受器,提高患者中樞的驅動力,使得患者呼吸頻率以及潮氣量提高,進而改善患者通氣,并且能維持患者蘇醒狀態[12]。但使用尼可剎米,可讓患者呼吸機過度做功,易出現全身耗氧量提高、血壓升高等現象,因此,臨床使用該藥物必需嚴格遵守其用藥指征[13-15]。受環境、樣本等因素,兩組依從性情況有待臨床補充。
綜上所述,使用無創呼吸機聯合呼吸興奮劑治療Ⅱ型呼吸衰竭患者,能改善患者血氣指標,還能有效提升其生活質量及治療效果,臨床上值得推廣使用。

