超聲引導下腰方肌阻滯對腹腔鏡全子宮切除術后鎮痛效果的影響
王德龍 凡小慶 賀克強 馮 博 張雪兵 王瑞婷
腹腔鏡全子宮切除是婦科常見手術之一,雖然腹腔鏡手術較開放手術創傷小,但多數患者伴有切口痛及內臟痛,持續的疼痛不利于術后快速康復,甚至影響預后[1]。臨床上,腹腔鏡全子宮切除術后多采用阿片類藥物行患者靜脈自控鎮痛(patient controlled intravenous analgesia,PCIA),但是阿片類藥物易發生尿潴留、惡心嘔吐、呼吸抑制及瘙癢等不良反應。近年來,腹橫肌平面阻滯在腹部鎮痛使用廣泛,但需要多點注射和更大的局麻藥容量來獲得更好的鎮痛效果。研究[2-4]發現,腰方肌阻滯(quadratus lumborum block,QLB)藥物擴散廣泛,能同時緩解切口痛和內臟痛,可用于不同類型的腹部手術后鎮痛,如腹腔鏡全子宮切除術、子宮下段剖宮產術、胃部切除術等[2-3]。QLB緩解術后疼痛效果好,但術前行QLB能否減少圍術期阿片類藥物的用量、增強術后鎮痛效果有待分析。本研究擬探討術前QLB對腹腔鏡全子宮切除術患者術后鎮痛效果的影響及不良反應,報道如下。
1 資料與方法
1.1 一般資料 選擇2018年9月至2019年2月中國科學技術大學附屬第一醫院(安徽省立醫院)擇期行腹腔鏡全子宮切除患者60例,初中以上學歷,年齡37~54歲,體質量47~81 kg,ASA分級I~II級。排除標準:中樞或外周神經系統疾病以及溝通交流障礙或局麻藥過敏者;有嚴重的心、肺、肝疾病和凝血功能異常;有酒精、毒物及藥物濫用史;穿刺點感染。采用隨機數字表法將患者分為常規鎮痛對照組(C組)和腰方肌阻滯組(QLB組),每組各30例。C組患者年齡38~54歲,平均(45.7±4.7)歲,體質量47~81 kg,平均(62.1±8.6)kg;QLB組患者年齡37~51歲,平均(45.2±3.6)歲,體質量48~78 kg,平均(61.5±7.8)kg。兩組患者年齡、身高、體質量、手術時間等一般情況差異無統計學意義(P>0.05)。見表1。本研究經醫院倫理委員會批準,患者及家屬簽署知情同意書。
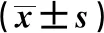
表1 兩組患者一般情況比較
1.2 麻醉方法 兩組患者均術前禁食8~12 h,入室后開放外周靜脈,監測心電圖、血壓、心率、血氧飽和度和Narcotrend值。QLB組先行雙側QLB阻滯,對照組不做任何處理。麻醉誘導:兩組患者均靜脈注射咪達唑侖0.05 mg/kg、舒芬太尼0.5~0.6 μg/kg、依托咪酯0.3~0.4 mg/kg及羅庫溴銨0.9 mg/kg,2 min后置入I-gel喉罩,行機械通氣。麻醉維持:兩組均吸入0.5%~1.5%七氟烷、靜脈丙泊酚100~200 μg/(kg·min)、瑞芬太尼0.5~1.5 μg/(kg·min)持續泵入,維持Narcotrend值 40~56范圍內,保持血流動力學穩定,間斷注射順式阿曲庫銨以維持肌松。關腹時靜脈注射舒芬太尼0.1 μg/kg與昂丹司瓊8 mg。術畢均給予舒芬太尼PCIA,維持咳嗽視覺模擬評分法(visual analogue scale, VAS)評分≤3分。兩組患者術后PCIA配方:舒芬太尼150 μg,氟比洛芬酯100 mg,昂丹司瓊16 mg,生理鹽水稀釋至100 mL,設置為負荷量2 mL,背景輸注速度0.5 mL/h,自控劑量2 mL,鎖定時間為20 min。若患者咳嗽VAS評分>4分,補救鎮痛采用靜脈注射曲馬多50~100 mg。
1.3 QLB組阻滯方法 QLB組在超聲引導下雙側QLB[5]后測定阻滯平面達到阻滯要求后,行全麻誘導手術。QLB阻滯方法:患者取左側臥位,消毒、鋪巾,將超聲(SonoSite公司,美國)凸陣探頭無菌處理后置于患者背部,脊柱中線胸12脊椎至腰1脊椎棘突水平,探頭延軀干縱軸垂直于軀體放置,將超聲探頭自該位置由內向外依次選取多個掃描位置進行掃描,從而獲得多個成像平面,并找到穿刺平面,即豎脊肌+腰方肌+腰大肌成像平面,使用Stimuplex?A 18 G 100 mm 神經阻滯穿刺針(B.Braun公司,德國)行長軸平面內穿刺(見圖1),穿刺方向為自患者尾端到頭端,針尖位置位于腰方肌和腰大肌平面之間后,采用1 mL生理鹽水進行注水試驗以確定針尖位置,回抽無血后,注射0.25%羅哌卡因(批號:8B0182C35,齊魯制藥)20 mL(見圖2),5 min后測試溫度覺及痛覺消失,提示穿刺成功。無需改變體位,繼續行對側阻滯。針刺法測定腹壁痛覺阻滯平面,雙側阻滯平面達胸7-腰1節段范圍者為阻滯成功。QLB操作均由同一位經驗豐富的麻醉醫師完成。

圖1 QLB定位圖2 QLB藥物注射后超聲圖像
1.4 觀察指標 觀察并記錄兩組術中瑞芬太尼用量、術后48 h內有效按壓次數、PCIA累計用量和補救鎮痛發生例數。記錄術后4、8、12、24、48小時的腹部咳嗽VAS評分(0分,無痛;1~3分,輕度疼痛;4~6分,中度疼痛;7~10分,重度疼痛),術后48 h內PCIA相關并發癥如瘙癢、呼吸抑制和惡心嘔吐及QLB組相關并發癥(血腫、感染、腹腔臟器損傷、局麻藥過敏及中毒等)等的發生率。
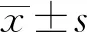
2 結果
2.1 兩組患者瑞芬太尼用藥、有效按壓次數、PCIA累計用量和鎮痛補救發生率情況比較 與C組比較,QLB組術中瑞芬太尼用量、術后48 h內有效按壓次數、PCIA累計用量少于C組,補救鎮痛發生率低于C組,差異均有統計學意義(P<0.05)。見表2。
2.2 兩組患者術后不同時間段咳嗽VAS評分比較 球形檢驗不符合球形數據,采用Greenhouse-Geisser校正后統計結果。QLB組和C組VAS評分總體均數隨時間變化不同(P<0.05),不同時間VAS評分總體均數不全同(P<0.05),VAS評分和時間之間存在交互作用(P<0.05)。見表3。

表2 兩組患者術中瑞芬太尼用量、術后48 h內PCIA累計用量、有效按壓次數和補救鎮痛情況的比較

表3 兩組患者術后各時間點咳嗽VAS評分比較分)
2.3 術后不良反應情況比較 與C組比較,QLB組在瘙癢和呼吸抑制發生率方面差異無統計學意義(P>0.05);與C組比較,QLB組惡心嘔吐發生率較低,差異有統計學意義(P<0.05)。見表4。
注:*為Fisher確切概率法
2.4 神經阻滯并發癥發生情況 QLB組所有患者均阻滯成功,未出現穿刺部位血腫、感染、腹腔臟器損傷、局麻藥中毒等并發癥。
3 討論
腹腔鏡全子宮切除術患者中,約86.4%的患者存在切口疼痛,伴內臟痛及炎性疼痛[6]。對該類患者,臨床常采用單純PCIA進行術后鎮痛,但其鎮痛效果欠佳,且大量阿片類麻醉藥的使用可能引起各種不良反應。超聲引導下軀干區域神經阻滯,鎮痛作用可靠,不良反應少,近年來在臨床上廣泛使用[7-8]。與腹橫肌平面阻滯比較,QLB阻滯有用藥量小、鎮痛范圍廣且內臟痛鎮痛效果好等優勢[6-7]。
QLB阻滯共有4種入路:QLB 1阻滯在腰方肌前外側,與腹橫筋膜交界處給藥;QLB 2阻滯在腰方肌后側、豎脊肌的外側緣給藥;QLB3阻滯為前路阻滯,藥物注射在腰方肌和腰大肌肌肉間、肌肉內注射藥物等[8]。QLB4阻滯注藥點深層有腰大肌,有效降低穿刺損傷腎臟風險。高位腰段QLB3阻滯超聲探頭掃描不受肋骨影響,且行對側阻滯時無需患者改變體位[9]。
高位腰段QLB更利于藥液擴散至胸椎旁間隙,只需較少的藥量就可較好達到椎旁阻滯的效果,達胸7~腰1,且起效更快[8-9]。Blanco等[10]用MRI顯影證實,行QLB后,染色劑可經內、外側弓狀韌帶向椎旁間隙擴散,染色軀體神經和胸交感干,為QLB阻滯交感神經提供內臟鎮痛依據。根據國外學者[11-12]研究,QLB使用0.25%羅哌卡因40 mL即可達到滿意的鎮痛效果。本研究發現,QLB組術中瑞芬太尼用量、術后48 h內PCIA累計用量降低,補救鎮痛發生率及咳嗽VAS評分低于C組(P<0.05),且咳嗽VAS評分均在4分以內,表明超聲引導下QLB能夠準確定位,長時間減輕切口及內臟疼痛,并減少圍術期阿片類藥物的用量。
圍術期鎮痛相關并發癥包括瘙癢、呼吸抑制及惡心嘔吐等,其中惡心嘔吐最常見,與多種因素相關,如氣腹手術及圍術期PCIA阿片類藥物使用,都可能增加惡心嘔吐等并發癥的發生[7]。本研究中,QLB組惡心嘔吐發生率低于C組,這可能與QLB減少術中阿片類藥物用量、48 h內鎮痛泵按壓次數及48 h內累計PCIA用量減少有關。兩組患者呼吸抑制及皮膚瘙癢發生率差異無統計學意義,可能與本研究樣本量少及呼吸抑制及瘙癢本身發生率不高有關。本研究未見阻滯相關并發癥,提示超聲引導下QLB可安全用于腹腔鏡全子宮切除術。
本研究樣本量有限,而且研究對象為青年及中年女性,QLB在男性、未成年人、老年人等人群中的有效性及安全性還需進一步研究。本研究采用QLB單次給藥行術后鎮痛,但能否置管提供連續術后鎮痛的可行性有待研究證實。
綜上,超聲引導QLB可以提供有效鎮痛,明顯減少腹腔鏡全子宮切除術術中、術后阿片類藥物用量,且明顯降低鎮痛相關并發癥,安全性好。

