宮頸癌細胞人乳頭瘤病毒基因型分布及持續感染分析
劉紫玲 姜瑋麗


【摘 要】 目的:分析包頭地區婦科門診就診的患者高危型人乳頭瘤病毒的感染情況,為地區預防宮頸癌的發生提供流行病學基礎數據。方法:選取2017年1月至2019年3月就診于包頭市中心醫院的6797例婦科門診患者的宮頸細胞標本,采用聚合酶鏈反應方法檢測鑒定患者高危型人乳頭瘤病毒的分型,并統計學分析本地區的感染特點。結果:在6797例患者中,感染高危型人乳頭瘤病毒的患者有1133例(16.67%),高危亞型的前三位主要為HPV16型34.07%(386/1133),HPV58型14.56%(165/1133)和HPV52型12.44%(141/1133),僅存在單一亞型感染的病例有887例(78.29%),復合感染占246例(21.71%),同時至少存在與宮頸癌高度相關的HPV16型和(或)HPV18型的病例占陽性人群的40.33%(457/1133)。HPV感染率年齡分布無統計學差異(P>0.05),陽性感染人群主要分布于31~55歲,呈現3年內持續感染的患者占陽性人群的9.36%(35/374)。結論:篩查地區的高危型人乳頭瘤病毒的感染情況對于患者及時治療感染與預防宮頸癌的發生有積極的作用。
【關鍵詞】 高危人乳頭瘤病毒;持續感染;宮頸癌
Analysis of genotype distribution and persistent infection of human papillomavirus
Liu Ziling, Jiang Weili*
Department of Clinical Laboratory,Baotou Central Hospital, Baotou, Inner Mongolia 014000
[Abstract] Objective:To analyze the infection of high.risk human papillomavirus of gynecological outpatients in Baotou, and to provide baseline information for the prevention of cervical cancer in this area. Methods: Cervical cell specimens from 6,797 gynecological outpatients who visited baotou central hospital from January 2017 to March 2019 were selected. PCR method was used to detect and identify and genotyping high.risk human papillomavirus in patients, and the infection characteristics in this region were statistically analyzed.Results:Among the 6797 patients, 1133 patients (16.67%) were infected with the high.risk human papillomavirus, and the top three genotypes were mainly HPV16 34.07% (386/1133), HPV58 14.56% (165/1133) and HPV52 12.44% (141/1133). 887 patients (78.29%) were infected with a single type. Compound infection accounted for 246 cases (21.71%), and cases with at least HPV16 and/or HPV18 highly correlated with cervical cancer accounted for 40.33% (457/1133) of the positives. There was no statistically significant difference in the age distribution of HPV infection rate (P>0.05). Patients with persistent infection within 3 years accounted for 9.36% (35/374) of the positive population. Conclusion: Screening of high.risk HPV infection in patients with timely treatment of infection and prevention of cervical cancer has a positive effect.
[Key words]High.risk human papillomavirus;Persistent infection;Cervical cancer
人乳頭瘤病毒(HPV)是世界范圍內極為常見的病毒,也是生殖道感染最常見的病毒[1]。HPV有很多類型,目前已報道的HPV至少有200多種,HPV是通過性傳播的,但皮膚與皮膚的生殖器接觸也是一種公認的傳播方式,大多數性生活活躍的男女都會在生命的某個階段受到其感染,有些人可能會反復持續感染,一小部分特定類型的HPV持續感染可以發展為宮頸癌。宮頸癌是迄今為止最常見的HPV相關疾病,幾乎所有宮頸癌病例都可歸因于HPV感染。其中HPV16亞型和HPV18亞型兩種亞型的感染導致70%的宮頸癌和宮頸癌前病變。對所有女性來說,HPV感染都有可能發展為慢性癌前病變,進而發展為侵襲性宮頸癌。宮頸癌在免疫系統正常的女性中發展需要15~20年的時間。免疫系統較弱的婦女,如未經治療的艾滋病毒感染者,只需5~10年。
宮頸癌是生活在欠發達地區的婦女中第二常見的癌癥,2018年宮頸癌的新發病例數是57萬,死亡病例數是31.1萬,欠發達地區分別占84%、85%。欠發達地區自身要加強宮頸癌的預防和治療意識。宮頸癌的綜合控制包括一級預防(HPV疫苗接種)、二級預防(癌前病變的篩查和治療)、三級預防(侵襲性宮頸癌的診斷和治療)和姑息治療。其中篩查和治療30歲以上婦女的癌前病變是一種具有很高成本效益的預防宮頸癌的方法。
本研究旨在通過發布本地區的HPV感染的基礎數據,提高未發生性生活的女性HPV疫苗的接種意識、HPV感染的篩查意識、高危HPV亞型的人群的宮頸癌前病變的早診意識。
1 資料與方法
1.1 一般資料
選取2017年1月至2019年3月在包頭市中心醫院就醫的女性共6797例(不重復計算同一病人)作為研究對象。年齡15~89歲,平均年齡(43.16±11.50)歲。
1.2 方法
1.2.1 儀器與試劑 采用ABI stepone plus實時熒光定量PCR儀(美國ABI公司)。高危型人乳頭瘤病毒(HPV)核酸測定試劑盒(熒光PCR法)(上海之江生物科技有限公司),貨號:Z.TD.0031.02,可檢測高危型HPV包括HPV16、18、31、33、35、39、45、51、52、56、58、59、66、68、82在內的15種亞型。
1.2.2 標本采集 囑就診者采樣前3d內不要作陰道沖洗、陰道用藥,禁止性行為。用試劑盒配套的宮頸脫落細胞采集器(宮頸刷)進行采樣。做好標本唯一性標識,并保持細胞保存液管直立放置。保存條件:于4℃保存,在48h內進行檢測。-20℃條件下保存1周內檢測。
1.2.3 DNA提取 取含有宮頸上皮細胞的細胞保存液1.0mL按照試劑盒提取說明書步驟提取。
1.2.4 基因分型、擴增 按照試劑盒說明書進行,循環參數如下:94℃×2min;93℃×10s-62℃×31s,循環40次;單點熒光檢測在62℃。反應體系40μL。結果判定:嚴格按照說明書進行。
1.3 統計學分析
采用IBM SPSS Statistics 21.0統計學軟件進行數據分析,組間計量資料的比較采用t檢驗;感染率等計數資料以例數或百分比表示,樣本率的比較采用χ2檢驗;年齡危險因素分析采用二元Logistic回歸模型。P<0.05為差異有統計學意義。
2 結果
2.1 HPV感染及各亞型分布情況
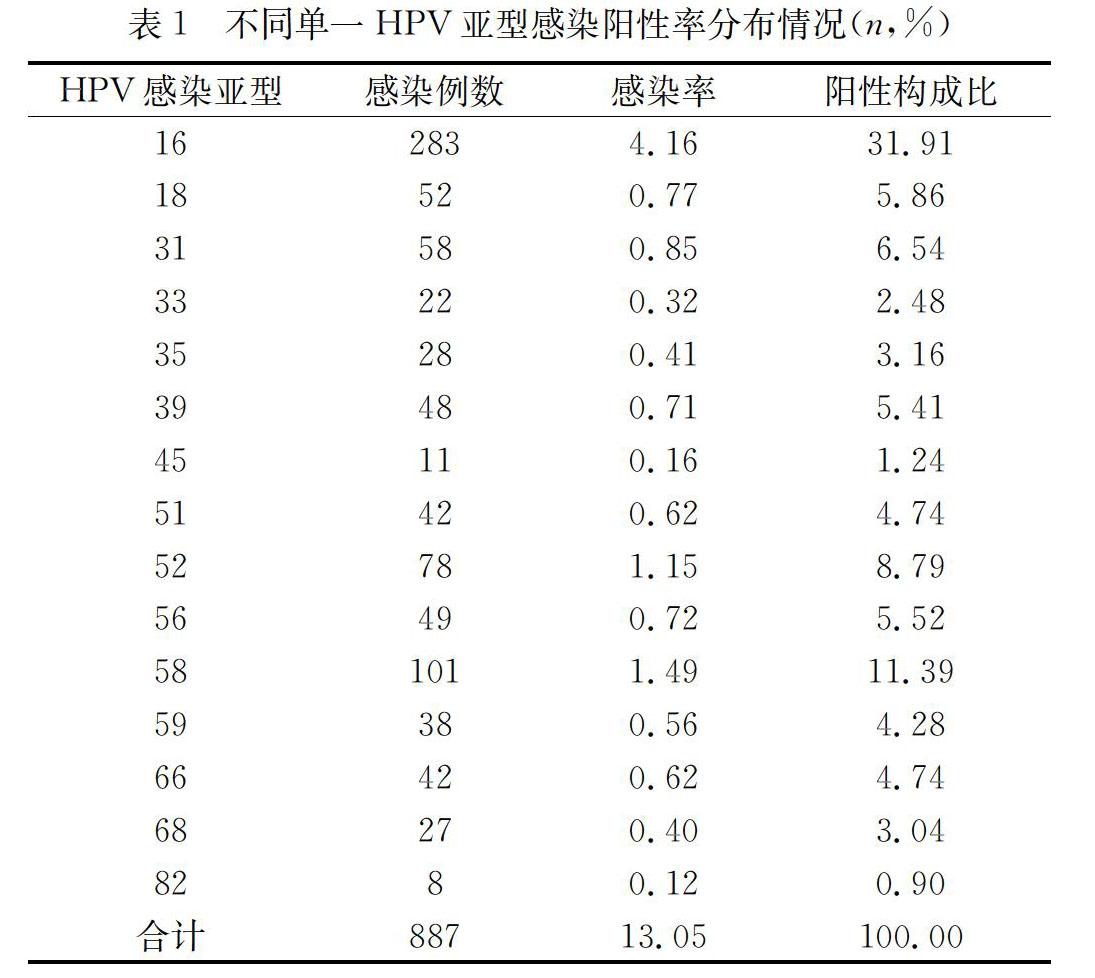
6797例女性共檢出HPV感染者1133例,HPV感染率為16.67%,高危亞型的前三位主要為HPV16型34.07%(386/1133),HPV58型14.56%(165/1133)和HPV52型12.44%(141/1133)。單一亞型感染占78.29%(887/1133),多重感染者占21.71%(246/1133)。246名多重感染者中,二重亞型感染191例,三重亞型感染39例,四重亞型感染13例,五重亞型感染1例,六重亞型感染2例。單一亞型感染者中,感染率最高的3種亞型分別為16型31.91%(283/887)、58型11.39%(101/887)和52型8.79%(78/887)。見表1。
2.2 不同年齡段女性人群HPV感染分布情況
本研究將年齡分為小于30歲組、30~40歲、41~55歲、大于55歲四組,各年齡段HPV陽性率及陽性構成比見表2。從表2可以獲知,各年齡組間HPV感染率無統計學差異(P>0.05),HPV陽性患者主要集中在30~55歲,占陽性患者總數的70.87%。詳見表2。
2.3 持續感染狀態的分析
1133例HPV感染患者中,374例患者在2年后進行了復查,復查結果顯示,其中284例(75.94%)HPV感染患者已轉為陰性,90例(24.06%)患者處于持續感染的狀態且感染的HPV亞型與首次檢查結果相比,均存在相同亞型,呈現持續感染狀態的90例患者在距離首次檢測3年時再次復檢發現有35例(9.36%)患者仍然處于感染狀態,且35例患者檢查結果與首次存在相同的亞型。見圖1。35例持續感染狀態的患者的病理結果顯示,有7例已發生宮頸癌前病變(宮頸上皮內瘤樣變,子宮頸/體平滑肌瘤等)。
3 討論
高危HPV亞型感染已證實為宮頸癌的明確病因,特別是HPV16亞型和HPV18亞型可以歸因于70%以上的宮頸癌的發生,HPV檢測能有效判斷子宮頸癌發病的風險,在預防宮頸癌的發生HPV感染受到了高度的重視[2]。
我國是最大的發展中國家,HPV的監測結果顯示,不同的地區HPV感染亞型及感染率也不盡相同,這可能是由于檢測方法不同、研究對象和地區差異造成的[3]。廣州地區相關報道顯示HPV的感染率為28.43%,主要的感染亞型前三位分別是HPV16、52、58。南京市婦幼醫院報道顯示HPV感染率33.47%,常見亞型分別為HPV16、58、52,而南京六合地區與其研究結果差異很大,HPV的感染率為19.26%,感染較高的高危亞型依次為HPV52、16、53[4.5]。重慶地區HPV感染率為16.91%,HPV亞型感染率最高的依次為HPV52、16、18[6];本研究人群地點主要集中在包頭市及其周邊的旗縣地區,6797例女性共檢出HPV感染者1133例,HPV感染率為16.67%,感染率最高的3種亞型分別為HPV16、58、52。從以上數據可見,HPV在人群中的感染率變化較大,但是高危亞型的前三位的分布卻基本相似,主要是HPV16、52、58,接近半數的患者含有HPV16和(或HPV18)的感染,因70%的宮頸癌可歸因于HPV16和HPV18的感染,所以本地區HPV的感染應給予高度重視。HPV疫苗能很好地阻斷HPV感染降低宮頸癌的發生率[7.10]。現有的HPV疫苗主要針對未發生HPV感染的女性人群,主要是未開始性生活的人群,主要有二價(HPV16、18),四價(HPV16、18、6、11),九價(HPV16、18、6、11、31、33、45、42、58)疫苗,大力普遍推廣HPV疫苗的接種勢在必行。
由于無法接受良好的性觀念教育及衛生水平醫療水平的限制,欠發達國家HPV感染負擔尤為嚴重,全球的宮頸癌患病例數及死亡例數僅欠發達地區就占80%以上。加強欠發達地區HPV感染的監測,對全球制定宮頸癌的預防措施極其重要。就宮頸癌的三級預防措施而言,抗HPV感染在一級預防即HPV疫苗接種和二級預防即早期篩查中的角色極其重要[11.12]。本研究就含有HPV16亞型和(或)HPV18亞型的感染專門做了分析,單一感染中HPV16型占31.91%,HPV18型占5.86%,即37.77%的HPV單一亞型感染人群存在HPV16、18型的威脅,雙重或多重感染分析顯示接近半數的人群含有HPV16、18型的感染。
目前對于HPV的感染年齡有不同的觀點[5],筆者對本地區感染人群進行了年齡分組并做二元logisc回歸分析發現,各年齡組間差異無統計學意義。由于就診者基本都是存在某些婦科問題的人群,所以除了分析不同年齡組的HPV感染率,分析HPV陽性感染者的陽性構成比也非常重要,分析發現約70%的HPV陽性感染者在30~55歲。
HPV持續感染的分析對于宮頸癌的發生必不可少[13.15],本研究發現,正如報道的那樣,90%以上的HPV感染可自行清除,本地區20%以上的陽性感染人群呈現了持續感染的趨勢。
總之,本地區高危HPV感染的形勢比較嚴峻,做好HPV感染的衛生宣傳教育,并加強HPV感染的篩查,加強女性人群的疫苗接種意識,對遏制宮頸癌及其他相關疾病的發生至關重要。
參考文獻
[1] Sanclemente G,Gill DK.Human papillomavirus molecular biology and pathogenesis[J].J Eur Acad Dermatol Venereol,2002,16(03):231.240.
[2] 王盼,張夢真,侯文靜,等.HPV16/18型感染患者的陰道微生態狀況分析[J].重慶醫學,2018,47(35):4540.4542.
[3] 張靖,高波,康赟,等.中國女性宮頸人乳頭瘤病毒感染型別分布區域性特征的Meta分析[J].中華微生物學和免疫學雜志,2014,(12):913.920.
[4] 陳小偉,胡利萍,阮福明.南京六合地區女性HPV感染狀況分析[J].檢驗醫學與臨床,2018,15(23):3549.3552.
[5] 丁卉,申艷,闞延靜,等.南京部分地區女性宮頸HPV感染狀況與分析[J].現代生物醫學進展,2012,12(29):5686.5688,5707.
[6] 阿達萊提·卡米力,王曉亮,李俊龍,等.重慶某地區人乳頭瘤病毒感染分布及與宮頸病變的相關性分析[J].檢驗醫學與臨床,2019,16(01):41.44.
[7] Brotherton J M.Human papillomavirus vaccination update:Nonavalent vaccine and the two.dose schedule[J].Aust J Gen Pract,2018,47(07):417.421.
[8] Bosch F X,Moreno D,Redondo E,et al.[Human papillomavirus nonavalent vaccine.Update 2017][J].Semergen,2017,43(04):265.276.
[9] Blake D R,Middleman A B.Human papillomavirus vaccine update[J].Pediatr Clin North Am,2017,64(02):321.329.
[10]Yang D Y,Bracken K.Update on the new 9.valent vaccine for human papillomavirus prevention[J].Can Fam Physician,2016,62(05):399.402.
[11]何志暉,寇增強,徐愛強.HPV感染及其免疫預防[J].中華預防醫學雜志,2018,52(01):106.112.
[12]趙爽,趙方輝.HPV治療性疫苗研究進展[J].中華預防醫學雜志,2018,52(05):556.560.
[13]李婷媛,吳澤妮,姜明月,等.不同感染狀態下高危型人乳頭狀瘤病毒載量與子宮頸病變發生的關系[J].中華腫瘤雜志,2018,40(06):475.480.
[14]張蘊蕊,黃偉煌,井立鵬,等.廣東部分地區人群HPV持續感染影響因素研究[J].中山大學學報(醫學科學版),2018,39(05):766.770.
[15]周暉,盧淮武,彭永排,等.《2015年NCCN宮頸癌臨床實踐指南》解讀[J].中國實用婦科與產科雜志,2015,31(03):185.191.

