甲狀腺微小乳頭狀癌發生頸中央區淋巴結轉移的風險
程鳴鳴 柴芳 柴東奇 鄭翔
(錦州醫科大學附屬第一醫院甲狀腺外科,遼寧 錦州 121000)
甲狀腺微小乳頭狀癌(PTMC)近年來發病率呈明顯上升趨勢,新增甲狀腺癌(PTC)中PTMC的比例接近1/2〔1〕。PTMC生長緩慢,較少發生遠處轉移,以局部淋巴結轉移為主。有研究報道,PTMC發生中央區淋巴結轉移(CLNM)的概率為24.1%~64.1%〔2,3〕。He等〔4〕研究顯示淋巴結轉移患者較無轉移患者10年復發率明顯增高,且PTMC患者容易發生中央區淋巴結轉移,繼而影響預后。Londero等〔5〕多因素回歸分析結果顯示淋巴結轉移為PTC患者死亡及復發的預測因子。是否對cN0期PTMC患者進行預防性頸中央區淋巴結清掃(pCLND),目前存在很大爭議,主要原因為首次手術后,甲狀腺原有解剖結構破壞、組織粘連及瘢痕形成,增加了二次手術難度,同時pCLND是否增加術后并發癥的風險,以及是否有效降低長期復發率。Liu等〔6〕研究結果顯示cN0期PTMC患者行pCLND發生手術并發癥風險與頸部復發風險較低,永久性低鈣血癥、永久性喉返神經損傷和頸部復發概率分別為1.1%、0.5%和2.8%。Liang等〔7〕研究顯示分化型甲狀腺癌(DTC),pCLND較單純甲狀腺切除發生短暫喉返神經損傷、短暫低鈣血癥和永久低鈣血癥風險增加,而術后頸部復發風險降低。Wada等〔2〕通過對PTMC術后長期隨訪研究發現,行預防性淋巴結清掃與單純腺葉切除之間5年復發率的差別無統計學意義。Ito等〔8〕研究顯示PTMC侵襲性低,對于多發癌灶、高風險淋巴結轉移的患者可選擇隨訪觀察。本研究認為對于cN0期的PTMC患者,需要術前根據患者臨床病理特征充分評估淋巴結轉移情況,決定進一步外科治療方式。本研究擬分析各因素對PTMC發生CLNM的預測能力,為PTMC外科治療提供依據。
1 資料與方法
1.1資料 回顧性分析2017年6月至2019年4月錦州醫科大學附屬第一醫院甲狀腺外科收治的254例PTMC的臨床資料,所有患者經術后病理證實,并由同一醫師完成手術治療。病例的納入標準:①初次行PTC手術;②術后病理證實為PTMC;③術式為患側腺葉切除/甲狀腺全切除加頸中央區淋巴結清掃(頸中央區淋巴結清掃范圍上至舌骨下緣,下至胸腺,外側至頸動脈鞘內側緣);④超聲及病理資料完整。以是否發生CLNM分為轉移組和未轉移組。本研究方案經醫院倫理委員會批準。
1.2分析指標 患者年齡、性別、體重指數(BMI)、癌灶最大徑、是否多發癌灶、是否有被膜侵犯、癌灶位置及術前促甲狀腺激素(TSH)水平。
1.3統計學方法 采用SPSS22.0統計軟件進行t檢驗、χ2檢驗。多因素分析采用Logistic回歸分析。利用受試者工作特征(ROC)曲線確定其診斷截點。采用R語言(3.5.1)進行列線圖的制作與檢驗,列線圖的驗證采用內部驗證法(Bootstrap自抽樣法),主要拓展包有rms、Hmsic和SparseM。
2 結 果
2.1單因素分析 254例PTMC發生CLNM的概率為25.6%(65/254)。依據是否發生CLNM分為轉移組和未轉移組。年齡、性別、癌灶最大徑、癌灶是否多發與PTMC發生CLNM有相關性,組間比較差別有統計學意義(P<0.01)。BMI、是否有被膜侵犯、癌灶位置、術前TSH水平與PTMC發生CLNM不相關,組間比較差別無統計學意義(P>0.05),見表1。

表1 單因素分析各危險因素與PTMC發生CLNM的關系〔n(%)〕
2.2多因素Logistic回歸分析 考慮到單因素分析中BMI、是否有被膜侵犯分析結果P值較小,也將其納入多因素Logistic回歸分析模型中,結果顯示年齡、癌灶最大徑、多發癌灶為PTMC患者發生CLNM的獨立危險因素(P<0.05)。見表2。
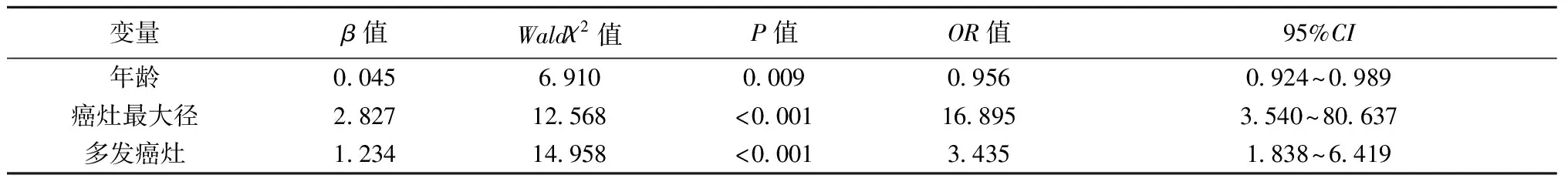
表2 多因素Logistic回歸分析PTMC發生CLNM的風險
2.3列線圖的制作與檢驗 以多因素Logistic回歸分析模型為基礎制作列線圖,以可視化的圖形依據PTMC患者是否被膜侵犯、是否多發癌灶、性別、年齡、癌灶最大徑和BMI計算出PTMC患者發生CLNM的概率。其中年齡、癌灶最大徑對發生CLNM影響最大,是否多發癌灶次之,性別與BMI影響較小,被膜侵犯影響最小(圖1)。舉例:一位48歲(50分)男性(28分)PTMC患者,BMI 24 kg/m2(17.5分),多發癌灶(42分),癌灶最大徑為7 mm(53分),且有癌灶侵犯被膜(12分),發生CLNM的概率為61%(圖2)。列線圖ROC曲線下面積為0.795,95%CI為0.734~0.856,P<0.001(圖3),說明預測模型的區分能力較好。列線圖校準度曲線顯示平均絕對錯誤為0.033,說明模型預測概率與實際概率一致性較好。
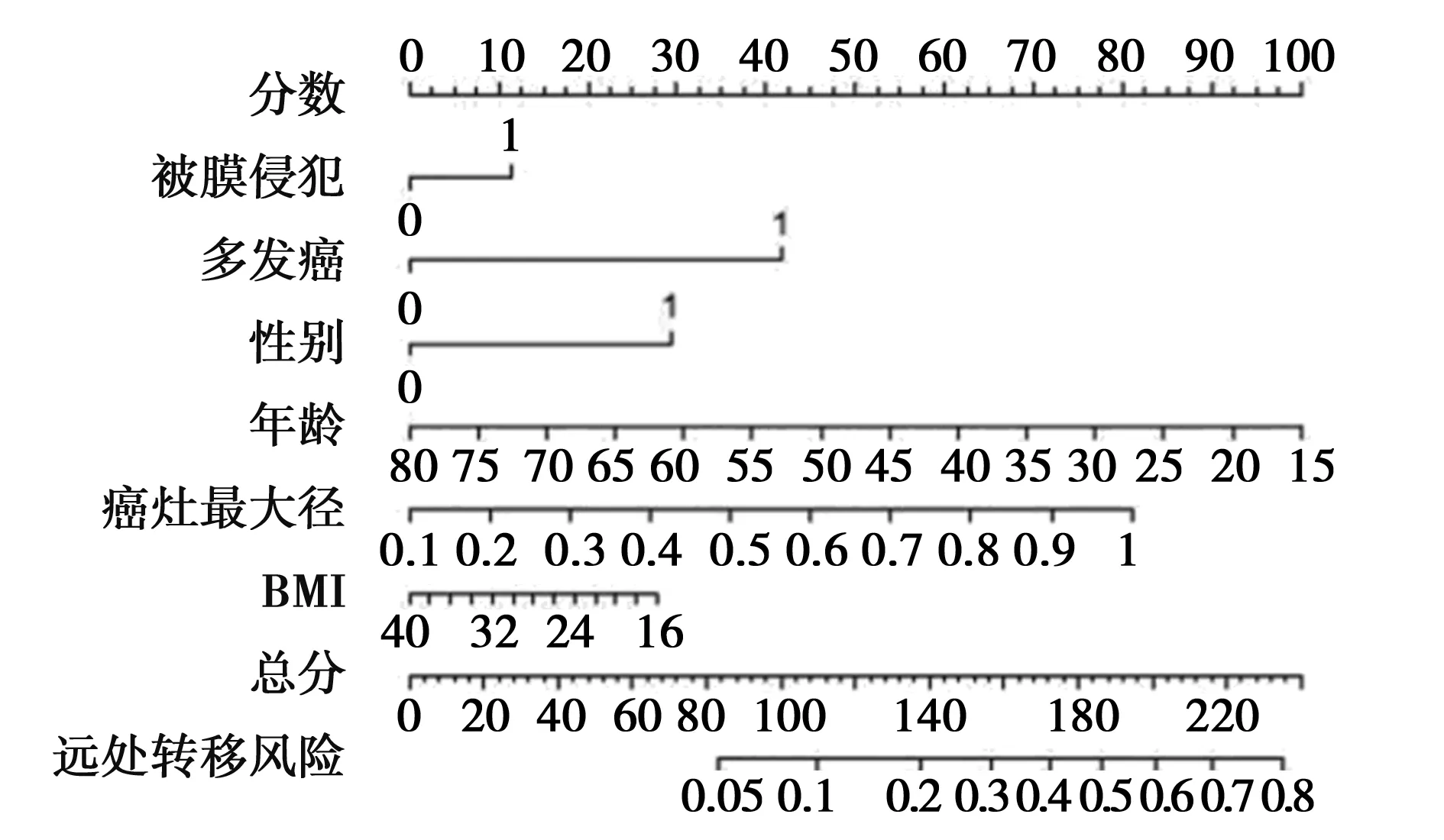
圖1 以多因素Logistic回歸分析模型為基礎制作列線圖
2.4繪制癌灶最大徑、年齡的ROC曲線 ROC曲線確定癌灶最大徑的診斷截點為>7.5 mm,ROC曲線下面積為0.663,95%CI0.586~0.739,靈敏度為0.569,特異度為0.672(圖4)。ROC曲線確定年齡的診斷截點為<48.5歲,ROC曲線下面積為0.627,95%CI0.551~0.704,靈敏度為0.460,特異度為0.785(圖5)。

圖2 舉例利用列線圖
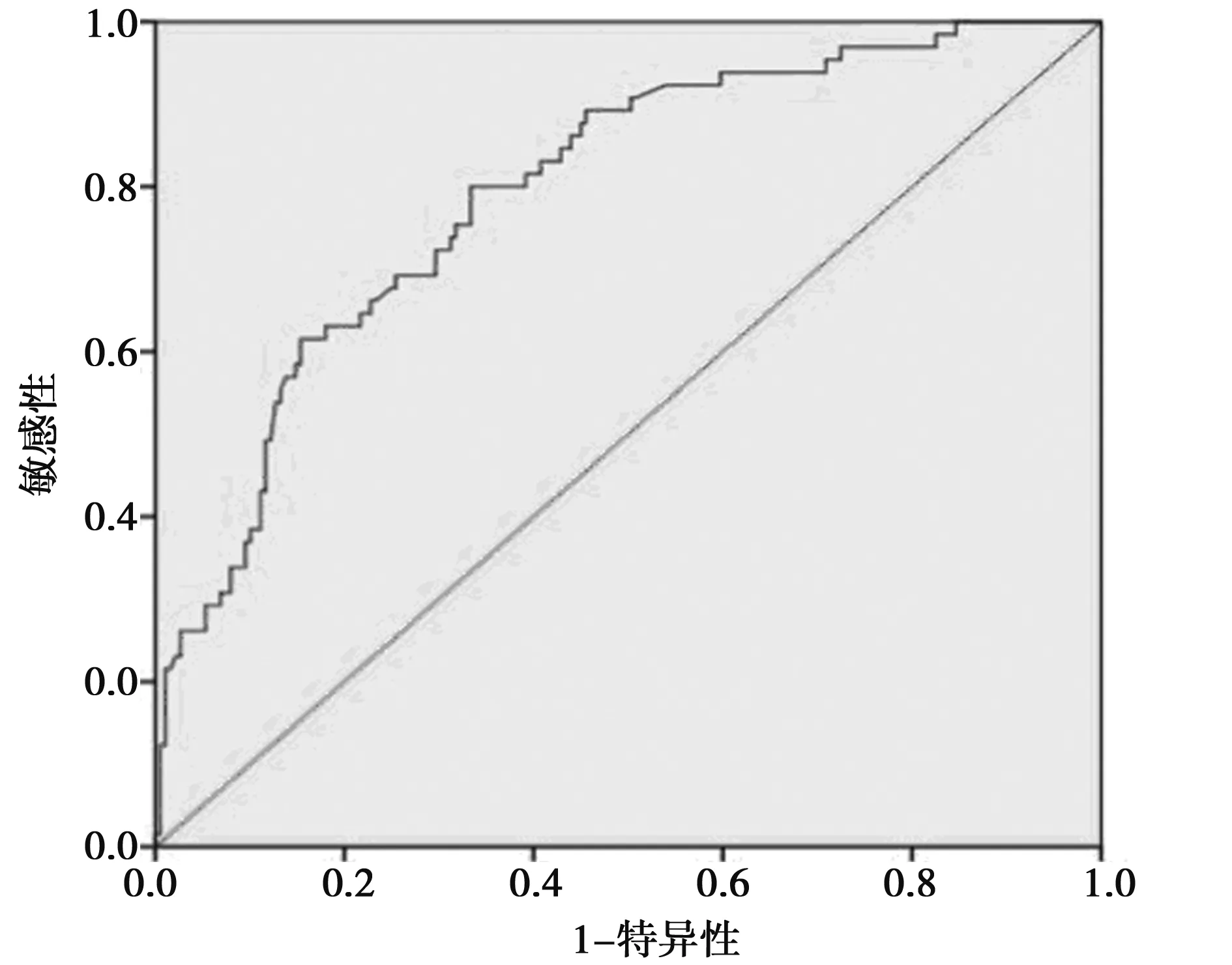
圖3 列線圖ROC曲線
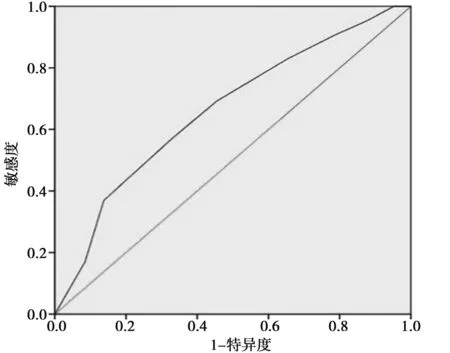
圖4 癌灶最大徑的ROC曲線
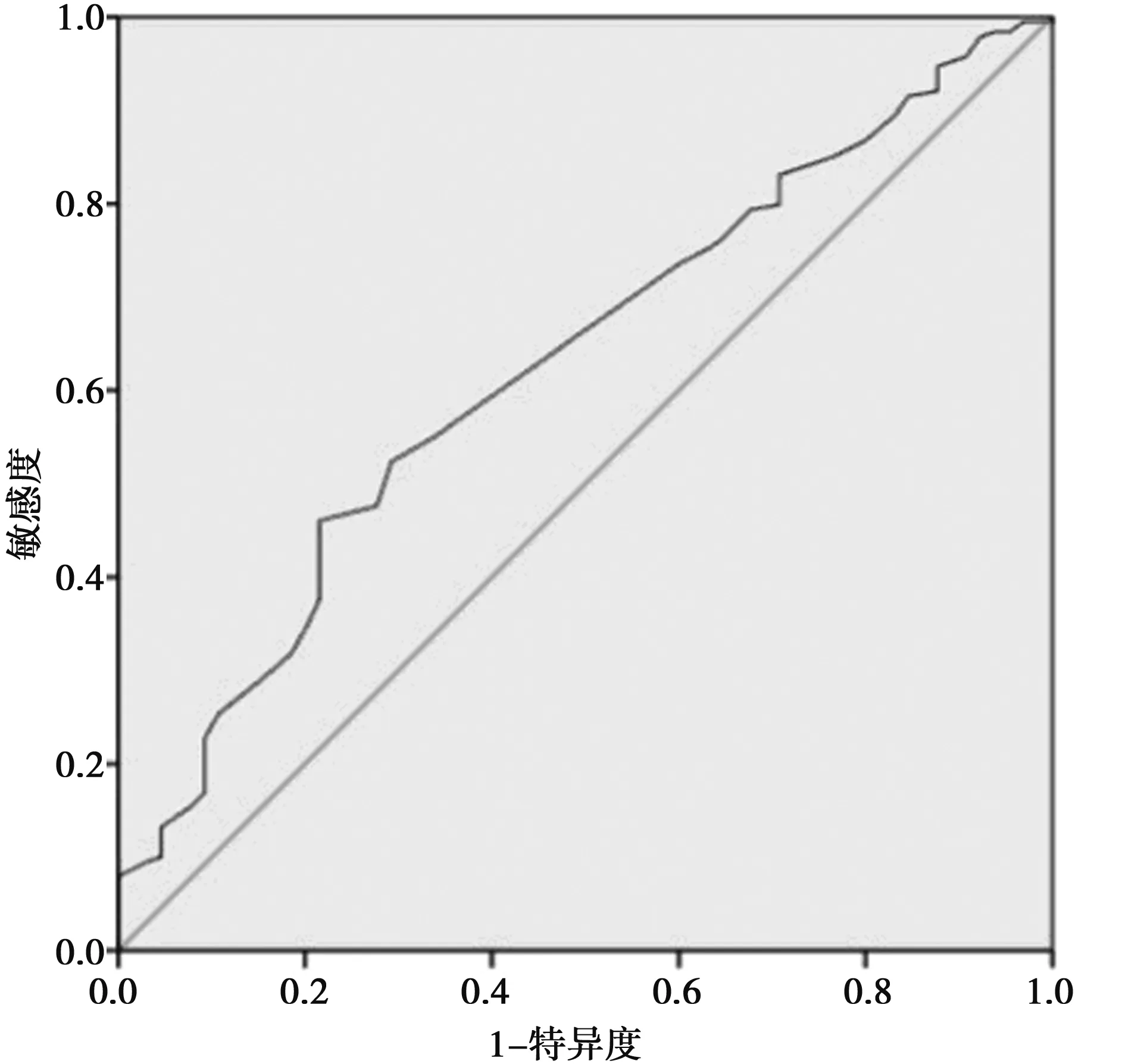
圖5 年齡的ROC曲線
3 討 論
隨著高分辨率超聲及超聲引導下細針穿刺技術的廣泛開展,PTMC的檢出率逐年上升。目前PTMC患者手術治療是否同時進行預防性頸中央區淋巴結清掃,尚無一致意見。本研究結果顯示年齡、癌灶最大徑、多發癌灶為PTMC患者發生CLNM的獨立危險因素。在PTMC患者發生CLNM相關危險因素的研究中,癌灶最大徑為獨立危險因素為多數學者所接受,但是具體癌灶大小各研究報道并不一致,分別以5、6、7、8、9 mm〔9~13〕作為診斷指標進行分析。本研究分析結果顯示癌灶最大徑為CLNM的獨立危險因素,與其他研究一致,并通過ROC曲線確定其診斷截點為7.5 mm,認為癌灶最大徑大于7.5 mm發生CLNM的風險明顯增加。
在研究年齡對CLNM的影響時,45及55歲為多數研究所采用的的診斷指標。有研究結果顯示,年齡小于45歲〔14~17〕、55歲〔18〕是PTMC患者發生CLNM的獨立危險因素;年輕PTC患者發生淋巴結轉移的風險更高〔9〕。本研究分析結果同樣顯示年齡為CLNM的獨立危險因素,并通過ROC曲線確定其診斷截點為48.5歲,認為年齡小于48.5歲的PTMC患者發生CLNM風險增高。
在癌灶是否多發對CLNM影響的研究中,多數研究認為其為發生CLNM的獨立危險因素〔12~15,18~20〕,Zheng等〔21〕認為多發癌灶是發生CLNM的獨立預測因子,且癌灶數目≥3時對CLNM的預測具有重要意義。與本研究分析結果一致。
多數研究結果認為性別中男性是PTMC發生CLNM的獨立危險因素〔10,14,15,20〕;部分研究認為女性是PTC發生CLNM的獨立危險因素,且各危險因素對不同性別PTC發生CLNM的預測能力不同〔17〕。本研究性別在單因素分析中組間差別有統計學意義,但多因素Logistic回歸分析中,尚不能認為性別為PTMC發生CLNM的獨立危險因素。可能是由于各研究機構抽樣誤差所致,因此性別這一危險因素的判斷有待進一步研究。
本研究單因素分析顯示被膜侵犯組間差異無統計學意義,與Yuan等〔19〕研究結果相同;但與部分研究的結果不一致〔10,12,20~22〕,且Huang等〔23,24〕認為PTMC癌灶侵犯被膜是大體積中央區淋巴結轉移的獨立危險因素。造成結果不一致的原因考慮不除外被膜侵犯與否可能存在術者主觀判斷差異。此外美國甲狀腺協會(ATA)指南建議術前發現甲狀腺被膜侵犯PTC應行預防性頸中央區淋巴結清掃。因此被膜侵犯這一因素有待繼續研究。
甲狀腺作為人體重要內分泌器官,本研究欲分析PTMC發生CLNM是否與肥胖體質有關,而引入BMI這一分析指標,結果顯示BMI與CLNM無關。
PTMC癌灶位置在本研究的單因素分析顯示,與PTMC發生CLNM不相關(P=0.415),未納入多因素Logistic回歸分析。而Xiang等〔22〕研究顯示當癌灶位于甲狀腺中部1/3時,其中央區淋巴結轉移的概率最高,且多因素分析結果顯示癌灶位于中1/3與中央區淋巴結轉移有關。Zhang等〔3〕研究顯示,位于甲狀腺上1/3癌灶,更傾向于出現頸側區淋巴結轉移而不易出現中央區淋巴結轉移。本研究未涉及頸側區淋巴結轉移。而考慮到癌灶位置的判定可能受主觀因素影響,且多發癌灶患者以最大癌灶所在位置確定為最終癌灶位置,均可能對研究結果產生影響。
本研究中存在部分缺陷,作為單中心回顧性研究,使數據分析結果存在一定的局限性。本研究分析指標限于臨床病理特征,隨著超聲引導下細針穿刺技術推廣應用,PTMC的術前評估指標有望提高至分子水平,為PTMC精準治療提供進一步依據。

