劍突下切口及側切口行胸腺瘤切除術治療胸腺瘤的療效及安全性比較
王留江,熊健,羅運成
解放軍聯勤保障部隊第九八九醫院心胸外科,河南 平頂山 467000
胸腺瘤屬于少見的惰性腫瘤,起源于胸腺上皮細胞,總發病率為1.5%,在前縱隔腫瘤中較為常見,約占一半[1]。胸腺瘤患者多為40歲以上的成年人,在男女性別上并無明顯差異,一般是在常規體檢中被發現,并且部分患者還會伴有重癥肌無力。胸腺瘤主要由上皮細胞、淋巴細胞共同組成,含少數梭形細胞[2]。與其他腫瘤不同的是,對于胸腺瘤性質判定不依靠組織學檢查,是依據有無包膜浸潤、遠處轉移、周圍器官侵犯征象決定。早期胸腺瘤經過手術治療后,5年生存率高達80%以上,可見早期手術治療對胸腺瘤患者的重要性[3]。胸腺瘤的手術治療中,以往最常用的是開胸手術,目前胸腔鏡輔助微創手術也在逐漸應用中,而通過臨床使用和研究表明,在臨床中應用微創手術治療胸腺瘤,可減少手術創傷、術中出血量、術后疼痛、并發癥以及縮短患者住院時間,明顯優于傳統手術治療[4]。手術入路的選擇對手術也存在明顯影響,傳統手術入路選擇右胸三孔、兩孔、單孔法進行手術治療,對患者神經、側胸腺有損傷,并會加重患者疼痛情況[5]。尋找合適的方法有效去除胸腺瘤、瘤體、前縱隔脂肪肌,提升治療效果是目前研究的方向。因此本研究旨在探討劍突下切口和側切口行胸腺瘤切除術治療胸腺瘤的療效及安全性,現報道如下。
1 資料與方法
1.1 一般資料
收集2015年10月至2019年10月解放軍聯勤保障部隊第九八九醫院收治的胸腺瘤患者的病歷資料。納入標準:①均經手術、病理、影像學檢查確診為胸腺瘤;②腫瘤最大直徑<5 cm;③未出現主支氣管侵犯現象。排除標準:①有胸膜炎病史;②臨床資料不完整;③有血液疾病、精神疾病;④有其他嚴重疾病;⑤不接受手術或不能進行手術治療。根據納入、排除標準共納入86例胸腺瘤患者,所有患者均進行胸腔鏡胸腺瘤切除術,根據手術切口的不同將患者分為觀察組(劍突下切口行手術治療)43例及對照組(側切口行手術治療)43例。對照組中,男性23例,女性20例;年齡20~65歲,平均(41.59±9.30)歲。觀察組中,男性21例,女性22例;年齡21~67歲,平均(43.19±8.53)歲。兩組患者臨床特征比較,差異均無統計學意義(P>0.05),具有可比性。
1.2 手術方法
所有患者在手術前進行常規身體檢查,對患者心肺功能進行評價,了解患者基本情況。
觀察組患者入路選擇劍突下切口行手術治療,患者取平臥位,在全身麻醉后單腔氣管插管。切口選擇:劍突下縱行切,將皮下組織分離,將劍突后結締組織全部游離至右側胸腔,使用超聲刀將胸骨后脂肪分離至左側胸腔,選取鎖骨中線第6肋間做一切口為操作孔,抓鉗從右側操作;超聲刀左側置入,兩者可交替使用。在腹腔鏡放入后,使用氣腹機進行充氣,CO2壓力為7~8 cmH2O(1 cmH2O=0.098 mmHg),在選定操作孔后,將相應脂肪分離,完整切除瘤體、胸腺組織后,將雙側心包隔脂肪清除,隨后取出標本。
對照組入路選擇側切口行手術治療,均為右側胸進入,在患者麻醉后使用雙腔氣管插管,左30°側臥位將患者上肢前舉后固定,選定操作孔后進行相關手術操作,必要時需用鈦夾夾閉腫瘤滋養血管或胸腺靜脈,在完整切除瘤體、胸腺組織后,將雙側心包隔脂肪清除,隨后取出標本。
兩組患者術后均使用相同護理手段進行護理,告知患者如何自己使用止痛泵,記錄患者使用次數。
1.3 觀察指標
記錄患者圍手術期指標(術中:手術時間、術中出血量、手術切口長度;術后:輔助呼吸機使用時間、引流時間、術后引流量、住院時間),比較術后并發癥發生情況、疼痛情況及止痛泵使用情況。手術后疼痛評價采用視覺模擬評分法(visual analogue scale,VAS),總分10分,分值越高,說明患者疼痛感越劇烈,記錄患者術后4、8、12、24 h的VAS評分,計算均分及最高分。術后并發癥包括肺部感染、肺不張、上肢運動障礙、切口液化等。
1.4 統計學方法
采用SPSS 22.0統計軟件進行數據分析,計量資料以均數±標準差(±s)表示,組間比較采用t檢驗,計數資料以例數及率(%)表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 術中情況的比較
觀察組患者手術時間、手術切口長度均短于對照組,術中出血量少于對照組,差異均有統計學意義(P<0.05)。(表1)
表1 兩組患者術中情況的比較(±s)
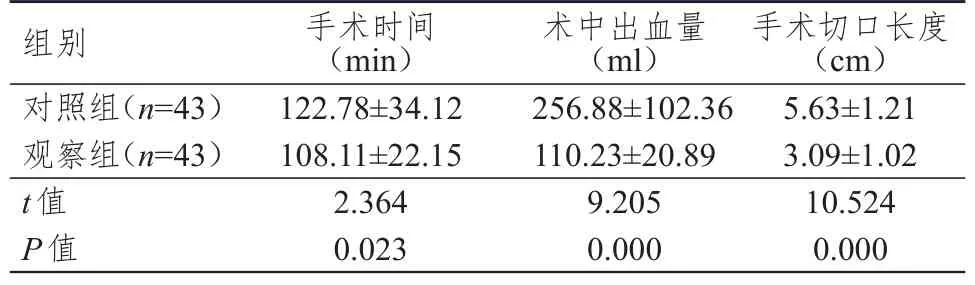
表1 兩組患者術中情況的比較(±s)
組別對照組(n=43)觀察組(n=43)t值P值手術時間(min)122.78±34.12 108.11±22.15 2.364 0.023術中出血量(ml)256.88±102.36 110.23±20.89 9.205 0.000手術切口長度(cm)5.63±1.21 3.09±1.02 10.524 0.000
2.2 術后情況的比較
觀察組患者呼吸機使用時間、引流時間及住院時間均明顯短于對照組,術后引流量明顯少于對照組,差異均有統計學意義(P<0.01)。(表2)
2.3 VAS評分及止痛泵使用情況的比較
觀察組患者VAS均分、VAS最高分均明顯低于對照組,使用止痛泵次數明顯少于對照組,差異均有統計學意義(P<0.01)。(表3)
表2 兩組患者術后情況的比較(±s)

表2 兩組患者術后情況的比較(±s)
呼吸機使用時間(h)4.12±0.52 2.33±0.33 19.058 0.000組別對照組(n=43)觀察組(n=43)t值P值引流時間(d)6.84±1.03 4.85±1.12 8.576 0.000術后引流量(ml)487.52±56.38 230.12±51.26 22.151 0.000住院時間(d)12.97±2.36 9.66±1.24 8.141 0.000
表3 兩組患者VAS評分及止痛泵使用情況的比較(±s)
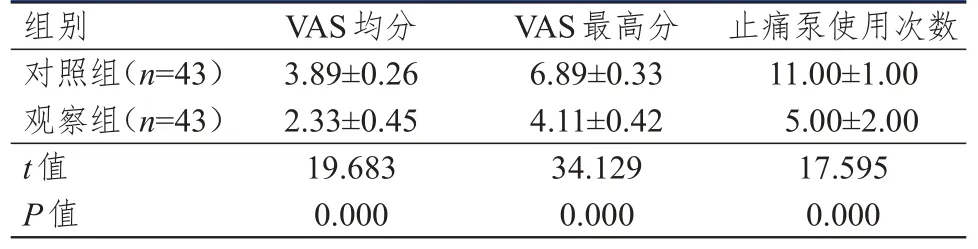
表3 兩組患者VAS評分及止痛泵使用情況的比較(±s)
組別對照組(n=43)觀察組(n=43)t值P值VAS均分3.89±0.26 2.33±0.45 19.683 0.000 VAS最高分6.89±0.33 4.11±0.42 34.129 0.000止痛泵使用次數11.00±1.00 5.00±2.00 17.595 0.000
2.4 術后并發癥發生情況的比較
觀察組僅有2例患者發生切口液化,并發癥發生率為4.65%(2/43),對照組上肢運動障礙、切口液化、肺部感染各發生1例,并發癥發生率為6.98%(3/43),兩組比較,差異無統計學意義(χ2=0.212,P>0.05)。(表4)

表4 兩組患者術后并發癥發生情況[n(%)]
3 討論
早期胸腺瘤患者并無明顯臨床癥狀,在患者腫瘤增長后可出現胸悶、咳嗽、重癥肌無力等表現[6-7]。在目前治療中手術治療為首選,在傳統的手術治療中選擇正中劈開胸骨為手術入路,手術視野十分開闊,有利于手術操作,可對腫瘤進行徹底清除,此方法得到廣泛認可[8]。但手術中易出現的問題也不容忽視,孟祥一[9]研究中提出以胸骨上凹到劍突作為切口,手術切口較長,對患者造成的手術創傷較大,術中出血較多,手術時間延長,術后傷口感染可能性大,還破壞患者胸廓的完整和穩定性,在治療后對患者心肺功能存在較大影響,術后患者疼痛感強烈。隨著微創技術的不斷發展、技術成熟,其在手術中的使用也越來越廣泛[10]。使用微創胸腔鏡胸腺瘤切除術已經逐漸在臨床中應用,且經研究顯示,此方法與傳統手術一樣可將患者瘤體完整切除,同時患者預后情況更優[11]。此手術操作創口小,可保持患者胸廓的完整和穩定性,在手術其他情況(切口長度、術中出血量、手術時間等)有明顯優勢。但是該手術是在單肺通氣下進行,對胸膜腔完整性有損害,通氣被限制,影響患者呼吸循環功能,會出現肺不張、肺部感染等并發癥[12]。
本研究中通過對使用不同手術路徑進行瘤體切除手術的86例患者的臨床資料進行分析,雖然兩種入路方式均成功完成手術,但發現使用劍突下切口行胸腺瘤切除術患者在術中、術后情況明顯優于側切口行胸腺瘤切除術患者;且VAS均分、最高分和使用止痛泵次數均小于側切口術行胸腺瘤切除術患者(P<0.01);術后并發癥無明顯差異(P>0.05);說明手術入路選擇劍突下切口臨床效果更佳,術后疼痛輕,并發癥少。
兩種入路方式比較:①在人體中,胸腺處于位置特殊的前上縱隔,使用側切口進行手術,會導致手術空間受到限制,在手術中視野暴露差,對于胸腺上極更是顯露不明顯,而選擇劍突作為入路,在進行CO2灌注時會維持一定的壓力,將縱隔變大,更利于手術操作,所獲得視野更為清晰[13-14]。②在整個手術過程中對麻醉要求高,在使用側切口入路時需要麻醉醫生根據手術情況進行雙腔插管位置的精確調整,在整個過程中還需保證患者術側肺萎陷;而劍突下切口手術是使用單腔插管,對麻醉師技術要求降低,術后不良反應(咽喉部疼痛、聲音嘶啞)發生率也顯著降低[13]。③兩種入路手術切口均小于傳統手術,但劍突下切口位置可有效避免肋間神經的拉扯及損傷,對患者術后肋間疼痛減少有利,也便于患者咳痰、深呼吸練習等,可促進患者肺部復張,術后恢復快[15]。而側切口時操作空間在肋間,對肋間神經仍會出現損害,手術操作和術后引流管留置會對肋間神經造成壓迫,使患者疼痛加劇。
胸腔鏡下進行手術對操作要求高,在手術時不僅需要對醫生的技術有要求,也需要有熟練的開胸助手協助,對手術安全性有提高[19]。需要注意的是對于腫瘤直徑>5 cm未納入本研究的原因為腫瘤過大會導致在建立人工氣胸后無開闊視野,腫瘤暴露困難,因此對于此種患者不建議采用該手術治療。
綜上所述,使用胸腔鏡手術治療胸腺瘤,入路選擇劍突下切口進行手術時,并發癥少,安全性高,可作為胸腺瘤手術治療的理想手段。

