Her-2陽性乳腺癌患者術后復發轉移的危險因素分析
趙光楠 余海云 李文萍 李帥杰
乳腺癌作為全球女性最常見的惡性腫瘤之一,嚴重影響女性患者的健康與生存[1]。每年有140萬新發乳腺癌病例,并有約45萬例患者死于該病[2]。對預后的影響主要體現在術后是否發生復發轉移。Her-2陽性乳腺癌與其他類型乳腺癌相比,具有腫塊大、淋巴結轉移率高、組織學分級高、激素受體陰性比例大、Ki-67高表達等特點,總體預后不佳[3,4]。本研究旨在對Her-2陽性乳腺癌患者術后復發轉移的影響因素進行分析。現報告如下。
1 資料與方法
1.1 一般資料 選取2008年3月11日~2013年8月6日于廣東省婦幼保健院因浸潤性乳腺癌行乳腺癌手術,術后病理證實為Her-2陽性乳腺癌,且在術后成功接受隨訪的67例患者作為研究對象。納入標準:①已確認為Her-2陽性乳腺癌患者;②患者術前已排除遠處轉移;③于2019年10月成功接受隨訪。排除標準:①病理證實為非Her-2陽性乳腺癌患者(Luminal B型的Her-2陽性患者被歸為排除對象);②術前可疑或確認存在遠處轉移者;③未能于2019年10月成功接受隨訪。本研究最終納入64例患者,失訪率為4.48%(3/67),中位隨訪時間為8年7個月。
1.2 研究方法 采用回顧性分析方法,收集患者的臨床資料,包括確診乳腺癌時的年齡、月經情況、脈管有無轉移、腫瘤直徑是否>2 cm、腋窩淋巴結轉移情況、組織學分級、Ki-67是否>13%、手術方式(全切或保乳)、是否行腋窩淋巴結清掃。通過電話、門診隨訪相結合的方法明確患者手術后有無復發轉移;若有,則咨詢其復發轉移的時間和部位。
1.3 統計學方法 采用SPSS16.0統計學軟件對數據進行處理。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗;采用多因素Logistics回歸分析術后復發轉移的獨立影響因素。P<0.05表示差異有統計學意義。
2 結果
2.1 患者基本特征 共納入64例患者,年齡25~69歲,中位年齡48歲。56例在術后隨訪期內無復發轉移;8例在術后隨訪期內發生復發轉移,其中胸壁復發2例、腋窩淋巴結轉移2例(2例患者在實施手術時取前哨淋巴結病理為陰性,未作腋窩淋巴結清掃)、肺轉移2例、肝轉移2例。
2.2 單因素分析 術后復發轉移與無術后復發轉移患者的年齡、月經、脈管有無轉移、腫瘤直徑、組織學分級、Ki-67、手術方式、腋窩淋巴結清掃比較,差異均無統計學意義(P>0.05)。術后復發轉移患者中有腋窩淋巴轉移6例,無腋窩淋巴轉移2例;無術后復發轉移患者中有腋窩淋巴轉移17例,無腋窩淋巴轉移39例;術后復發轉移患者有腋窩淋巴轉移占比高于無術后復發轉移患者,差異具有統計學意義(P<0.05)。見表1。
2.3 多因素Logistics回歸分析 將年齡、月經、脈管轉移、腫瘤直徑、腋窩淋巴轉移、組織學分級、Ki-67、手術方式及腋窩淋巴結清掃均納入Logistics回歸方程,結果顯示,腋窩淋巴轉移是Her-2陽性乳腺癌患者術后復發轉移的獨立危險因素(P<0.05)。見表2。
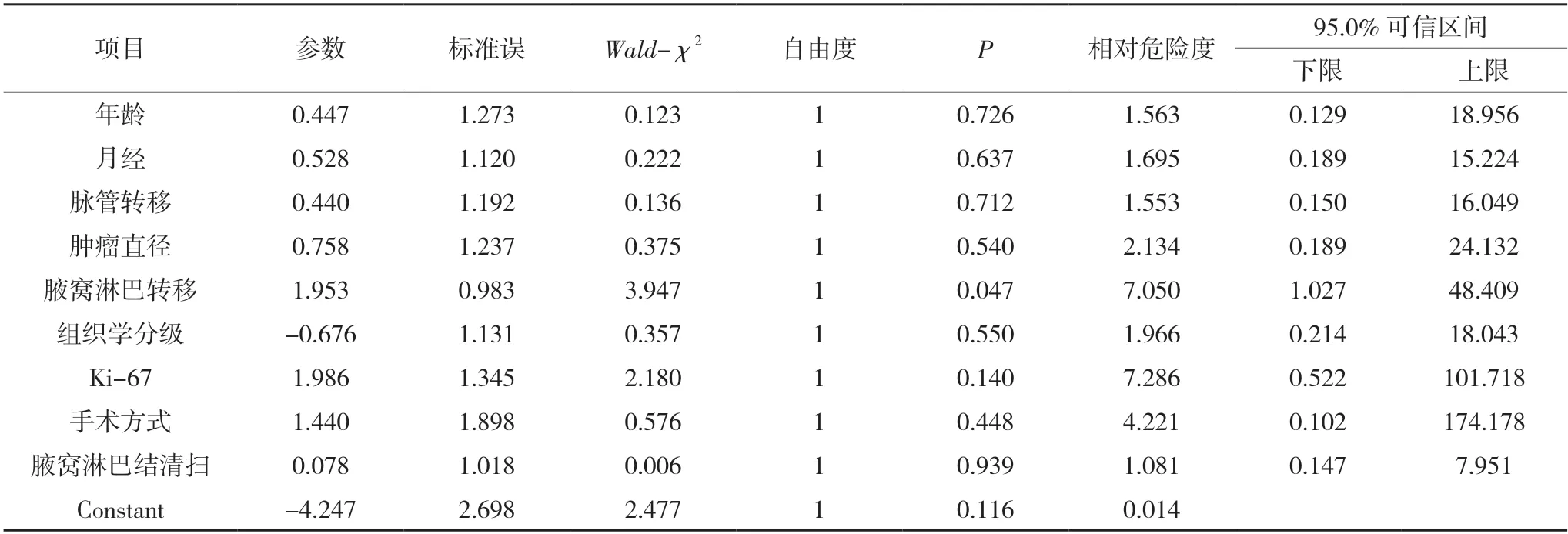
表2 多因素Logistics回歸分析
3 討論
乳腺癌是嚴重威脅女性健康的惡性腫瘤,且發病率呈逐年上升趨勢,雖然多數患者在初次診斷時為早期患者,并接受手術治療,但仍然存在患者出現術后復發轉移的情況,而術后復發轉移是導致乳腺癌患者死亡的最主要原因[5]。乳腺癌通過不同的組織學生物標志物分為4種分子亞型,有研究發現:乳腺癌4種分子分型的術后復發風險由高到低的順序排列為Her-2陽性、三陰性、Luminal B型 和Luminal A型[6]。
Her-2蛋白是原癌基因CerbB2編碼的具有酪氨酸激酶活性的跨膜糖蛋白,與腫瘤形成與發展有密切關系。過表達Her-2基因的浸潤性乳腺癌有更高的侵襲性,是乳腺癌預后不良的危險因素之一[7]。1987年,Slamon[8]首次報道了原癌基因Her-2的擴增,并指出因該基因過表達將導致腫瘤易復發和臨床預后差的后果。此后亦不斷有多個大規模實驗研究證實了上述觀點。
Her-2不僅與乳腺癌的發生發展具有密切關系,而且對治療方案的選擇和療效的評定亦具有重要價值。研究證實Her-2陽性乳腺癌對傳統CMF方案不敏感[9],與Her-2陰性乳腺癌相比,Her-2陽性乳腺癌對放療的敏感性較低[10],并且Her-2陽性乳腺癌對他莫昔芬具有一定的抵抗性[11]。雖然這些特征給治療帶來諸多困難,但靶向藥物赫賽汀的出現使Her-2陽性乳腺癌的預后出現明顯改善,其聯合化療的治療方案使Her-2陽性早期乳腺癌的治愈率得到大幅提高,同時降低了其術后復發轉移和死亡風險。
腋窩淋巴結轉移的數目一直被視為影響乳腺癌患者預后最重要的因素之一,將提示預后效果。本研究結果提示,有腋窩淋巴結轉移者的術后復發轉移率高,無腋窩淋巴結轉移者的術后復發轉移率低。這與多個臨床研究的結論一致,如國內兩項對Her-2陽性乳腺癌的研究得出結論:腋窩淋巴結的轉移情況影響Her-2陽性乳腺癌的無病生存期[12,13]。亦有國外研究表明,淋巴結轉移是Her-2陽性乳腺癌患者無病生存期的獨立影響因素[14,15]。以上皆可論證有淋巴結轉移的Her-2陽性乳腺癌患者,具有更高的術后復發轉移風險。
腫瘤的大小是臨床上評估患者預后的最簡單、最直接的觀察指標,它可以間接反映腫瘤的生物學特征。有研究結果[16]表明,在浸潤性乳腺癌中,原發腫瘤體積較大是乳腺癌患者術后發生復發轉移的危險因素。Faneyte[17]的研究結果提示,脈管瘤栓提示早期治療失敗、無病生存期短、總生存率差的可能性更大。Tezuka等[18]的研究同樣顯示:乳腺癌患者出現脈管浸潤,復發或轉移風險升高。還研究發現,乳腺癌發病年齡相對較低的患者,腫瘤組織生長更加迅速,腫瘤細胞具有更強的侵襲能力,患者術后出現復發和轉移的比例也越高[19]。Ki-67是一種細胞周期蛋白抗原,負責調節細胞的有絲分裂,它也是判斷乳腺癌預后的參考指標之一。Peng等[20]的研究顯示:Ki-67表達陽性是乳腺癌遠處轉移的獨立危險因素之一。Ki-67反映了腫瘤細胞的增殖能力,Ki-67陽性的細胞越多,腫瘤的惡性程度則越高,同時提示其預后不良。然而本研究結論顯示:復發轉移與無復發轉移患者的年齡、月經、脈管有無轉移、腫瘤直徑、組織學分級、Ki-67、手術方式、腋窩淋巴結清掃比較,差異均無統計學意義(P>0.05)。對此不能排除研究樣本偏移所致結論不一,亦可能因為Her-2陽性乳腺癌的分子分型的臨床特異性與其他類型有所區別,故對該問題的探討仍需更多研究中心的數據予以論證。
由于影響乳腺癌術后復發轉移的機制復雜,相關因素較多,雖然在本研究中所證實的腋窩淋巴結有無轉移與Her-2陽性乳腺癌術后復發轉移相關性的結論與目前其他研究所得一致,然而本研究中所涉及的其他相關因素,與術后復發轉移無相關性,這一結論與其他研究結論有所出入。且本研究的數據來自單一中心,樣本量較少,隨訪時間有限,故研究結論的準確性仍需多中心的大樣本病例予以證實。

