腹膜后淋巴結清掃術對早期卵巢惡性生殖細胞腫瘤患者生存及預后的影響
陳艷,胡衛平,吳大保,周穎,趙衛東,申震
[中國科學技術大學附屬第一醫院(安徽省立醫院)婦產科,合肥 230001]
早期卵巢惡性生殖細胞腫瘤(MOGCTs)較少見,約占卵巢生殖細胞腫瘤的2%~5%[1]。幼女及年輕女性好發[2],常在疾病早期即被診斷。主要包括無性細胞瘤、卵巢惡性畸胎瘤、卵黃囊瘤及混合型生殖細胞腫瘤等病理類型。治療主要包括手術及化療。有生育要求者,不論何期別,均可保留生育功能,無生育要求患者可行根治性手術。關于早期MOGCTs患者是否行腹膜后淋巴結清掃術(LND)仍有爭議。據研究報道,MOGCTs患者中7.4%~11.8%發生淋巴結轉移,因此認為行LND更可靠[3-4]。但也有研究表明,對于僅有卵巢病灶且術后需化療的患者,LND并不是影響預后的獨立因素[5-6]。因此本研究就LND對早期MOGCTs患者的生存及預后是否有影響作進一步探討。
1 資料與方法
1.1 一般資料 收集2009年11月至2019年7月我院收治的52例早期MOGCTs患者的臨床資料,全部患者均行手術治療,并經病理診斷證實。臨床資料齊全,隨訪可靠。
1.2 手術方式 43例有生育要求者,行患側腫瘤切除或患側附件切除+網膜切除±腹膜后淋巴結切除,9例無生育要求者行全子宮、雙附件切除+網膜切除±腹膜后淋巴結切除。根據是否行腹膜后淋巴結清掃分為兩組,其中行腹膜后淋巴結清掃者30例(LND組),未行腹膜后淋巴結清掃除者22例(Non-LND組)。LND組未發現淋巴結轉移。
1.3 化學治療 除了8例無性細胞瘤患者(Ia期)不需化療外,其余44例患者均接受3~4個療程的化療,每21天1次。化療方案主要為BEP(鉑類、依托泊苷、博來霉素)方案,不能耐受者予以BVP(鉑類、長春新堿、博來霉素)方案。博來霉素15~30 mg/d(治療后第1天,治療后第3天),長春新堿1.5 mg·m-2·d-1(治療后第1天),依托泊苷100 mg·m-2·d-1(治療后第1天至第5天),順鉑20 mg·m-2·d-1(治療后第1天至第5天)。
1.4 術后隨訪 隨訪截止2020年3月31日,無失訪者。無進展生存期(PFS)、總生存期(OS)分別指手術日至復發日、死亡日或隨訪截止日。隨訪時間8~160月,中位隨訪時間90月。
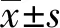
2 結果
2.1 患者的臨床特征 52例MOGCTs患者的年齡為12~73歲,中位年齡24歲。LND組和Non-LND組的臨床特征見表1,兩組的臨床特征差異無統計學意義(P>0.05)。

表1 52例早期MOGCTs患者的臨床特征[例(%)]
2.2 復發患者的臨床資料 如表2所示,LND組復發3例,死亡1例;Non-LND組2例復發。復發時間為術后7~96個月,復發部位以盆腔為主,1例伴直腸轉移。2例未行LND患者再次復發時,1例Ⅰ期卵巢未成熟性畸胎瘤行全子宮+雙附件切除,未行LND,術后BEP方案化療4次,目前無瘤生存6年;1例Ⅰ期卵黃囊瘤,行保留生育功能的全面分期手術,術后病理未見淋巴結轉移。術后予以依托泊苷、奈達鉑及異環磷酰胺(VIP)化療,目前無瘤生存7年。死亡患者為1例混合型生殖細胞腫瘤,初次手術行LND,術后BEP方案化療,復發時再次手術,術后BEP方案化療,術后43個月患者死亡。

表2 早期MOGCTs復發5例的臨床資料
2.3 生存率 52例患者的OS為8~160月,PFS為7~160月。兩組患者的OS及PFS(5年、10年)比較(Logrank檢驗),差異無統計學意義(P<0.05)。
2.4 生育功能的影響 43例保留生育功能患者中6名為幼女,月經未來潮。其余37例患者系青春期后,化療期間予以亮丙瑞林皮下注射。化療結束后半年內均恢復正常月經。術后2例患者已生育,目前定期隨訪無異常。
2.5 預后影響因素分析 年齡、腫瘤直徑、腫瘤類型、LND均與預后無明顯關聯(P>0.05)。見表3。

表3 早期MOGCTs預后影響因素分析
3 討論
3.1 LND對生存及預后的影響 早期MOGCTs病變常局限于卵巢,以鉑類為基礎的聯合化療常能取得很好的生存率[7]。由于MOGCTs化療的高度敏感性,因此全面的分期手術受到了質疑[8]。2020年NCCN卵巢癌實踐指南提出,無生育要求的MOGCTs患者,行全面分期手術,有生育要求(尤其青少年和兒童)者,可不行淋巴結切除,網膜取活檢[9]。歐洲腫瘤學會(ESMO)指南指出,MOGCTs患者行LND可能影響腫瘤復發,但對生存率無明顯影響,LND可在手術中省略,并建議僅在初次手術前CT提示淋巴結轉移或手術探查時發現腫大淋巴結者才行LND[10]。目前,對于未生育的年輕女性,行保留生育功能手術是治療的金標準,但關于早期MOGCTs患者是否行淋巴結切除仍有爭議。一項納入2 238例MOGCTs患者(年齡≤40歲,1994—2014年)的研究發現,約12.4%接受子宮切除,約1/3接受網膜切除,約1/2接受LND,且隨著時間推移,行全面分期的年輕患者逐漸減少,且發現接受子宮切除、網膜切除、LND的患者生存率無明顯改善[11]。在本研究中,LND組和Non-LND組的5年OS、5年PFS、10年OS、10年PFS差異均無統計學意義(P>0.05),兩組的復發率亦無明顯差異。可見LND并不能改善患者的生存率,也不能減少復發率,與上述文獻報道及NCCN、ESMO指南等基本一致。但有些學者[12]認為淋巴結轉移及淋巴結切除與預后有關,而另外一些研究[13-14]發現LND不是獨立預后因素。有研究報道,MOGCTs患者中約7.4%~11.8%發生淋巴結轉移,因此認為行LND更可靠[3-4]。但也有研究發現,來自10家不同醫院的30名MOGCTs患者,其中16例接受LND,病理提示淋巴結均無轉移。在本研究中,LND組患者均未發現淋巴結轉移,且預后影響因素分析顯示LND對預后無明顯影響。本研究中52例患者中5例復發,均表現為盆腔部位復發,均再次手術,其中3例已行LND者術中未發現腹盆腔腫大淋巴結。未行LND 2例患者,再次手術時其中1例行LND,術后病理淋巴結無轉移。提示行LND可能無法預防盆腔復發。這一結果與近期一項研究報道[15]基本一致,227例早期MOGCTs患者,9例復發患者中有4例發生淋巴結轉移,而其中3例既往已行LND,提示LND可能不能預防淋巴結轉移。本研究中,2例初次手術未行LND的復發患者,再次手術(1例行LND,1例未行LND)后均規范化化療,2例均無瘤生存至今(再次手術后無瘤生存期分別為7年、6年)。可見LND對復發患者的生存期亦無明顯影響,規范化化療尤為重要。但由于復發病例數量少,仍需大樣本研究進一步探討。
3.2 化療及卵巢功能保護 自1980年以來,以順鉑為基礎的聯合化療(尤其BEP方案),顯著改善了MOGCTs患者的預后,但仍有部分患者復發,復發率約25.3%[16]。規范化化療是影響MOGCTs患者預后的關鍵因素,BEP方案已成為規范化方案,應定期、及時、全量給藥,一般在術后1周內進行,每21天1次。Wang等[17]報道59例MOGCTs復發患者,多數因化療處理不當而復發。復發后采用適當手術和標準化或高劑量的化療,獲得79%的5年生存率。本研究中,44例患者術后接受規范化化療(除外8例不需要化療的Ia期無性細胞瘤患者),僅5例出現復發,復發率9.62%,低于相關文獻報道,可見規范化化療的重要性。5例復發患者,均接受再次手術及術后輔助化療,其中4例隨訪至今仍無瘤生存(最長無瘤生存期近7年),其中3例術后仍接受BEP方案化療,另外1例接受VIP方案化療。關于復發性MOGCTs的化療方案,考慮到博來霉素可致肺纖維化,肺毒性系劑量依耐性,博來霉素有終生劑量,為減輕毒性反應,2020年NCCN指南推薦,首選方案為TIP(順鉑、異環磷酰胺及紫杉醇),其他方案包括VIP、順鉑聯合依托泊苷、多烯紫杉醇聯合卡鉑等,可達到潛在治愈[9]。值得注意的是,對于混合型MOGCTs,化療方案應個體化,根據腫瘤成分選擇不同化療方案,對于合并絨癌患者應選擇EMA-CO方案,其他仍以BEP或BVP為主。但混合型MOGCTs治療效果明顯差于單純性MOGCTs[18]。在本研究中,唯一一例死亡患者系混合型MOGCTs患者,以卵黃囊瘤成分為主,不伴絨癌成分,復發后雖經積極手術及規范化療,仍不能挽救患者生命。可見混合型MOGCTs有待深入探討理想的化療方案。
由于MOGCTs患者多發生于年輕未育女性,多數早期MOGCTs患者保留了生育功能,而化療藥物可能引起卵巢功能早衰、閉經等,化療結束后3個月內部分患者月經復潮,但也有患者出現永久性閉經。因此對于青春期后的年輕患者,建議化療期間予以GnRHa治療,使卵巢處于靜息狀態,進而保護卵巢功能,化療結束后6個月月經常可復潮。在本研究中,已有月經來潮并保留生育功能的37例患者,化療前均予以亮丙瑞林皮下注射,化療結束后半年內均恢復正常月經。術后2例患者已生育,目前定期隨訪無異常。由此可見年輕未育MOGCTs患者,化療期間保護卵巢功能的重要性。
4 小結
早期MOGCTs患者行腹膜后淋巴結清掃對生存及預后無明顯影響,早期MOGCTs患者術中可不行淋巴結清掃。術后規范化化療,可獲得良好的生存率。對于復發患者,經積極手術及規范化化療仍可獲得良好的生存率,但混合型MOGCTs預后較差,治療應個體化。對于保留生育功能的年輕患者,化療期間應注意保護卵巢功能。

