上海某社區65歲以上老年人糖尿病合并脂肪肝影響因素分析
張寧 韓鵬飛 陸雷群

摘 要 目的:了解老年人糖尿病合并脂肪肝影響因素,為老年糖尿病患者預防脂肪肝提供依據。方法:選取2018年8-10月在上海天平街道社區衛生服務中心體檢的65周歲以上糖尿病患者357例。190例不伴有脂肪肝的糖尿病患者為對照組,其中男性78例,女性112例,平均年齡為(74.19±6.464)歲;167例伴有脂肪肝的糖尿病患者為觀察組,其中男性69例,女性98例,平均年齡為(72.65±5.961)歲。比較2組患者的體質指數(BMI)、腰圍/臀圍比(WHR)、尿素氮(BUN)、血肌酐(CRE)、尿酸(UA)、空腹血糖(FPG)、丙氨酸轉氨酶(ALT)、天門冬氨酸轉氨酶(AST)、總膽紅素(TBIL)、高密度脂蛋白膽固醇(HDL-c)、低密度脂蛋白膽固醇(LDL-c)、總膽固醇(TC)、三酰甘油(TG)。結果:觀察組患者BMI、WHR、UA、FPG、TG、ALT、AST、AST/ALT等指標均高于對照組,HDL-c低于對照組,差異均具有統計學意義(P<0.05)。BMI和TG是老年糖尿病合并脂肪肝的主要危險因素(OR=1.297,95%CI為1.182~1.432和OR=1.634,95%CI為1.184~2.253)。結論:需加強對糖尿病患者進行體重控制和血脂異常防治的健康教育和干預,降低發生脂肪肝的風險。
關鍵詞 糖尿病;脂肪肝;老年人;影響因素
中圖分類號:R587.1/R575.5 文獻標志碼:A 文章編號:1006-1533(2020)14-0041-03
Analysis of the influencing factors of diabetes with fatty liver in the elderly over 65 years old in a community of Shanghai
ZHANG Ning1, HAN Pengfei1, LU Leiqun2(1. General Practice Department of Tianping Community Health Service Center of XuHui District, Shanghai 200031, China; 2. Endocrine Department of Luwan Branch of Ruijin Hospital, Shanghai 200020, China)
ABSTRACT Objective: To understand the influencing factors of diabetes with fatty liver in the elderly and provide evidence for the prevention of fatty liver in the elderly patients with diabetes. Methods: From August to October 2018 357 diabetic patients over 65 years old were selected from Tianping Community Health Service Center, Shanghai, and 190 diabetic patients without fatty liver were a control group, there were 78 males and 112 females with an average age of (74.19±6.464) years; 167 diabetic patients with fatty liver were an observation group, there were 69 males and 98 females with an average age of (72.65±5.961) years. The body mass index(BMI), waist/hip ratio(WHR), blood urea nitrogen(BUN), blood creatinine(CRE), uric acid(UA), fasting blood glucose(FPG), alanine aminotransferase(ALT), aspartate aminotransferase(AST), total bilirubin(TBIL), high density lipoprotein cholesterol(HDL-c), low density lipoprotein cholesterol(LDL-c), total cholesterol(TC), and triacylglycerol(TG) were compared between the two groups. Results: The BMI, WHR, UA, FPG, TG, ALT, AST, AST/ALT and other indexes in the observation group were higher than those in the control group; HDL-c in the observation group was lower than that in the control group, and the differences were statistically significant(P<0.05). BMI and TG were the main risk factors for elderly diabetes with fatty liver(OR=1.297, 95%CI 1.182-1.432 and OR=1.634, 95% CI 1.184-2.253). Conclusion: It is necessary to strengthen the health education and intervention of weight control and prevention of dyslipidemia in diabetic patients, so as to reduce the risk of fatty liver.
KEY WORDS diabetes; fatty liver; elderly people; influence factor
2型糖尿病常伴有肥胖及血脂代謝異常。由于糖尿病患者體內胰島素分泌不足,無法有效地利用葡萄糖和脂肪酸,脂蛋白合成也會出現障礙,因而可繼發脂肪肝。近年來,由于人民生活水平的提高,生活方式的改變以及膳食結構的變化,脂肪肝已經成為常見的肝病之一,患病率為15%~30%[1]。非酒精性脂肪性肝病患病率的上升與中心性肥胖、2型糖尿病、代謝綜合征患病率上升相一致[2]。在已診斷的2型糖尿病患者中,非酒精性脂肪性肝病的患病率為57%~80%[3]。因此,分析2型糖尿病的代謝紊亂相關因素及與非酒精性脂肪性肝病的相關性將有助于了解2型糖尿病病情的發生和發展的各種促發因素和作用機制,對于疾病的干預具有重要意義。
1 對象與方法
1.1 對象
以2018年8月至10月在上海市徐匯區天平街道符合糖尿病診斷標準[4],且參加體檢的357例65周歲以上老年糖尿病患者為研究對象。190例不伴有脂肪肝的糖尿病患者為對照組,其中男性78例,女性112例,平均年齡為(74.19±6.464)歲;167例伴有脂肪肝的糖尿病患者為觀察組,其中男性69例,女性98例,平均年齡為(72.65±5.961)歲。研究對象無酗酒史,無病毒性肝炎、自身免疫性肝炎、肝臟惡性腫瘤、藥物性肝病、伴隨全身疾病的繼發性脂肪性肝病等疾病。
1.2 方法
(1)體格檢查:對所有對象的身高(m)、體重(kg)、腰圍(cm)、臀圍(cm)進行測量,并計算體質指數(BMI)和腰圍/臀圍比值(WHR)。
(2)影像學檢查:由專業影像醫師采用飛利浦 Affiniti 50超聲診斷儀對所有對象進行彩色超聲腹部(肝、膽、胰、脾)常規檢查。
(3)實驗室檢測:對所有對象在禁食8 h后于次晨空腹采集靜脈血。檢測內容包括丙氨酸轉氨酶(ALT)、天門冬氨酸轉氨酶(AST)、總膽紅素(TBIL)、尿素氮(BUN)、肌酐(CRE)、尿酸(UA)、空腹血糖(FPG)、高密度脂蛋白膽固醇(HDL-c)、低密度脂蛋白膽固醇(LDL-c)、總膽固醇(TC)和三酰甘油(TG)。
1.3 脂肪肝診斷標準
脂肪肝診斷參照2010年中華醫學會肝臟病學會的標準[3]。經腹部超聲檢查具備以下異常表現2項以上者可診斷脂肪肝:(1)肝臟近場回聲增強、遠場回聲減弱;(2)肝臟實質回聲致密、強于腎臟實質;(3)肝內血管和膽道結構顯示不清。
1.4 統計學分析
2 結果
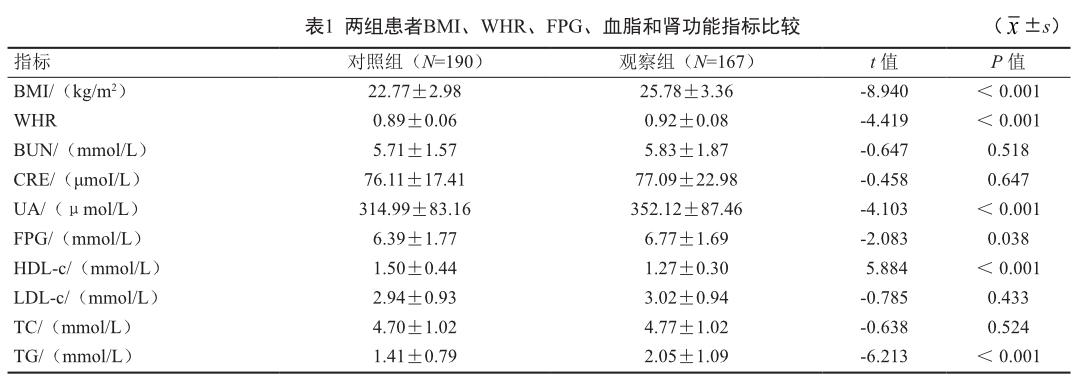
2.1 兩組BMI、WHR、FPG、血脂和腎功能指標比較
觀察組患者的BMI、WHR、UA、FPG、TG平均水平均高于對照組,差異均有統計學意義(P<0.05);觀察組患者的HDL-c平均水平低于對照組,差異有統計學意義(P<0.05)。見表1。
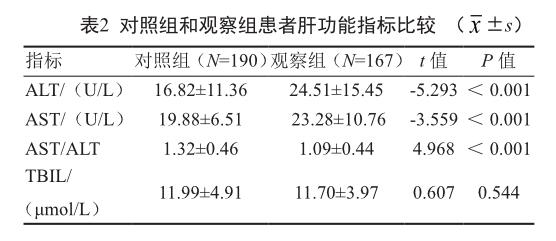
2.2 兩組肝功能指標比較
觀察組患者的ALT、AST、AST/ALT平均水平均高于對照組,差異有統計學意義(P<0.05,表2)。
2.3 糖尿病合并脂肪肝的影響因素分析
經多因素非條件Logistic回歸分析,BMI(OR=1.297,95%CI為1.182~1.432)和TG(OR=1.634,95%CI為1.184~2.253)是糖尿病合并脂肪肝的主要危險因素。見表3。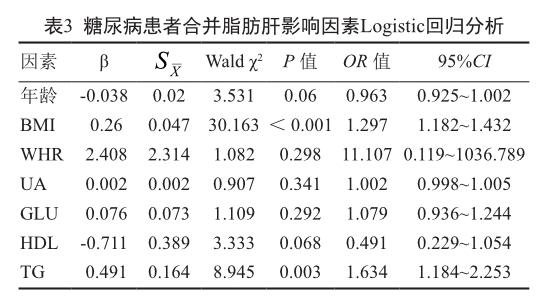
3 討論
脂肪肝是一種肝臟慢性疾病,與血脂異常、肥胖、2型糖尿病密切相關,可進展為脂肪性肝炎、肝纖維化、肝癌,發展為肝硬化和肝癌的比例分別為5%~10%和1%~2%[5],嚴重威脅著人們的身體健康。
脂肪肝的患病與血脂異常、高血糖密切相關,血糖和血脂異常是導致脂肪肝發生的危險因素。糖和脂質代謝紊亂導致過氧化物增多,氧化應激加重,均可導致或加重脂肪肝[6]。有關研究結果顯示,肥胖、血脂異常、飲酒、運動少、高脂飲食、高血糖、糖尿病、高血壓、LDL-c和吸煙是影響中國人群脂肪肝發生的危險因素[7]。高血糖與脂肪肝的發生是由于胰島素分泌相對不足,體內葡萄糖利用減少,脂肪分解加速,使血中脂肪酸增多而在肝臟中合成脂肪;又因為肝糖元儲備減少,容易引起脂肪在肝臟的堆積而形成脂肪肝。本次的調查結果也顯示,伴有脂肪肝的糖尿病患者BMI、WHR、UA、FPG、TG、ALT、AST、AST/ALT等指標均高于無脂肪肝者;說明伴有脂肪肝的糖尿病患者的血糖較高,代謝紊亂更嚴重,更易使脂肪肝進展為肝纖維化及肝硬化。合并進展性肝病患者的血糖及代謝紊亂更難控制[8]。
糖尿病與脂肪肝通常有共同的發病基礎,即代謝綜合征。糖尿病與脂肪肝互為因果,糖尿病患者胰島素分泌不足,無法有效利用葡萄糖和脂肪酸,因此糖尿病可繼發脂肪肝,脂肪肝也會繼發糖尿病[9]。在復雜的遺傳背景和環境因素的作用下,單純性脂肪肝向肝硬化進展的過程中導致脂肪代謝、糖代謝、蛋白質代謝等的異常。有相關研究指出,非酒精性脂肪性肝病和非酒精性脂肪性肝炎是胰島素抵抗在肝臟的表現[10]。
隨著人們對糖尿病相關并發癥研究的進一步深入,糖尿病相關的肝損傷也越來越受到重視。2型糖尿病與非酒精性脂肪性肝病的共患,可增加患者向終末期肝病進展的風險,導致肝臟不良結局。
參考文獻
[1] 王亞軍, 耿輝, 王曉艷, 等. 西安市體檢人群脂肪肝患病情況及相關因素分析[J]. 陜西醫學雜志, 2017, 46(6): 810-812.
[2] 中華醫學會內分泌學分會. 非酒精性脂肪性肝病與相關代謝紊亂診療共識(第二版)[J]. 中華內分泌代謝雜志, 2018, 34(7): 549-554.
[3] 中華醫學會肝臟病學分會脂肪肝和酒精性肝病學組. 非酒精性脂肪性肝病診療指南(2010年1月修訂)[J]. 中華內科雜志, 2010, 49(3): 163-166.
[4] 《中國糖尿病防治指南》編寫組. 中國糖尿病防治指南[M]. 北京. 北京大學出版社, 2004, 26-29.
[5] Caldwell S, Argo C. The natural history of non-alconolic fatty liver diease[J]. Dig Dis, 2010, 28(1): 162-168.
[6] 韋新苗. 河池市體檢人群脂肪肝發生率及相關危險因素的調查分析[J]. 醫學綜述, 2015, 21(8): 1535-1537.
[7] 熊玲玲. 脂肪肝影響因素的調查淺析[J]. 中國醫藥指南, 2015, 13(18): 82-83.
[8] 魏美麗, 孫立娟,.呂斌, 等. 2型糖尿病合并非酒精性脂肪性肝病患者早期肝纖維化的相關因素分析[J]. 中國老年醫學雜志, 2017, 37(11): 2705-2707.
[9] 李寶莉. 張永莉. 非酒精性脂肪肝危險因素的相關分析[J]. 中國老年醫學雜志, 2014, 12(24): 6945-6946
[10] 王亞軍, 耿輝, 王曉艷, 等. 西安市體檢人群脂肪肝患病情況及相關因素分析[J]. 陜西醫學雜志, 2017, 46(6): 810-812

