經皮椎體成形術聯合腫瘤介入摘除術治療轉移瘤導致的椎體壓縮性骨折
李磊本,張昌盛,趙軍紅,張福華
1.中國人民解放軍陸軍第八十三集團軍醫院脊柱外科,新鄉 453000 2.洛陽正骨醫院脊柱微創外科,洛陽 471000
惡性腫瘤患者在疾病晚期腫瘤細胞會出現遠處轉移,骨轉移率達85%[1]。轉移瘤導致椎體壓迫癥狀的發生率為5%~10%。轉移瘤壓迫椎體出現椎體壓縮性骨折會導致椎體局部區域的神經壓迫,患者出現明顯的疼痛、神經功能障礙,嚴重時導致截癱[2]。目前臨床上治療轉移瘤導致的椎體壓縮性骨折尚無統一方法。傳統外科手術創傷面積大,椎體手術風險高,對于累及超過2個節段的多發椎體腫瘤治療效果較差[3]。經皮椎體成形術(PVP)能夠利用影像系統及穿刺技術向病變椎體中注入骨水泥,以恢復椎體的強度及形態,緩解由于椎體病變帶來的疼痛以及神經壓迫等癥狀[4]。1989年,Kaemmerlen等[5]采用PVP治療脊柱轉移性腫瘤獲得了明顯療效,術后患者創口恢復快,骨水泥填充恢復了椎體原有形狀,緩解了患者腫瘤壓迫產生的系列不適癥狀。但對于轉移瘤導致的椎體壓縮性骨折,單純PVP治療對腫瘤的控制效果較差,易出現骨水泥滲漏等并發癥。隨著醫療技術的不斷發展,有研究者指出可以利用介入腫瘤摘除術(ITR)切除腫瘤后行PVP,以實現治療腫瘤的目的[6],本研究采用PVP聯合ITR治療轉移瘤導致的椎體壓縮性骨折,與單純PVP的療效進行比較,評價PVP聯合ITR的治療效果及安全性,現報告如下。
1 資料與方法
1.1 一般資料
納入標準[7]:患者確診有原發性腫瘤,經過X線及MRI等檢查確定腫瘤發生脊柱轉移,且出現壓縮性骨折;對常規放化療手段耐受,無法緩解疼痛;椎體塌陷程度不超過50%;腫瘤累及椎體或椎弓根。術前做碘試驗反應,排除對骨水泥過敏患者。參與研究的患者意識清晰,對于研究知情并簽署知情同意書。
根據以上標準,2014年1月—2017年6月共納入中國人民解放軍陸軍第八十三集團軍醫院收治的轉移瘤導致的椎體壓縮性骨折患者94例,其中49例采用PVP治療(PVP組),45例采用PVP聯合ITR治療(PVP+ITR組)。2組患者一般資料差異無統計學意義(P>0.05,表1),具有可比性。
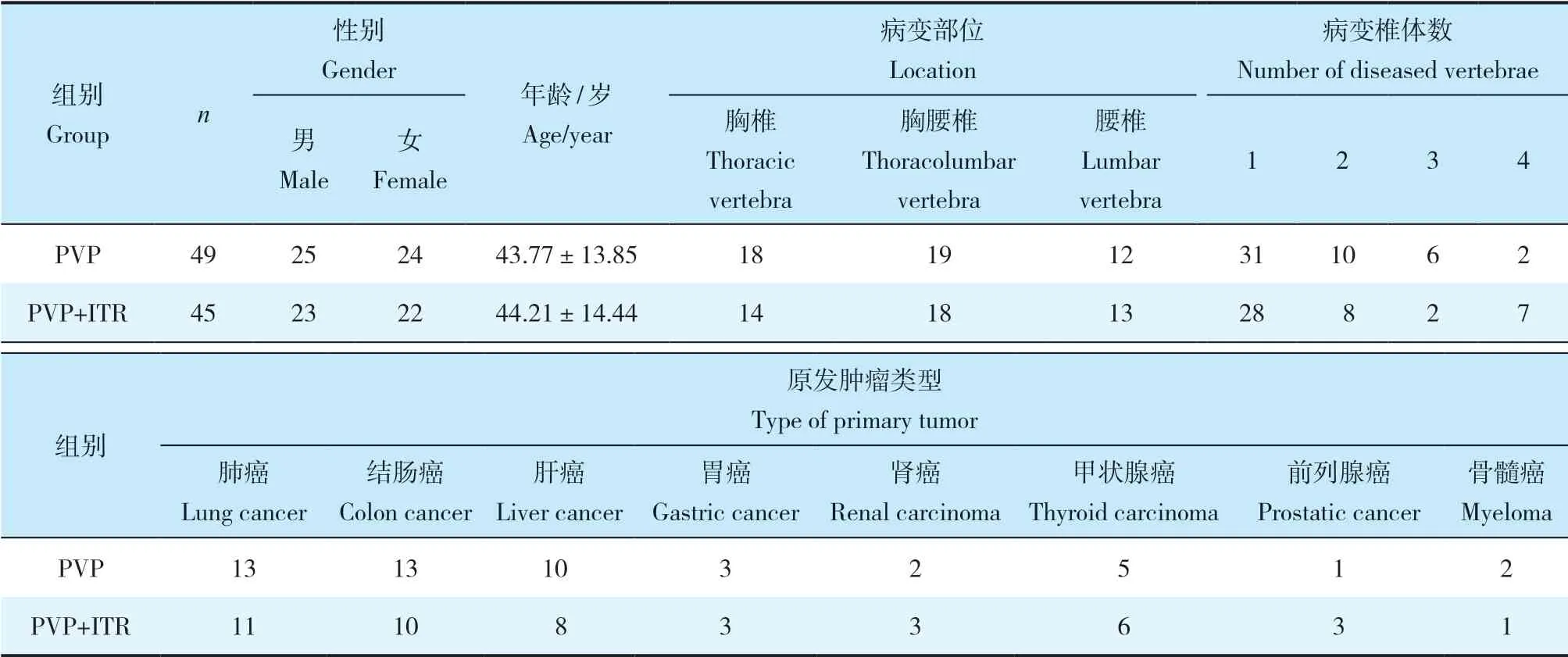
表1 2組患者基線資料Tab. 1 Baseline data of patients in 2 groups
1.2 手術方法
術前行CT或MRI檢查,確定椎體骨折塌陷程度以及范圍,確定椎弓根受累程度以及椎體后緣等骨折情況;確定PVP進針位置以及角度。同時進行心肺、凝血功能檢測。患者進入手術室后首先連接生命體征監測儀實時監測患者手術全程心率、血壓及血氧飽和度等生命體征變化。
1.2.1 PVP組
患者局部麻醉后取俯臥位,C形臂X線機前后位透視下行單側穿刺達椎體后緣,調整C形臂X線機側位透視,確認穿刺針達到椎體中前交接點,正位達椎體中線。而后造影檢查穿刺針位置,判斷是否存在粗大靜脈引流或者對比劑流向椎管,存在上述問題則調整進針斜面。進針完成后拔除針芯,由針管注入1枚導針,而后注入工作套管并沿套管注入空心鉆鉆入椎體。穿刺完成后,配置聚甲基丙烯酸甲酯(PMMA)骨水泥,待骨水泥成牙膏狀后置入注射器中加壓注射入椎體,注射完成后拔針止血。
1.2.2 PVP+ITR組
患者局部麻醉后取俯臥位,在C形臂X線機透視下實施手術。確定穿刺位置后,將14G穿刺針以及導絲穿刺進入椎體,利用工作套管多次擴充穿刺路徑,置入環鋸擴充使最后一根套管達到椎弓根遠端,完成后取出導絲及環鋸,經套管置入骨髓鉗,行腫瘤摘除并取活檢,骨髓鉗盡可能深入腫瘤組織內部,徹底摘除腫瘤組織,最后在正側位透視下注入合適黏稠度的骨水泥。對于已經重建血運的瘤體,通過CT影像行射頻消融術(20例),待表面被破壞血管凝固后再進行摘除,避免腫瘤轉移等風險,同時使射頻消融對腫瘤的殺滅不產生干擾作用。隨后采用與PVP組相同的方法將骨水泥注入椎體,注射完成后拔針止血。
1.3 觀察指標
記錄2組患者的骨水泥注射量及住院時間,觀察患者神經功能障礙以及感染等并發癥的發生情況,術后3 d行CT檢查確定患者骨水泥滲漏情況。利用門診復查或者電話隨訪的方式在術后不同時間點統計患者疼痛視覺模擬量表(VAS)評分[8]。
1.4 統計學處理
采用SPSS 20.0軟件對數據進行統計學分析,計量資料以±s表示,組間比較采用配對t檢驗,計數資料以百分率(%)表示,組間比較采用χ2檢驗;以P<0.05為差異有統計學意義。
2 結 果
所有手術順利完成,所有患者隨訪超過12個月。PVP組住院時間為(7.21±2.33)d,PVP+ITR組住院時間為(7.33±2.16)d。PVP組骨水泥注射量為(3.12±0.67)mL,PVP+ITR組為(5.33±1.67)mL,差異有統計學意義(P<0.05)。PVP組骨水泥滲漏率為48.98%,PVP+ITR組為20.75%,差異有統計學意義(P<0.05,表2)。2組患者術后VAS評分均較術前改善,且術后1、3、6、12個月PVP+ITR組VAS評分優于PVP組,差異均有統計學意義(P<0.05,表3)。2組患者術后均未見神經功能障礙及感染等并發癥發生。PVP+ITR組典型病例影像學資料見圖1。
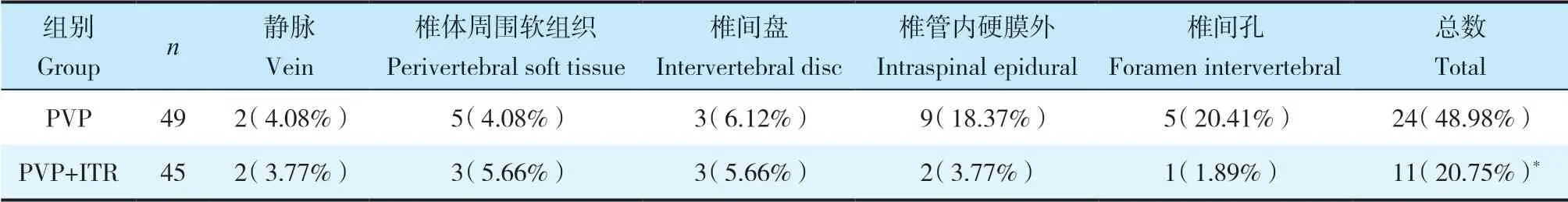
表2 2組骨水泥滲漏發生情況Tab. 2 Bone cement leakage in 2 groups

表3 2組VAS評分Tab. 3 VAS scores of 2 groups
3 討 論
對于轉移性腫瘤患者來說,骨骼是腫瘤轉移的多發部位,僅次于肺及肝臟[9]。腫瘤轉移隨之引發疼痛及神經功能障礙等癥狀,嚴重影響患者的生存質量[10]。PVP作為治療椎體壓縮性骨折的有效方法,彌補傳統手術創傷大、患者依從性差的問題,同時可改善患者疼痛,穩定椎體[11]。有研究證實,PVP治療骨質疏松及神經壓迫造成的疼痛,鎮痛效果良好,緩解率> 85%,且患者截癱及傷殘率較低[12-14]。PVP治療轉移瘤導致的椎體壓縮性骨折,主要依靠骨水泥聚合過程中發生的放熱反應及骨水泥的細胞毒性作用,破壞腫瘤細胞和神經末梢,起到抑制腫瘤進展和止痛的作用;另外,骨水泥的灌注可有效增強椎體硬度。但是椎體后緣骨皮質破壞的患者,骨水泥可能滲漏至硬膜外間隙或椎旁間隙,對神經功能產生影響。
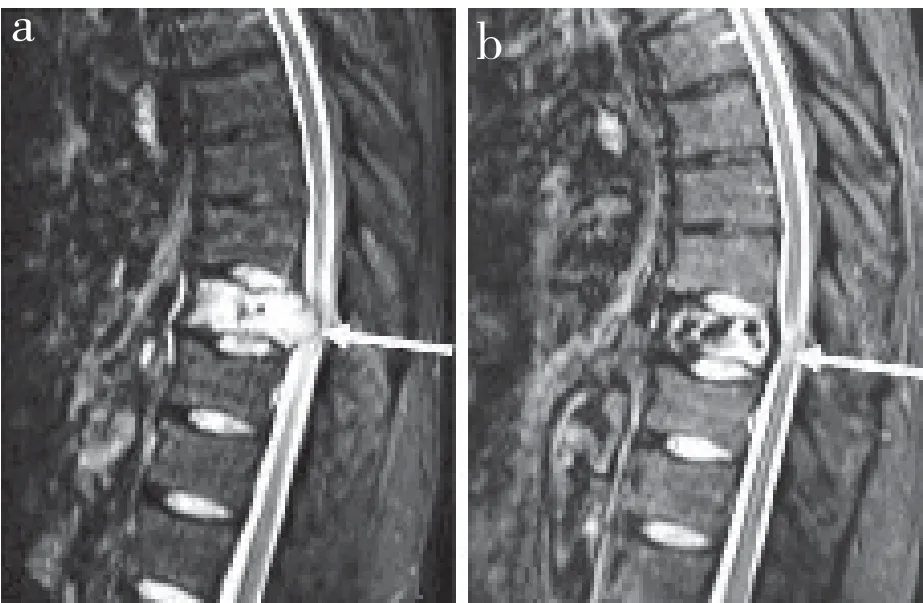
圖1 PVP+ITR組典型病例影像學資料Fig. 1 Imaging data of a typical case in PVP+ITR group
PVP聯合ITR是由經皮椎間盤摘除術聯合PVP發展而來,是一項能較為徹底地清除椎體轉移瘤的微創手術。本研究結果顯示,PVP+ITR組骨水泥注射量多于PVP組,且術后1、3、6、12個月PVP+ITR組VAS評分優于PVP組,說明PVP聯合ITR能有效緩解疼痛,且對于疼痛的抑制時間更長。分析其原因,筆者認為,ITR切除腫瘤后,增加了空腔,增加了骨水泥的灌注量,在提高椎體穩定性的同時能夠有效緩解骨折導致的疼痛。有數據表明,PVP術中骨水泥灌注量越高,患者預后越好[15]。另外,腫瘤摘除也可改善腫瘤導致的疼痛[16],故疼痛緩解的持續時間長。
由于惡性腫瘤對骨質的破壞,單純PVP術后骨水泥滲漏率約為65%,嚴重制約PVP在治療脊柱轉移瘤的臨床應用[17],本研究結果顯示,PVP組骨水泥滲漏率達48.98%。與單獨行PVP比較,PVP聯合ITR因術中摘除腫瘤,形成的腔隙使椎體內壓力降低,此時注入骨水泥不用維持高壓,可有效預防骨水泥滲漏。本研究中PVP+ITR組骨水泥滲漏率為20.75%,向椎管內硬膜外及椎間孔滲漏的發生率明顯低于PVP組,與莊懷銘等[18]的研究結果一致。但也有報道2種術式的骨水泥滲漏率沒有明顯差別[19],因此,PVP與PVP+ITR 2種術式的骨水泥滲漏率是否存在差異尚需進一步探究。
本研究結果顯示,PVP+ITR組患者骨水泥用量更多,說明PVP聯合ITR可能會產生較高的費用。本研究的不足:①病例數較少,患者的生命周期短,疾病迅速進展帶來的高病死率可能掩蓋手術的優點和缺陷;②PVP聯合ITR耗時較長且相對昂貴;③PVP聯合ITR操作相對復雜,要求多名醫師聯合完成。
綜上,PVP聯合ITR治療轉移瘤導致的椎體壓縮性骨折能夠有效維持患者椎體穩定,減少骨水泥滲漏的發生,有效緩解疼痛,具有臨床應用價值。

