一例萬古霉素相關腎損傷病例分析
王美華,司延斌
1.西雙版納傣族自治州人民醫(yī)院臨床藥學科,云南 西雙版納 666100;2.首都醫(yī)科大學附屬北京天壇醫(yī)院藥學部,北京 100050
萬古霉素為糖肽類抗菌藥物,目前仍是治療耐金黃色葡萄球菌(methicillin-resistant staphylococcus aureus,MRSA)的一線藥物[1],腎毒性是萬古霉素的常見不良反應之一,主要通過血藥濃度監(jiān)測提供個體化給藥方案,提高臨床療效,減少不良反應的發(fā)生。本文通過對1例萬古霉素致急性腎損傷(acute kidney injury,AKI)的臨床資料進行回顧性分析萬古霉素并復習相關文獻,總結經(jīng)驗教訓,以期加強臨床醫(yī)護人員對萬古霉素腎毒性的認識和了解,從而保障臨床用藥安全。
1 病例資料
患者,女性,65歲,身高166cm,體重65kg。主因“垂體瘤術后兩年,復發(fā)半年”以“垂體瘤復發(fā)”于2019年10月7日入院。入院查體:體溫(T)36.4℃,心率(HR)74次/min,呼吸頻率(RR)18次/分,血壓(BP)128/95mmHg。輔助檢查:血常規(guī)白細胞計數(shù)(WBC)18.66×109/L,中性粒細胞百分比(N%)64.2%,血紅蛋白(HGB)153g/L,血小板(PLT)308×109/L,凝血功能、肝腎功未見異常。入院診斷:①復發(fā)巨大侵襲性垂體腺瘤;②垂體腺瘤卒中。既往體健,無肝腎病史。
入院后立即行右側腦室額角穿刺引流術后轉入ICU,預防性應用頭孢呋辛鈉(1.5g, q8h)靜點抗感染,甘露醇(25g, ivgtt, q8h)降低顱內壓。第4日患者間斷發(fā)熱,血常規(guī)WBC 18.58×109/L,N87.1%,血降鈣素原(PCT)<0.1ng/mL,改用頭孢他啶(2g, q12h)靜點抗感染治療。第5日腦脊液生化:糖4mmol/ L,蛋白108.37mg/dL,氯化物143mmol/ L,乳酸6.1mmol/L。腦脊液常規(guī):紅濁,潘氏試驗(++),細胞總數(shù)29 818/μL,白細胞918/μL,多核比例93.1%,不除外顱內感染可能,抗菌藥物給予萬古霉素(1g,q12h)和美羅培南(2g,q8h)靜點抗感染。第6日患者發(fā)熱,體溫最高38℃,血常規(guī)WBC 19.65×109/L,N% 85.1%,萬古霉素調整為(1g,q8h)聯(lián)合美羅培南靜點抗感染治療。第8日萬古霉素血藥濃度27.34μg/ mL,第9日復查萬古霉素血藥濃度46.46μg/mL,肌酐開始升高至85.3μmol/ L,減少萬古霉素給藥劑量為(1g,q12h)。第10日行經(jīng)鼻內鏡下顱底腫物切除術,術后繼續(xù)甘露醇(25g,ivgtt,q8h)降低顱內壓。第12日患者發(fā)熱,體溫最高38℃,萬古霉素血藥濃度34.58μg/mL,肌酐升高至121.4μmol/ L,繼續(xù)調整萬古霉素給藥劑量為0.5g,q8h,顱內壓高,給予增加甘露醇劑量為50g, ivgtt, q8h。第13日,患者肌酐為219.6μmol/ L,停用甘露醇,改用甘油果糖250mL,q8h靜點降顱內壓。第14日,患者肌酐247.5μmol/L,尿素氮19.3mmol/L,尿量減少,高鈉高氯,臨床藥師結合患者住院期間肝腎功能、電解質以及萬古霉素血藥濃度指標(見表1),考慮目前患者急性腎損傷可能與甘露醇、萬古霉素有關,已停用甘露醇,現(xiàn)建議停用萬古霉素,改用利奈唑胺(600mg,q12h),同時由于感染好轉,停用美羅培南。第16日,患者肌酐223.3μmol/L,尿素氮18.8mmol/L,少尿,補液后利尿無尿量增多,考慮給予連續(xù)腎臟替代治療(continuous renal replacement therapy,CRRT),但家屬要求出院回當?shù)蒯t(yī)院繼續(xù)治療。
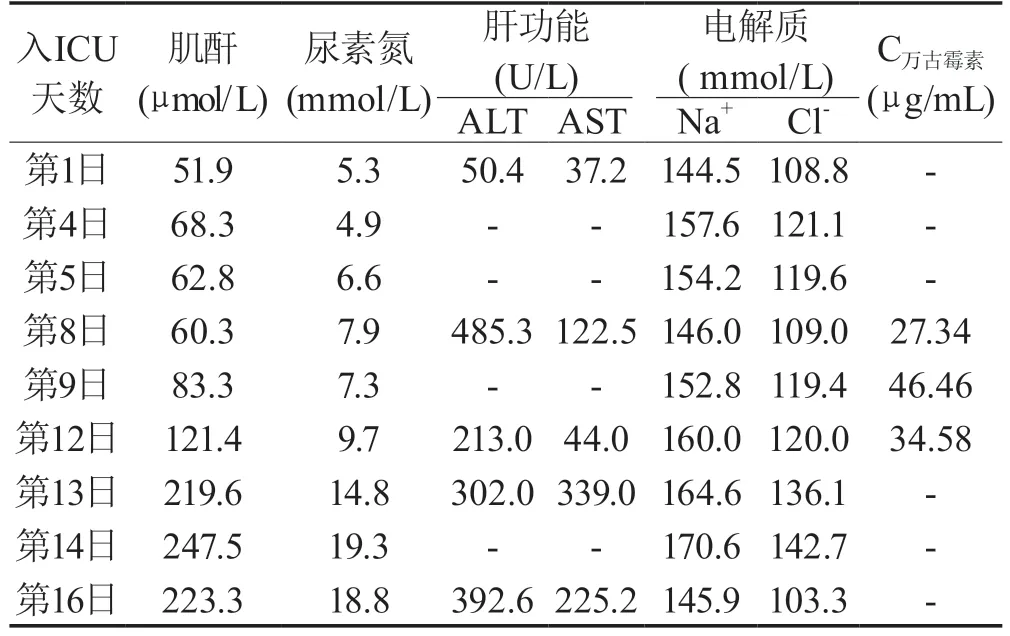
表1 患者住院期間肝腎功與萬古霉素血藥濃度檢查結果Tab 1 Results of liver and kidney function and Vancomycin blood concentration tests during hospitalization
2 討論與分析
2.1 患者急性腎損傷原因分析根據(jù)患者病史、用藥史以及肌酐變化情況,參照不良反應因果判斷方法:①該患者使用萬古霉素之前肌酐正常,用藥5日肌酐開始升高,用藥8日肌酐明顯升高,存在合理的時間先后關系;②萬古霉素說明書中注明有可能引起AKI的不良反應,符合該藥已知的不良反應類型;③停用萬古霉2d,肌酐逐漸下降,符合停藥反應減輕或消失;④未再使用該藥物;⑤患者第4日出現(xiàn)高鈉血癥,機制涉及原發(fā)顱內損傷、限制飲水、應用脫水藥物、意識障礙等[1]。為降低顱內高壓,使用甘露醇并限制補液,故患者血鈉會出現(xiàn)異常升高。由于鈉離子參與維持晶體滲透壓,高血鈉狀態(tài)下,晶體滲透壓增高,可能導致機體高滲狀態(tài),這與AKI有一定相關性[2]。有研究表明,入住ICU期間并發(fā)AKI的患者,其血鈉水平明顯高于未出現(xiàn)AKI的患者,且分析AKI的獨立影響因素,可知出現(xiàn)高鈉血癥的患者,并發(fā)AKI的可能性明顯提升[3]。而甘露醇是一種滲透性利尿劑,通常用于治療患有急性腦水腫的患者,但其使用也會增加發(fā)生AKI的風險[4]。據(jù)報道,甘露醇的急性腎損傷作用與劑量有關,每日劑量≥200g或累積劑量>1100g發(fā)生AKI的風險較高[5]。該患者每日75g甘露醇,累計劑量975g,甘露醇脫水也會加重患者高鈉血癥。綜上分析,此患者發(fā)生AKI與不能排除與高鈉血癥有一定關系。因而考慮此患者AKI與萬古霉素發(fā)生相關性判定為“可能”。
2.2 萬古霉素導致AKI危險因素分析萬古霉素腎損傷相關的危險因素與萬古霉素暴露量、是否合并腎毒性藥物以及患者生理病理狀態(tài)有關。萬古霉素暴露量影響因素包括負荷劑量、每日劑量、血藥谷濃度、用藥療程有關。2011年美國感染病學會(infectious diseasessociety of America,IDSA)MRSA指南[6]及我國2015年發(fā)布的萬古霉素治療藥物監(jiān)測指南[7]均推薦對于重癥感染患者可使用負荷劑量(25~30mg/kg)的萬古霉素。Rosini的兩項研究表明[8-9],初始劑量使用負荷劑量與常規(guī)劑量AKI的發(fā)生率無統(tǒng)計學差異。目前無直接證據(jù)證明負荷劑量萬古霉素會增加AKI的發(fā)生率。常規(guī)用藥劑量(15~20mg/kg)導致腎功損害在臨床上比較少見,臨床每日用量超過4g會導致腎功能損害增加[10]。藥物血藥濃度監(jiān)測可以評價萬古霉素有效和安全性,2011 年美國IDSA指南[6]推薦對于嚴重的肺部、血流、腦膜炎、心內膜炎及骨關節(jié)等感染,萬古霉素血藥谷濃度目標值為15~20μg/mL。此后有大量文獻報道,萬古霉素血藥谷濃度>15μg/mL是AKI發(fā)生的獨立危險因素[11]。萬古霉素療程與AKI發(fā)生率的相關性尚有爭議,有研究認為兩者并無明顯相關性[12],但也有研究發(fā)現(xiàn),萬古霉素的使用療程≥7d或≥14d可致AKI發(fā)生率升高,還有研究認為萬古霉素用藥后第6~7天的AKI發(fā)生率最高[13]。在合并用藥方面,氨基糖苷類、利尿藥、抗真菌藥、ACEI/ARB和免疫抑制劑等是導致AKI的危險因素[14]。此外,低體重、腎臟基礎疾病、高齡等因素可能增加萬古霉素腎毒性風險[15]。
2.3 本案例AKI危險因素分析和肝功能異常原因分析本案例患者為65歲老年女性,顱內感染,根據(jù)2017 年 IDSA 指南[16],推薦萬古霉素聯(lián)合抗假單胞菌的β內酰胺類抗菌藥物(如頭孢吡肟、頭孢他啶或美羅培南)作為醫(yī)療相關性腦室炎和腦膜炎的經(jīng)驗性用藥,因此,經(jīng)驗給予萬古霉素臨床常規(guī)劑量(1g,q12h)和美羅培南(2g,q8h)抗感染治療。老年人(≥65歲)由于腎功能減退和感染,多數(shù)患者有不同程度的腎功能受損,除非腎功能正常,否則一般給藥劑量為1g,qd或0.5g,q12h[10]。患者肌酐正常,體重65kg,初始劑量約為15mg/kg,在常規(guī)用藥劑量(15~20mg/ kg)內。用藥第二日因為血象高發(fā)熱,增加萬古霉素劑量為1g,q8h,腎功能正常的患者萬古霉素半衰期為6~12h,按照藥代動力學理論,一般在 4~5個半衰期達穩(wěn),也就是24~48h達穩(wěn)[7],老年人腎功能減退達穩(wěn)時間更長。該患者未監(jiān)測血藥濃度,且調整給藥劑量過晚,大劑量使用萬古霉素2d后血藥濃度升高致27.34μg/mL,第二日復查血藥濃度至46.46μg/mL,且肌酐開始升高。萬古霉素體內基本不代謝,所給劑量90%以原型經(jīng)腎代謝,萬古霉素1g滴注1h經(jīng)多次給藥后,平均峰濃度為63mg/ L[10]。此時臨床未給予停用萬古霉素,而是調整為1g,q12,從表1可以看出高濃度的萬古霉素使腎功能持續(xù)惡化,腎功能惡化導致萬古霉素消除減慢,兩者互相影響,互為因果。該患者萬古霉素共使用10d,血藥濃度過高,未及時給予停藥或調整劑量不合理,且該患者合并高鈉血癥,使用甘露醇,進一步加重腎損傷,最后該患者發(fā)展成少尿型AKI。
患者在使用大劑量萬古霉素和美羅培南3d后出現(xiàn)肝功能指標谷丙轉氨酶(ALT)和谷草轉氨酶(AST)升高,萬古霉素和美羅培南說明書上不良反應中均包括肝功能損害,雖然萬古霉素和美羅培南主要經(jīng)腎排泄,但老年人肝腎功能逐漸減退,可影響藥物經(jīng)腎臟的排泄,加上組織器官功能減退,靶器官對部分藥物敏感性增高,均可能誘發(fā)藥物不良反應(adverse drug reaction,ADR)的發(fā)生[17]。
臨床結合患者情況,建議停用萬古霉素和美羅培南,使用利奈唑胺抗感染治療。利奈唑胺常見的不良反應為腹瀉、惡心、嘔吐等胃腸道癥狀及頭痛、皮疹等,發(fā)生率較高的嚴重不良反應為貧血、血小板減少,其中在腎功能不全的患者中發(fā)生率超過30%[18],該患者腎功能不全且血紅蛋白低,應警惕血小板減少不良反應的發(fā)生。
3 小結
通過對本案例患者的回顧性分析,由于未仔細評估老年患者使用萬古霉素發(fā)生藥品不良反應的風險,大劑量使用萬古霉素,未監(jiān)測血藥濃度,且未及時根據(jù)患者具體情況進行藥物劑量的正確調整,最終導致患者發(fā)生AKI。大劑量使用萬古霉素和美羅培南可能導致老年患者肝功能損害風險增加。
因此,臨床對于特殊人群使用萬古霉素應該更加謹慎,常規(guī)開展治療藥物監(jiān)測(therapeutic drug monitoring,TDM),根據(jù)肌酐清除率及血藥濃度及時調整給藥劑量,實施個體化給藥。除此之外,萬古霉素用藥后應注意監(jiān)測患者腎功能、尿量變化情況,警惕AKI發(fā)生;同時,出現(xiàn)肝功能損害時,及時評估是否藥物性肝損傷給予對癥處理。

