遞進式康復干預對股骨骨折患者的臨床意義分析
冉曉梅 丁月蓉
隨著我國逐步邁入老齡化社會,老年人股骨頸骨折的臨床發病率越來越高。老年人發生股骨頸骨折的主要原因是骨質疏松使骨頭受力改變引起。由于患者股骨發生骨折后自身抵抗力較弱,身體各項功能減弱,骨折后不容易好轉,這些因素增加股骨骨折患者發生并發癥,并使運動功能喪失而最終影響患者生活。臨床上手術是治療股骨骨折的主要方法。但據臨床報道[1],在術后大約82%的患者會產生下肢功能運動障礙并發癥,會使患者運動力下降。研究發現,遞進式康復干預可逐步恢復術后下肢功能運動障礙患者的運動能力。本文選取80 例股骨骨折患者作為研究對象,探討遞進式康復干預對股骨骨折患者的應用價值。報告如下。
1 資料與方法
1.1 一般資料 選取2018 年1 月~2019 年1 月遼寧省大連市中心醫院的80 例股骨骨折患者,隨機分為對照組和試驗組,各40 例。對照組男20 例,女20 例;體重70.4~89.8 kg,平均體重(81.3±3.7)kg;身高163~185 cm,平均身高(174.6±3.9)cm;年齡48~78 歲,平均年齡(51.5±8.9)歲;體質量指數20.3~28.6 kg/m2;病程1~10 d,平均病程(5.0±2.3)d;股骨骨折:左側22 例,右側18 例;Garden 分型:Ⅱ型患者14 例,Ⅲ型患者20 例,Ⅳ型患者6 例。試驗組男19 例,女21 例;體重71.9~92.9 kg,平均體重(81.3±3.9)kg;身高158~179 cm,平均身高(170.3±4.2)cm;年齡47~79 歲,平均年齡(53.1±8.7)歲;體質量指數20.0~28.5 kg/m2;病程2~9 年,平均病程(4.5±1.1)年;股骨骨折:左側21 例,右側19 例;Garden 分型:Ⅱ型患者12 例,Ⅲ型患者18 例,Ⅳ型患者10 例。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 納入與排除標準 納入標準:患者年齡<80 歲,自愿參與本研究并簽署知情同意書。排除標準:排除診斷不明確的患者,排除嚴重心腦血管等原發性疾病,排除精神病患者,排除病情過重患者。
1.3 方法 對照組患者進行常規干預,試驗組在常規干預基礎上進行漸進式康復干預,具體如下。①一級臨床康復訓練。一級訓練應該由弱到強及循序漸進,由小到大。在第2 天,2~4 次/d,15~35 min/次。指導患者以直立姿勢前后伸展髖關節。在術后第3~2 周,角度增加,訓練時間 延長,1~4 次/d,每2 天12 度,30~70 min/次。術后2~7 周評價患者的康復情況,指導膝關節伸展訓練,2~4 次/d,30~40 min/次。運動7 周后,對患者進行康復評定,適當增加負重訓練。②二級臨床康復訓練。指導患者股四頭肌的訓練,如協助患者仰臥,雙膝彎曲85°,健側與患側膝關節保持平行,膝關節伸直3 s,雙腿緩慢下放到床面,2~4 次/d,康復訓練考核等級達到臨床康復訓練一級標準后,繼續進行相應的康復訓練。③三級臨床康復訓練。患者需要臥床休息,待評估符合康復訓練二級的安全級別時可以指導患者進行股四頭肌等長訓練,待評估符合臨床康復訓練一級安全級別時可以指導直腿提舉訓練。
1.4 觀察指標及判定標準 比較兩組患者治療后髖關節疼痛、功能、畸形情況及步長、步頻、步速情況。采用Harris 髖關節評分表對患者髖關節進行評分,其中包括疼痛、髖關節功能(行走能力)、關節活動度和畸形等。
1.5 統計學方法 采用SPSS22.0 統計學軟件進行數據統計分析。計量資料以均數±標準差()表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異具有統計學意義。
2 結果
2.1 兩組患者治療后髖關節疼痛、功能及畸形情況比較 試驗組患者治療后髖關節疼痛、功能以及畸形評分均低于對照組,差異有統計學意義(P<0.05)。見表1。
2.2 兩組患者治療后步長、步頻及步速比較 試驗組患者治療后步長(52.12±11.81)cm/步、步頻(92.16±10.72)步/min 及步速(67.15±9.52)m/min 優于對照組的(46.17±10.72)cm/ 步、(80.16±9.47) 步/min、(56.58±10.59)m/min,差異有統計學意義(P<0.05)。見表2。
表1 兩組患者治療后髖關節疼痛、功能及畸形情況比較(,分)
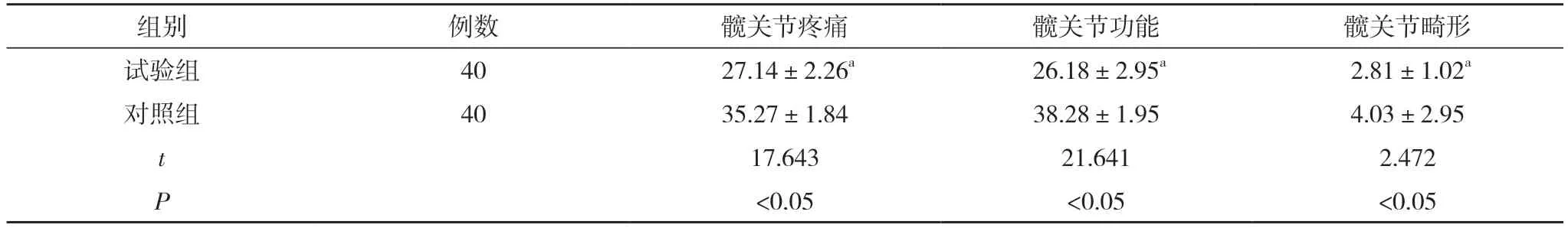
表1 兩組患者治療后髖關節疼痛、功能及畸形情況比較(,分)
注:與對照組比較,aP<0.05
表2 兩組患者治療后步長、步頻及步速比較()

表2 兩組患者治療后步長、步頻及步速比較()
注:與對照組比較,aP<0.05
3 討論
股骨骨折主要集中發生在中老年患者中,由于中老年患者吸收、代謝和激素調節能力下降,導致其的骨質疏松。老年患者在滾動、車輛撞擊、高空墜落等直接暴力作用下很容易發生股骨骨折。發生股骨骨折患者應該臥床休息,術后易發生下肢功能運動障礙并發癥,造成運動失調等現象,并使患者肌肉能力嚴重退化而使步行能力減弱。因此,臨床對股骨骨折并發術后下肢功能運動障礙患者的髖關節恢復是目前骨科臨床研究的熱點。因此,對股骨骨折患者進行有效的康復干預是提高術后康復效果的關鍵。臨床漸進式康復干預是一種較新的骨科骨折康復模式,能有效促進骨折康復的效果。人類髖關節由股骨頭和髖臼組成。患者股骨頸骨折會對患者髖關節造成永久損傷,并影響患者髖關節,使患者髖關節無法正常屈曲、伸展和外展等運動[2]。臨床對股骨骨折術后并發下肢功能運動障礙患者應用人工股骨頭置換術可修復患者生理結構損傷,但不能恢復術后長期制動所致的髖關節功能。術后并發下肢功能運動障礙患者進行股骨頭置換術后要進行康復訓練,可以鞏固臨床股骨骨折手術效果,促進患者髖關節功能的恢復。由于術后并發下肢功能運動障礙患者術后恢復時間短,對于髖關節應進行人工指導,其目的是防止臨床股骨骨折制動后髖關節攣縮,并防止發生關節畸形[3]。中期術后下肢功能運動障礙并發癥患者的髖關節可承受部分阻力,患者關節活動可全方位進行,此時臨床康復訓練應關注患者關節活動的規范化,臨床康復訓練是運動必經階段,說明下肢骨關節康復訓練是術后下肢功能運動障礙并發癥患者一種有效訓練方法[4]。研究發現,術后下肢功能運動障礙并發癥患者步行能力下降的原因是肢肌肉力量下降,尤其是股四頭肌肌肉力量的下降。在行走周期中,患者股四頭肌的第一收縮開始于擺動階段的末端,并在支撐階段的承載階段達到最大值。此時,術后下肢功能運動障礙并發癥患者肌肉產生收縮,避免患者跌倒[5-8]。術后下肢功能運動障礙并發癥患者股四頭肌二次收縮活動后出現并在抬腳后后達到峰值。患者下肢作為髖關節的屈肌,被抬起使患者下肢擺動成為可能。因此股四頭肌肌力恢復對術后下肢功能運動障礙并發癥患者行走起著重要的作用。本次治療中試驗組下肢肌肉力量升高,這可以保證今后患者的正常行走能力。本次研究結果顯示,試驗組患者治療后髖關節疼痛、功能以及畸形評分均低于對照組,差異有統計學意義(P<0.05)。試驗組患者治療后步長(52.12±11.81)cm/步、步頻(92.16±10.72)步/min 及步速(67.15±9.52)m/min 優于對照組的(46.17±10.72)cm/ 步、(80.16±9.47) 步/min、(56.58±10.59)m/min,差異有統計學意義(P<0.05)。
綜上所述,對股骨骨折患者采取術后遞進式康復干預 的臨床效果較好,可有效提高治療效果,值得推廣。

