基于醫聯體的腦卒中后失能老年患者延續護理實踐
劉必琴,顧志娥,胡婭莉,王 敏,田 倩
(江蘇省蘇北人民醫院,江蘇 揚州 225001)
腦卒中的發病率、致殘率、病死率、復發率均較高,發病人群中約2/3為老年人,約75%的老年人遺留語言、吞咽、肢體等功能障礙,其中發病1年內的失能率為38.2%~62.8%[1-2]。腦卒中后失能老年患者常伴有高血壓、冠心病、糖尿病等慢性疾病,治療周期長、反復性強,需要在醫院反復長期就診,加重醫院床位負擔和資源消耗[3]。出院后的腦卒中后失能老年患者因自理能力下降、生活方式改變、意外事件的發生等諸多因素,會進一步加重其失能的程度。延續性護理是將護理服務從醫療機構延續到家庭和社區,重點解決患者的居家康復和健康需求[4]。而目前三級醫院的護理人力資源短缺,基層醫療衛生機構的護理人員在腦卒中后失能老年患者延續性護理方面的作用日益凸顯。2018年《關于促進護理服務業改革與發展的指導意見》[5]中指出,要通過組建醫療聯合體促進大型醫院優質護理資源下沉,幫扶帶動基層醫療衛生機構和基層護理服務能力的提升。醫療聯合體(簡稱“醫聯體”)是指以三級醫院為牽頭單位,聯合二級醫院以及基層醫療衛生機構組成的醫療聯合體,共同構建上下聯動的分級診療新秩序[6-7]。本研究通過在醫聯體模式下建立醫護聯合病房,為腦卒中后失能老年患者提供延續性護理,取得良好效果,現報道如下。
1 對象與方法
1.1 對象采用便利抽樣法,選擇2017年10月—2018年10月從江蘇省蘇北人民醫院神經內科出院后仍需繼續康復治療的腦卒中后失能老年患者160例為研究對象。納入標準:年齡≥60歲;經頭顱CT或頭顱MRI影像學檢查,符合我國腦血管病會議決策的診斷;經老年人能力評估[8]為失能;自愿參與本研究。排除標準:昏迷或嚴重精神障礙;嚴重失語;無陪護。脫落標準:符合納入標準且至少接受過3個月以上、1年以下的延續性服務,但中途自愿退出;研究期間發生嚴重意外事件,不宜繼續接受研究;研究期間因其他原因致病情惡化或死亡。采用拋硬幣的方法將研究對象分為對照組(n=80)、觀察組(n=80)。兩組患者研究期間均未有患者脫落情況。對照組患者男48例,女32例;平均年齡(71.90±7.39)歲;文化程度為初中及以下49例,高中及以上31例;輕度失能35例,中度失能28例,重度失能17例;合并高血壓等1~2項慢性病68例,3~4項慢性病6例,4項以上慢性病6例。觀察組患者男45例,女35例;平均年齡(71.65±7.69)歲;文化程度為初中及以下47例,高中及以上33例;輕度失能34例,中度失能32例,重度失能14例;合并高血壓等1~2項慢性病69例,3~4項慢性病8例,4項以上慢性病3例。兩組患者在性別、年齡、文化程度、失能程度、慢性病種類方面比較,差異無統計學意義(P>0.05)。
1.2 方法
1.2.1 對照組對照組腦卒中后失能老年患者采用常規延續性護理模式:出院時建立患者健康檔案,將出院后需繼續康復治療的患者轉到下級醫療機構或基層醫療衛生機構,由下級醫療機構或基層醫療衛生機構的醫師、護士落實患者的延續性護理;做好患者的出院宣教,主要包括腦卒中后的飲食、服藥、肢體功能鍛煉、吞咽康復鍛煉及導管護理等;通過每月1次電話回訪和建立微信群的方式,與失能老年患者進行溝通,醫護人員及時解答患者在微信群內的咨詢等。
1.2.2 觀察組觀察組腦卒中后失能老年患者實施醫聯體模式下以醫護聯合病房為平臺的延續護理。
1.2.2.1 組建醫護聯合病房以江蘇省蘇北人民醫院為主體、10家公立鄉鎮一級醫療衛生機構為成員,組成區域性醫療聯合體[9]。在醫聯體“雙向轉診”的政策支持下,在湯汪、灣頭、施橋及雙橋4家基層醫療衛生機構組建醫護聯合病房(4個病房共150張床位)。醫護聯合病房的組織架構參照梅奧團隊服務管理模式[10]設置,醫護聯合管理病房的醫師、護士主要為一級醫療衛生機構的醫護人員;主體醫院神經內科主治醫師擔任聯合病房的駐點醫師,主要負責將出院后需要繼續康復治療的腦卒中失能老年患者轉診至醫護聯合病房,并協助治療方案的制訂及醫療指導;主體醫院派神經內科主任于每周二、四、六至醫護聯合病房進行查房,鞏固患者的治療方案;主體醫院護理專家和護理骨干擔任聯合病房駐點護士,護理專家主要負責醫聯體成員單位的分階段指導工作、督查護理骨干責任落實情況,護理骨干將出院患者健康檔案與社區護士進行對接,由駐點護士與社區護士共同建立腦卒中失能老年患者的延續性健康護理檔案,并在護理專家指導下協助社區醫療衛生機構護士長做好質控工作,確保落實患者各項安全護理措施。
1.2.2.2 實施醫護聯合病房的專科護理培訓①專科疾病相關知識培訓:由駐點護理專家制訂腦卒中聯合病房專科護理培訓計劃,培訓內容主要包括腦卒中的基礎知識、腦卒中后失能老年患者的健康生活方式、腦卒中引起失能的慢性病管理、腦卒中并發癥的防治策略以及正確的康復鍛煉等,通過定期護理查房、講座、疑難病例討論、業務學習、床邊交班等方式進行;②護理操作技術培訓:由駐點護士對社區護士開展專科護理操作技術培訓,包括靜脈輸液、各種注射法、鼻飼、吸氧、吸痰等一般護理操作技術,吸入性肺炎的預防及翻身扣背、壓力性損傷識別及換藥、四肢肌力的判斷及肢體康復鍛煉、吞咽困難的分級及康復護理、深靜脈血栓的預防及下肢踝泵運動等專科護理技術;③急救理論和操作技能指導:由駐點護士組織醫護聯合病房的急救理論和操作技能培訓,主要包括突發疾病的觀察及急救措施、患者的轉運及常用搶救儀器的使用維護等。
1.2.2.3 設立護理門診、舉辦健康講座駐點護理專家在基層醫療衛生機構開設如傷口造口、氣道管道等護理門診,以解決社區護士遇到的護理難題。由主體醫院的“腦心健康管理師”定期在社區舉辦以“戰勝卒中、再立人生”為主題的健康講座,主題涉及腦卒中“中風120”三步識別法、腦卒中并發癥的預防和處理、腦卒中的康復鍛煉等,相關講座內容同步在各基層醫療衛生機構的微信公眾號上推送。
1.2.2.4 加強“醫院、社區、家庭”聯動駐點護士指導社區護士根據腦卒中失能等級進行針對性的延續護理。對于輕度失能的老人,定期進行生命體征的測量,指導其改變不良的生活習慣、按時服藥、功能鍛煉、避免相關危險因素,防止跌倒、燙傷等意外事件的發生。對于中重度失能的臥床老人,做好皮膚護理、管道護理和心理護理等,以減少老年患者長期臥床導致的相關并發癥發生。社區護士通過電話回訪和上門回訪的方式對出院老年患者進行延續性護理,建立健康檔案,給予生活和心理指導,講解意外事件發生的防范措施,做好正確的管路和皮膚護理。
1.2.3 評價指標
1.2.3.1 并發癥和意外事件的發生率由1名課題組護士對照患者的臨床診療記錄及實驗室檢查結果,統計腦卒中后失能老年患者1年內并發癥及意外事件的發生率。并發癥包括肺部感染、泌尿系感染、深靜脈血栓等;意外事件包括跌倒、墜床、壓力性損傷、誤吸等。
1.2.3.2 基層醫療衛生機構慢性病規范管理率由主體醫院3名護理部主任、10名駐點護士及醫聯體成員單位的4名護士長共同組成質控小組。10名駐點護士在護理部主任的指導下,向醫聯體成員單位護士長灌輸各種質量檢查的標準,指導基層醫療衛生機構護士長每天對腦卒中慢性疾病的規范管理進行質控。質控內容主要包括4個方面:查看患者健康檔案的建立是否完善,查看護理記錄是否根據患者的失能程度給予分級護理,隨訪次數及隨訪表格記錄是否達標,隨訪后記錄的問題是否及時予以解決,以上情況出現1項未達標即為不合格。慢性病規范管理合格率=合格例數/被質控總例數×100%。
1.2.3.3 患者社區醫療衛生機構首診意愿采用自制的社區醫療衛生機構首診意愿問卷進行調查,由患者根據實際情況按照是、否進行填寫,重度失能患者可由家屬代為填寫。共發放調查問卷共160份,回收有效問卷160份,有效回收率為100%。
1.2.3.4 患者生活自理能力采用Barthel指數[11]對患者日常生活能力進行評估,主要包括進食、洗澡、修飾、穿衣、如廁等10個項目,總分為0~100分。得分越高其日常生活能力越強,100分代表能力完好,59~99分表示輕度功能障礙,41~60分表示中度功能障礙,<40分表示重度功能障礙。
1.2.3.5 三級醫院再住院率在患者出院1年內,癥狀得不到有效控制的情況下需要轉到三級主體醫院繼續治療。由1名神經內科課題組護士在患者出院后1年時,通過電話隨訪的方式統計兩組老年患者三級醫院再住院的次數。
1.2.4 統計學方法采用SPSS 21.0軟件進行統計分析,計量資料以均數±標準差描述,計數資料以頻數、構成比描述,組間比較計量資料符合正態分布的采用t檢驗,計數資料采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組腦卒中后失能老年患者并發癥和意外事件發生率的比較 見表1、2。

表1 兩組腦卒中后失能老年患者并發癥的比較 [n(%)]
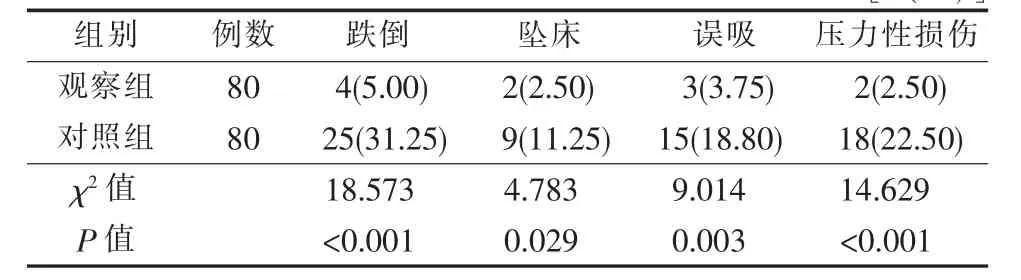
3(3.75) 2(2.50)15(18.80) 18(22.50)χ2值 18.573 4.783 9.014 14.629 P值 <0.001 0.029 0.003 <0.001誤吸 壓力性損傷
2.2 兩組慢性病規范管理率、患者社區首診意愿、三級醫院再住院情況的比較 見表3。
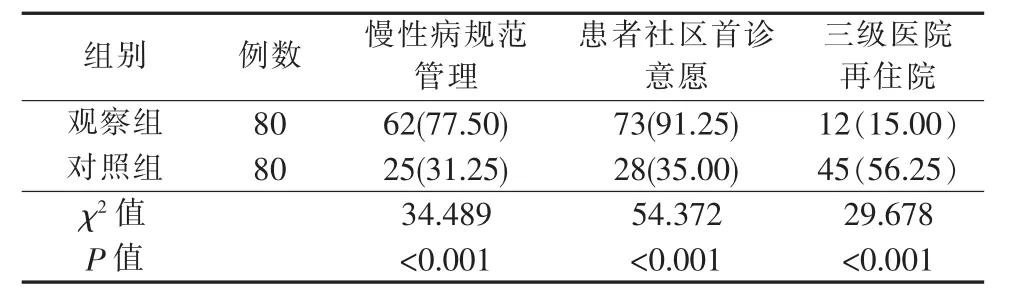
表3 兩組慢性病規范管理率、患者社區首診意愿、三級醫院再住院情況的比較 [n(%)]
2.3 醫護聯合病房實施前后兩組腦卒中后失能老年患者日常生活能力評分的比較 見表4。
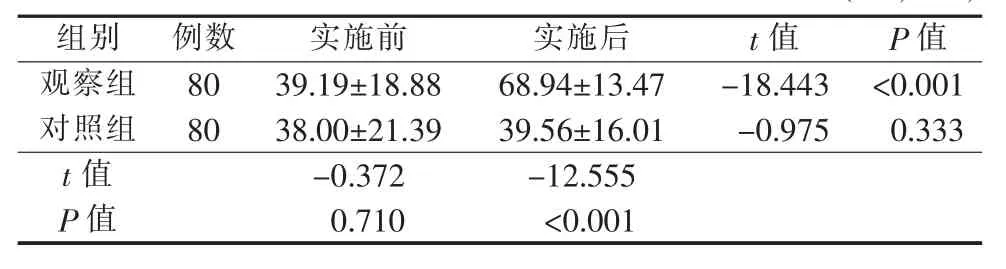
表4 醫護聯合病房實施前后兩組腦卒中后失能老年患者日常生活能力評分的比較 (分,x±s)
3 討論
3.1 醫聯體模式下醫護聯合病房的運作能夠減少腦卒中后失能老年患者不良事件的發生就目前腦卒中失能老年患者社區管理現狀而言,社區的醫療水平、護理服務能力難以滿足腦卒中失能老年患者的需求,尤其對并發癥和意外事件的高危人群缺乏針對性的管理。為促進基本醫療服務的可及性和公平原則,我國自2009年提出了構建醫療聯合體,實現“小病在社區、大病在醫院、康復回社區”的分級醫療服務體系[12]。截至2016年底,全國包括我市共有205個地級以上城市開展了醫聯體試點工作[13]。本研究通過醫聯體模式下建立醫護聯合病房,使腦卒中后失能老年患者的肺部感染、泌尿系感染、深靜脈血栓等并發癥以及跌倒、墜床、誤吸、壓力性損傷等不良事件的發生率均得以下降(P<0.05),與相關研究[14-15]的結果一致。三級醫院以醫聯體為載體,加強與基層醫療衛生機構之間的分工合作,帶動基層醫療衛生機構的醫療護理資源同質化,做好基層醫療衛生機構的業務指導及專科培訓,保證護理服務的連續性,提高了社區護理服務能力,規范了慢性病管理,減少了患者不良事件的發生,改變醫療資源的“倒三角”狀態,使患者首診更傾向于基層醫療衛生機構。
3.2 醫聯體模式下醫護聯合病房的運作能夠增強患者社區首診意愿并減少患者三級醫院再住院率基層醫療衛生機構醫療水平和護理技術相對落后,基層簽約家庭醫生幾乎都是全科醫師,導致患者首診趨向于三級醫院。本研究通過醫聯體模式下建立醫護聯合病房,使醫療和護理資源相對集中,患者可以在社區醫療衛生機構同樣享受三級醫院的醫療和護理,使患者對社區醫療衛生機構首診意愿增強、三級醫院再住院率得以降低(P<0.05)。目前,蘇北人民醫院組建了全市包括腦卒中等9大專科聯盟,通過醫聯體平臺開啟雙向轉診的急救綠色通道,用最短的時間使腦卒中患者得到救治。因此,運用醫聯體為載體建立醫護聯合病房,加強了各醫院之間的合作,實現“雙向轉診、基層首診、急慢分治、上下聯動”[16],更加完善分級診療制度,將醫療護理資源合理配置,使腦卒中后失能老年患者接受更優質的延續性護理。
3.3 醫聯體模式下的醫護聯合病房能夠提高患者日常生活能力由表4結果可見,在醫聯體模式下建立醫護聯合病房為患者實施延續性護理,能有效增強患者康復鍛煉的意識,提高其日常生活能力(P<0.05)。李善玲等[17]研究發現,延續護理能夠督促患者形成良好的生活習慣,使患者堅持康復鍛煉、按時服藥、按時復診、合理飲食,從而有利于疾病的康復。本研究通過建立醫護聯合病房,可對出院患者進行有效、持續的監督,督促患者在出院后也能規范治療并養成良好的生活方式,積極主動進行功能鍛煉,從而提升患者康復鍛煉的依從性;同時強化了社區護士延續護理的理念,提高其專業護理技術,對腦卒中后失能老年患者采取針對性的延續性護理,從而提高了患者的日常生活能力。
4 小結
醫聯體模式下通過建立醫護聯合病房實施腦卒中后失能老年患者的延續性護理,降低了患者并發癥和意外事件的發生率,提高了患者基層醫療衛生機構的首診意愿,促進了社區護士慢性病規范管理,并降低了患者三級醫院的再住院率,使醫療護理資源得以合理配置,有利于腦卒中后失能老年患者延續護理的有效實施。今后研究將進一步將醫護聯合病房輻射到其他慢性疾病,并關注基層醫療衛生機構護理人員的核心能力提升,以更好地提高基層醫療衛生機構的護理服務能力。

