2019冠狀病毒病合并肺結核1例
曹汴川, 衛茂華, 吳 剛, 肖 葵, 李 芹, 路 偉, 黃永茂, 黃富禮
自2019年12月以來,武漢市陸續發現了多例不明原因肺炎患者[1-2]。研究發現,此不明原因肺炎是由一種新型冠狀病毒感染引起,世界衛生組織將此新型冠狀病毒感染命名為“coronavirus disease 2019”(COVID-19)。本文報道1例肺結核合并新型冠狀病毒感染患者的診治過程,旨在深入認識和理解該疾病。
1 臨床資料
患者女,47歲。因“咽拭子檢測新型冠狀病毒核酸陽性1 d”于2020年2月7日至西南醫科大學附屬瀘州市傳染病醫院就診。患者長期在武漢市生活,1個月前,患者自武漢市自駕車返回家鄉。3 d前,患者至當地醫院就診,考慮診斷為“左上肺空洞型肺結核”,予以“乙胺吡嗪利福異煙片(Ⅱ)”口服抗結核治療。因患者與其嫂嫂(在患者入院6 d前確診COVID-19)有密切接觸史,遂在當地定點醫療機構予以隔離觀察治療。1 d前,咽拭子檢測發現新型冠狀病毒核酸陽性。患者自發病以來,精神一般,食欲稍差,睡眠一般,大小便正常,體重無明顯變化。患者自訴半年前有咯血病史,當時胸部CT提示肺部感染,但未抗結核治療。自訴有“哮喘”病史,否認吸煙、飲酒史。
入院查體:體溫37.2 ℃,脈搏79次/min,呼吸22次/min,血壓155/91 mmHg,神志清晰,精神尚可,全身淺表淋巴結未捫及,咽部未見充血,扁桃體未見腫大,雙側胸部叩診呈清音,雙肺呼吸音粗,雙肺未聞及干、濕性啰音,語音傳導未見異常,心臟、腹部及神經系統查體未見異常。患者入院后予以完善相關輔助檢查:外周血白細胞數9.09×109/L,中性粒細胞數6.77×109/L、淋巴細胞數1.58×109/L,C反應蛋白正常,降鈣素原正常,生化和凝血檢驗未見異常。CT提示:① 雙肺下葉肺外周(胸膜下區)感染性病變,考慮COVID-19可能性大;②左肺上葉尖后段及下葉背段繼發型肺結核,病灶空洞、滲出、纖維化和鈣化并存;③胸椎骨質增生(圖1)。入院第7天,患者糞便檢測新型冠狀病毒核酸陽性。
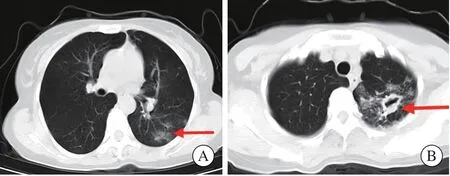
圖1 CT影像表現Figure 1 CT images
依據新型冠狀病毒肺炎診療方案(試行第五版 修正版),患者與COVID-19確診患者有密切接觸的流行病學史,結合外周血白細胞總數正常、影像學提示新型冠狀病毒肺炎和咽拭子及糞便新型冠狀病毒核酸檢測陽性等結果,可確診為COVID-19,普通型。患者入院后予以接觸隔離和飛沫隔離,予以洛匹那韋/利托那韋片(克力芝)400/100 mg,2次/d口服抗病毒,予以中藥麻杏石甘湯合小柴胡湯合五苓散加減治療。入院第2天,患者出現頻繁嘔吐,約6次/d,伴頭暈、乏力、劍突下脹滿不適,考慮上述反應可能與藥物相關,加以患者服用抗結核藥物中利福平與洛匹那韋/利托那韋有拮抗作用,故換用鹽酸阿比多爾 0.2 g,2次/d口服抗病毒。患者已開始抗肺結核治療,故繼續予以異煙肼0.3 g、利福平0.45 g、鹽酸乙胺丁醇 0.75 g和鹽酸莫西沙星0.4 g,1次/d口服。入院第4天,患者出現肝功能損害(ALT 90 U/L、AST131.5 U/L),遂停用抗結核藥物,并予以多烯磷脂酰膽堿465 mg、還原型谷胱甘肽1.2 g,1次/d靜脈輸液護肝治療。目前患者仍在治療中,未訴不適,病情穩定。擬繼續治療滿14 d后復查咽拭子和糞便中新型冠狀病毒核酸,待2次結果陰性后可出 院。
2 討論
新型冠狀病毒主要通過呼吸道飛沫和接觸傳播,人群普遍易感。有研究發現,該病毒更易感染有合并癥的老年男性[1]。病毒感染人體后,經過1~14 d(多為3~7 d)的潛伏期,即可引起相應臨床癥狀。COVID-19主要以發熱、乏力和干咳為主。輕型患者可僅表現為低熱、乏力而沒有肺炎的表現;重癥患者可出現呼吸困難、低氧血癥,甚至快速進展為成人呼吸窘迫綜合征(ARDS)、膿毒癥休克、難以糾正的代謝性酸中毒和出凝血功能障礙[3]。
疾病早期,患者血常規檢查可出現白細胞總數正常或降低,淋巴細胞數減少。多數患者C反應蛋白升高,而降鈣素原正常。COVID-19的影像學主要表現為雙肺多發磨玻璃密度影,以雙肺胸膜下分布為主,可伴空氣支氣管征、小葉間隔增厚和胸膜增厚,極少數或少數伴胸腔積液或淋巴結腫大[4]。但上述實驗室和影像學結果均沒有特異性,特別是在合并其他疾病時,可能對COVID-19的診斷造成干擾。因而,針對患者進行新型冠狀病毒核酸檢測顯得尤為重要[5]。
目前,針對該病的治療,首先需要隔離,維持患者氧供,維持水、電解質平衡及內環境穩定。可試用洛匹那韋/利托那韋、阿比多爾等抗新型冠狀病毒藥物治療[6],也有報道使用更昔洛韋和奧司他韋等抗病毒藥物[1]。目前,一些藥物正處于積極研發、驗證階段[7-8]。
針對本例病例,患者具備相應流行病學史,且患者影像學符合COVID-19的表現,同時影像學提示合并肺結核的可能。患者影像學表現提示結核病灶與COVID-19病灶在同一側,臨床上容易被結核病灶掩蓋,但COVID-19病灶在下肺外側帶,所以臨床上要注意區分。雖然患者COVID-19合并肺結核,但其呼吸道癥狀仍不典型,也沒有出現明顯的呼吸困難、發熱等,入院后病情一直較平穩。但該患者最為重要的是咽拭子和糞便檢出新型冠狀病毒核酸。有報道發現,痰標本的病毒含量高于咽拭子標本[9]。因此,正確、多次采集咽拭子聯合痰液、糞便行新型冠狀病毒核酸檢測可進一步提高核酸檢測陽性率[10]。
綜上,COVID-19合并肺結核時,應密切結合流行病學史、臨床表現、實驗室檢查和影像學檢查結果進行綜合判斷,最大限度地發現COVID-19患者,進而采取必要的隔離和治療措施。

