經皮經肝膽囊穿刺引流術后不同時機腹腔鏡膽囊切除術治療老年急性膽囊炎臨床對比研究
崔朝封 典魏娜 代軍義 王猛 高海峰
1)河南平頂山市第五人民醫院普外科 平頂山 467000 2)河南省醫藥衛生學校 平頂山 467000
急性膽囊炎(AcuteCholecystitis,AC)是普外科臨床常見的急腹癥之一,隨著社會老齡化進程的加快,老年AC的發病率呈逐年上升趨勢[1]。雖然腹腔鏡膽囊切除術(LaparoscopicCholecystectomy,LC)是治療老年AC的首選療法,但對于并存多系統內科疾病的老年患者,急診實施LC的麻醉和手術風險較大[2]。經皮經肝膽囊穿刺引流術(percutaneoustranshepaticgallbladderDrainag,PTGBD)能快速引流出感染的膽汁、降低膽囊壓力、改善患者對LC的耐受力,從而使AC患者平穩度過風險期后擇期再行LC[3]。目前臨床對AC患者在行PTGBD后實施LC已達成共識,但對PTGBD后實施LC的時機尚存在爭議[4]。基于此,我們開展了此項小樣本前瞻性研究,以初步探討PTGBD后不同時機LC治療老年AC的臨床效果。
1 資料與方法
1.1一般資料本研究經院倫理委員會審批。納入2018-11—2019-12間于我科行PTGBD后實施LC治療的老年AC患者。納入標準:(1)病史以及臨床癥狀和體征均符合AC的診斷標準[5],患者均簽署知情同意書。(2)超聲及CT檢查結果提示膽囊壁水腫、增厚。(3)體溫>37.5 ℃,白細胞計數>18×109/L。排除標準:(1) 上腹部手術史。(2) 合并肝內外膽管結石、膽管炎、膽源性胰腺炎。(3)重要臟器嚴重功能不全,無法耐受麻醉及手術。
1.2方法入院后經常規準備,控制并存內科系統疾病。首先實施PTGBD治療。根據PTGBD后的LC手術時機分為1~2周行LC組(早期組)和8~12周行LC組(延期組)。
1.2.1PTGBD取仰臥位,稍向右側傾斜。超聲引導下18G穿刺針經皮經肝行膽囊穿刺。成功后穿刺點皮膚做0.2cm切口。超聲引導下于膽囊腔內置入7~10Fr豬尾導管。膽汁進行細菌培養及藥敏實驗。連接引流管,保持引流通暢。監測患者生命體征。給予抗感染、營養支持、控制并存疾病,以及對癥處理等。
1.2.2LC及手術時機 早期組于PTGBD后1~2周行LC,延期組8~12周行LC組。LC由同一組醫生實施,手術程序和質量控制均參照有關文獻實施[6]。
1.3觀察指標手術時間、術中出血量、中轉開腹率,以及術后相關并發癥發生率和住院時間。
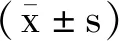
2 結果
2.1基線資料本研究共納入68例患者,2組患者的一般資料差異無統計學意義(P>0.05),見表1。

表1 2組患者的基線資料比較
2.2手術時間等指標延期組手術時間、術中出血量和術后住院時間均短(小)于早期組,差異有統計學意義(P<0.05)。見表2。
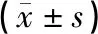
表2 2組手術時間等指標比較
2.3中轉開腹率延期組中轉開腹率為5.88%(2/34),小于早期組的8.82%(3/34),但差異無統計學意義(χ2=0.216,P=0.642)。
2.4并發癥延期組并發癥發生率低于早期組,差異有統計學意義(P<0.05),均經對癥處理后痊愈。見表3。

表3 2組并發癥比較[n(%)]
3 討論
AC大多因膽囊結石堵塞膽囊管引發的膽汁滯留以及致病菌經膽道、血液循環或淋巴途徑進入膽囊所致,稱為急性結石性膽囊炎。若膽囊管持續梗阻致使膽囊內壓力持續升高,可引發膽囊壁缺血壞死、穿孔而危及患者的生命安全。急性非結石性膽囊炎的致病因素主要是膽汁瘀滯和缺血,其發生率雖僅占AC的5%,但約70%的患者是伴有動脈粥樣硬化的老年患者,故病情發展更為迅速,更易發生膽囊壞疽、穿孔。因此,對AC患者原則上應予以手術治療。急性期手術應力求安全、簡單、有效,尤其是老年體弱、并存多種內科疾病的患者,更應慎重選擇手術方法[7]。LC目前已成為治療膽囊炎的首選術式。隨著LC的普及開展,其適應證范圍已相對擴大,但對于AC患者,尤其是困難LC的患者,仍有一定的出血、膽汁漏,以及膽管損傷發生率[8]。因此,對于老年AC患者和急性重癥AC患者,在B超引導下先行PTGBD快速減壓、充分引流,在患者全身和局部情況改善后實施LC,臨床已達成共識。但對PTGBD后實施LC的時機仍有不同意見[9]。
我們前瞻性納入近年來于我科行PTGBD 后實施LC治療的老年AC患者,早期組于PTGBD后 1~2周行LC,延期組于PTGBD后8~12周行LC。經分析比較,結果顯示,2組中轉開腹率差異無統計學意義。但延期組的手術時間、術中出血量,以及術后并發癥發生率和住院時間等指標,均顯著優于早期組,差異均有統計學意義,與有關研究的結果基本一致[10-11]。其主要原因為:(1)經8~12周充分引流膽汁和抗感染治療,可有效改善膽囊壁的充血、水腫程度,減輕膽囊與周圍組織和臟器的粘連,有利于Calot三角的解剖和降低手術操作的難度。(2)經8~12周的內科治療、營養支持和對癥處理,可有效控制并存的內科多系統疾病,改善全身狀況,提升患者對手術的耐受力。(3)在AC患者平穩度過LC較大風險期后擇期實施LC,較為安全,更符合老年AC患者的治療原則[7]。
在臨床實踐中我們亦體會到:(1)對于病程及急性膽囊炎發病時間較短,以及超聲顯示膽囊形態、大小基本正常,全身情況較好的患者,早期實施LC的手術及術后恢復效果與延期施術的差異無統計學意義。(2)延期手術患者需長期帶管,不但引起膽汁丟失影響患者消化功能及營養吸收,而且給患者帶來不適和存在脫管等潛在風險。故應依據患者的病史、臨床表現、身體條件,以及影像學檢查結果,綜合分析,權衡利弊,個體化予以選擇。
綜上所述,對老年AC患者,于PTGBD后8~12周行LC的效果均優于PTGBD后1~2周行LC的患者。但應依據患者的病情及影像學檢查結果,綜合分析,權衡利弊,個體化予以選擇。為此今后將繼續開展大樣本量、前瞻性隨機對照研究,為臨床提供更為可靠的循證醫學證據。

