不同動脈造影分型嬰幼兒肝血管瘤栓塞介入治療的臨床效果
狄 奇,陳志平,時勝利,張 靖,胡 靖,劉 景(.鄭州大學附屬兒童醫院
(河南省兒童醫院)放射科,鄭州 450018;2.廣州市婦女兒童醫療中心介入血管瘤科,廣州510623)
肝臟血管瘤是常見的肝臟良性實體腫瘤,大多屬于海綿狀血管瘤,女性發病率高于男性,成人發病率為0.4%~7.3%,顯著高于嬰幼兒[1]。約80%的嬰幼兒肝臟血管瘤在出生后3個月內確診[2],其中約10%的患兒伴有腹痛、惡心、嘔吐、消化不良、肝脾腫大等臨床癥狀,少數還伴隨有黃疸、腹水等嚴重并發癥,需要采取積極的臨床干預措施,防止瘤體破裂以免危及患兒生命[3]。隨著介入微創技術的不斷發展,對于藥物治療無效或不耐受手術切除的患兒,則以肝動脈栓塞介入治療為主。臨床有研究[4]指出,介入治療的療效及并發癥發生情況受肝血管瘤血流動力學的影響,有研究[5]發現,選擇性肝動脈栓塞治療高流量和中等流量肝海綿狀血管瘤的療效明顯優于低流量病灶。鑒于此,筆者采用對比研究的方法探討不同動脈造影分型嬰幼兒肝血管瘤栓塞介入治療的臨床效果,報告如下。
1 資料與方法
1.1 一般資料
回顧性分析鄭州大學附屬兒童醫院2016年1月至2019年5月收治的行肝動脈栓塞介入治療的46例肝血管瘤患兒的臨床資料。按照動脈造影分型不同[6]分為2組:富血供組30例,男14例、女16例,年齡3~36個月、平均(18.33±10.21)個月,病變部位:肝左葉6例、肝右葉14例、全肝10例。乏血供組16例,男7例、女9例,年齡6~36個月、平均(21.55±9.97)個月,病變部位:肝左葉5例、肝右葉7例、全肝4例。2組患兒的性別、年齡等一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經本院醫學倫理委員會審批批準,所有患兒家屬自愿參與本研究并簽署知情同意書。
1.2 入選及排除標準
入選標準:1)經臨床和影像學資料確診為肝血管瘤[7];2)瘤體具有明顯的迅速生長特征;3)血管瘤壓迫周圍器官或肝內膽管、血管;4)年齡≤6歲。排除標準:1)不能耐受全身麻醉者;2)合并有重要臟器功能受損、甲狀腺機能亢進等疾病者;3)對平陽霉素類藥物過敏者;4)有明顯穿刺禁忌證者。
1.3 動脈造影分型方法及標準
1)動脈造影分型方法:采用數字減影血管造影(DSA)法,運用數字平板血管造影機(荷蘭Philip FD20 DSA)連續采集患兒肝動脈期和肝實質期的圖像;對患兒行股動脈Seldinger技術穿刺,將導管置于肝固有動脈,用美國Mark 5 Plus高壓注射器以3~5 mL·s-1流率注射對比劑碘海醇折射液(揚子江藥業集團有限公司)共15~20 mL;對動脈造影不能顯示圖像的異常血竇者,加做直接或間接門靜脈造影。2)動脈造影分型標準:根據肝動脈血管瘤的動脈造影圖像,采用曾慶樂等[8]提出的經肝動脈插管造影分型標準將本研究中肝血管瘤分為富血供型和乏血供型兩類;富血供型:供血動脈輕-中度增粗,動脈期可見明顯異常血竇顯影,實質期顯影的血竇充盈瘤體大部分區域;乏血供型:供血動脈無增粗,動脈期可見少許異常血竇顯影,實質期血竇充盈瘤體小部分區域。
1.4 觀察指標及評價標準
觀察2組血管瘤最大直徑、臨床療效及術后并發癥情況。1)血管瘤最大直徑:分別于術前、術后3個月和術后6個月測量血管瘤最大直徑。2)臨床療效:分別于術后3、6個月應用影像學檢查評估臨床治療效果,分為顯效、有效和無效3個等級。患兒臨床癥狀消失,瘤體最大直徑縮小>75%為顯效;患兒臨床癥狀基本消失,瘤體最大直徑縮小>50%為有效;各種癥狀體征均未消失,瘤體最大直徑無明顯變化甚至增大為無效。總有效率=(顯效+有效)例數/總病例數×100%。3)術后并發癥:統計患兒術后并發癥發生情況,其中疼痛、惡心、嘔吐、發熱等視為一般并發癥,肝功能嚴重異常、肝膿腫、膽道損傷等視為嚴重并發癥。
1.5 統計學方法

2 結果
2.1 2組手術前后瘤體最大直徑變化情況比較
組內比較,術后3個月和術后6個月,2組瘤體最大直徑均顯著小于術前,差異有統計學意義(P<0.05)。組間比較,術前及術后3個月2組瘤體差異無統計學意義(P>0.05);術后6個月,富血供組瘤體最大直徑顯著小于乏血供組,差異有統計學意義(P<0.05)。見表1。

表1 2組手術前后瘤體最大直徑變化情況比較
*P<0.05與同組手術前比較。
2.2 2組術后療效比較
與乏血供組比較,富血供組術后3個月及術后6個月的總有效率顯著升高,差異有統計學意義(均P<0.05)。見表2。

表2 2組術后療效比較 例
2.3 2組術后并發癥發生情況比較
治療后富血供組的一般并發癥發生率顯著高于乏血供組,差異有統計學意義(P<0.001);2組嚴重并發癥發生率比較,差異無統計學意義(P>0.05);治療后富血供組的并發癥總發生率顯著高于乏血供組,差異有統計學意義(P<0.001)。見表3。
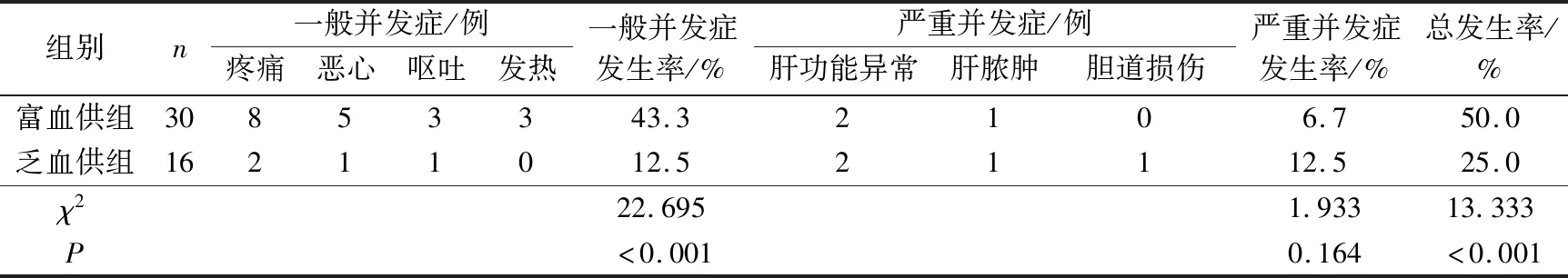
表3 2組術后并發癥發生情況比較
3 討論
嬰幼兒肝臟血管瘤主要分為血管內皮瘤和海綿狀血管瘤。肝血管瘤的臨床表現缺乏一定的特異性,較小的血管瘤多無臨床癥狀,大于4 cm的肝血管瘤多伴有腹脹腹痛、惡心干嘔、肝脾腫大等表現[9]。目前關于肝血管瘤患兒的治療方案仍存在一定的爭議。隨著介入微創技術的不斷發展,經肝動脈注入平陽霉素等藥物栓塞治療已成為目前臨床上藥物治療無效或不耐受手術的肝血管瘤患者的主要治療方式,平陽霉素與碘化油混合后有效延長了其對血管床的硬化作用時間,破壞內皮細胞,形成瘤腔內血栓,破壞瘤體血供以抑制血管瘤生長[10]。
有研究[11]發現,成人經肝動脈栓塞介入治療的療效與肝血管瘤動脈造影的表現及分型密切相關。動脈造影分型對于指導肝血管瘤的臨床治療具有一定的意義。但有關于嬰幼兒肝血管瘤的動脈造影分型與介入治療療效及安全性的相關研究尚無確切證據。賈科峰等[12]研究發現乏血供型肝血管瘤患者單純采用介入治療的療效欠佳;且不同血供特點的成人肝血管瘤經肝動脈栓塞介入治療的療效具有顯著差異[13]。本研究結果發現術后6個月,與乏血供型患兒比較,富血供型患兒的血管瘤直徑明顯縮小,治療總有效率明顯升高,差異均有統計學意義。這可能是因為富血供型血管瘤一般是肝動脈供血,血供豐富,進入瘤體的藥物明顯高于乏血供型,從而使其療效更為明顯。肝動脈栓塞術后有一定概率出現發熱、疼痛、惡心、嘔吐等不良反應,甚至造成一些嚴重的并發癥,如肝膿腫、膽道損傷等[14-15]。本研究發現2組患兒出現了不同程度的術后并發癥,且富血供型患兒的一般并發癥發生率明顯高于乏血供型,這可能是因為富血供型血管瘤中吸收藥物劑量較高引起的。但也有研究提出,與富血供型相比,乏血供型肝血管瘤血供較少,“虹吸”作用弱,容易造成血管誤栓,更容易引起膽道損傷等嚴重并發癥[16]。本研究中乏血供型肝血管瘤嚴重并發癥的發生率與富血供型組無顯著差異,可能跟本研究樣本量較小有關。該結果對于臨床醫師選擇肝血管瘤的治療方式仍具有一定的提示意義。
綜上所述,經肝動脈栓塞治療不同動脈造影分型的嬰幼兒肝血管瘤,其療效存在一定程度的差異,臨床上對需要進行介入治療的肝血管瘤患兒,應以安全、有效為原則,權衡介入治療的必要性和安全性,選擇患兒獲益最大的治療方式。

