輸液加溫儀聯合充氣保溫毯對全身麻醉下老年髖關節置換術患者的應用效果
劉璐璐,劉珊珊
(焦作市第二人民醫院 a.麻醉手術部;b.血液凈化中心,河南 焦作 454000)
髖關節置換術為骨科主要術式之一,術中低體溫作為手術常見并發癥,對患者造成不良影響。研究指出,老年患者免疫力低下,髖關節置換術中極易發生低體溫,增加手術風險,影響其術后恢復[1]。采取合適保溫措施和預防低體溫發生是目前手術室護理工作的重點。充氣保溫毯為新型保溫設備,可更好地維持患者術中體溫;輸液加溫儀通過對術中輸液、輸血進行預熱處理,減弱輸液刺激性,避免患者發生體溫變化。本研究選取2018年1月至2019年7月在焦作市第二人民醫院行全身麻醉下老年髖關節置換術的80例患者,觀察輸液加溫儀聯合充氣保溫毯對患者的應用效果。
1 資料與方法
1.1 一般資料選取2018年1月至2019年7月焦作市第二人民醫院收治的80例全身麻醉下老年髖關節置換術患者,按照建檔時間分為觀察組與對照組,各40例。對照組女14例,男26例,年齡62~81歲,平均(71.96±3.27)歲;手術時間76~97 min,平均(86.79±4.25)min;美國麻醉醫師協會評估分級為Ⅱ級24例,Ⅲ級16例。觀察組女15例,男25例,年齡60~82歲,平均(73.13±3.35)歲;手術時間74~98 min,平均(88.21±4.40)min;美國麻醉醫師協會評估分級為Ⅱ級23例,Ⅲ級17例。兩組性別、年齡、手術時間、美國麻醉醫師協會評估分級比較,差異無統計學意義(均P>0.05),具有可比性。本研究經焦作市第二人民醫院倫理委員會審核通過。
1.2 選取標準(1)納入標準:①符合單側髖關節置換術適應證;②年齡≥60歲;③術前無發熱、感染等情況;④神志清楚、無交流障礙;⑤無精神疾病家族史;⑥簽署知情同意書。(2)排除標準:①伴有心腦血管疾病;②合并嚴重高血壓、糖尿病等全身性疾病;③伴有心、肝、腎等器官器質性疾病;④術前體溫異常;⑤精神行為異常。
1.3 麻醉方法兩組均接受單側髖關節置換術治療,術前8 h禁食禁飲,給予全身麻醉,術中常規檢測心率、血壓、體溫等指標。
1.3.1對照組 接受常規保溫措施。保持手術室內溫度(20~25 ℃)、濕度(60%~65%)恒定;使用無菌太空被覆蓋部分肢體,減少不必要的身體暴露,避免體溫散失。
1.3.2觀察組 在對照組基礎上加用輸液加溫儀聯合充氣保溫毯保溫。(1)使用輸液加溫儀提前加溫需要輸入的液體,設定溫度為39 ℃。(2)使用充氣式保溫毯覆蓋患者臍以上軀體部及兩上肢,設置溫度36~40 ℃,麻醉前開始升溫并維持溫度,手術結束后停止升溫。手術期間若患者體溫超過37 ℃,立即調整加溫方式降低體溫,如打開太空被一角,調低輸液加溫儀設定溫度等。
1.4 觀察指標(1)麻醉開始時(T0)、手術開始時(T1)、手術開始后20 min(T2)、手術開始后40 min(T3)、手術結束時(T4)患者體溫。(2)術前及術后12、24 h免疫功能(CD4+、CD8+、CD4+/CD8+)。檢測方法:空腹取靜脈血4 mL,采用流式細胞儀檢測CD4+、CD8+、CD4+/CD8+水平,儀器購自美國BD公司,嚴格按照儀器說明書執行。(3)術中低體溫(體溫<35 ℃)發生率。(4)術后不良反應發生率,如寒戰、躁動。(5)術后蘇醒時間和住院時間。

2 結果
2.1 術中不同時間點體溫變化觀察組T0、T1體溫與對照組比較,差異無統計學意義(P>0.05);觀察組T2、T3、T4體溫高于對照組,且波動幅度小于對照組,差異有統計學意義(P<0.05)。見表1。
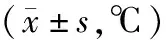
表1 兩組術中不同時間點體溫變化比較
2.2 免疫功能術前,兩組CD4+、CD8+、CD4+/CD8+比較,差異無統計學意義(P>0.05);術后,觀察組12、24 h CD4+、CD4+/CD8+高于對照組,CD8+低于對照組,差異有統計學意義(P<0.05)。見表2。

表2 兩組術前及術后12、24 h免疫功能比較
2.3 不良反應觀察組術中低體溫2例,術后寒戰1例,躁動1例;對照組術中低體溫8例,術后寒戰5例,躁動4例。觀察組術中低體溫發生率為5.00%(2/40),術后寒戰、躁動發生率為5.00%(2/40),分別低于對照組[20.00%(8/40)、22.50%(9/40)],差異有統計學意義(χ2=4.114、5.165,P=0.023<0.05)。
2.4 術后恢復情況觀察組術后蘇醒時間為(16.37±2.95)min,住院時間為(12.05±2.46)d,短于對照組[(20.33±3.28)min、(15.54±2.80)d],差異有統計學意義(t=5.677、5.922,P<0.05)。
3 討論
研究顯示,老年髖關節置換術患者器官儲備功能較低,體溫調節能力較弱,圍手術期極易發生低體溫、寒戰等不良反應,影響術后恢復[2]。術中低體溫除了與自身、麻醉因素有關外,還與手術期間保暖措施不足、環境溫度過低等有關。強化術中溫度護理,維持患者術中體溫,對降低術中低體溫發生率有重要作用。
張瑛等[3]研究顯示,術中低體溫影響患者神經、循環系統,延緩其術后恢復,輸液時可采用加溫裝置,避免低體溫發生。朱素潔等[4]將輸液加溫儀、充氣保溫毯聯合應用于小兒手術患者,發現患兒低體溫發生率明顯降低。本研究結果顯示,觀察組T2、T3、T4體溫高于對照組,且波動幅度小于對照組(P<0.05)。可見輸液加溫儀聯合充氣保溫毯可有效控制全身麻醉下老年髖關節置換術患者術中體溫。分析機制在于:充氣保溫毯不僅能提高全身麻醉下老年髖關節置換術患者體表溫度,還能防止熱量向環境散失;輸液加溫儀通過循環熱水加熱液體,有助于加快輸液速度,保證輸液通暢,預防低體溫發生[5]。研究指出,手術創傷應激可減弱機體免疫防御功能,進而激活免疫抑制,影響手術成功率[6-7]。本研究顯示,觀察組術后12、24 h CD4+、CD4+/CD8+高于對照組,CD8+低于對照組(P<0.05)。這說明輸液加溫儀聯合充氣保溫毯對全身麻醉下老年髖關節置換術患者免疫功能影響較小,分析可能與兩者聯合可保障機體術中正常體溫,抑制體內各種酶活性存在一定相關性。許晨涵[8]研究發現,輸液加溫儀結合充氣保溫毯干預應用于老年患者,能保證術中溫度,且術后低體溫發生率較低。本研究結果顯示,觀察組術中低體溫發生率、術后寒戰躁動發生率低于對照組(P<0.05),表明輸液加溫儀聯合充氣保溫毯可降低圍手術期低體溫、寒戰、躁動發生率。本研究結果還顯示,觀察組術后蘇醒時間、住院時間短于對照組(P<0.05),表明輸液加溫儀聯合充氣保溫毯有助于促進患者術后恢復。
綜上所述,輸液加溫儀聯合充氣保溫毯應用于全身麻醉下老年髖關節置換術患者,可減小術中體溫波動幅度,降低術中低體溫、術后寒戰躁動發生率,促進患者術后恢復。

