腹腔鏡輔助經肛全直腸系膜切除術對低位直腸癌患者的應用效果
夏橋波
(潢川縣人民醫院 普外科,河南 信陽 465150)
全腸系膜切除術是低位直腸癌以往常用的治療手段,但臨床證實,該術式不僅會增加復發風險,還會使患者排便功能受到影響,尤其對肥胖、腫瘤體積較大和中低位直腸癌患者而言,存在局限性[1]。隨著腹腔鏡技術的不斷完善,腹腔鏡在各類疾病手術中被廣泛運用,腹腔鏡輔助經肛全直腸系膜切除術(transanal total mesorectal excision,TaTME)用于直腸癌治療中,取得了較好的療效,能夠降低復發風險,解決因肥胖、腫瘤體積較大等增加手術難度的情況。本研究旨在探討TaTME術對低位直腸癌患者的應用效果,以期為低位直腸癌手術方案的選題提供參考。
1 資料與方法
1.1 一般資料本研究經潢川縣人民醫院醫學倫理委員會審查批準。回顧性分析2015年3月至2017年2月在潢川縣人民醫院接受手術治療的83例低位直腸癌患者的臨床資料,將接受腹腔鏡全腸系膜切除術治療的41例患者納入對照組,接受腹腔鏡輔助經肛全直腸系膜切除術治療的42例患者納入觀察組。觀察組中男27例,女15例,年齡51~69歲,平均(59.79±5.87)歲,腫瘤直徑為2~5 cm,平均(3.43±1.33)cm。對照組中男27例,女14例,年齡52~68歲,平均(59.63±5.92)歲,腫瘤直徑為2~5 cm,平均(3.47±1.29)cm。兩組一般資料比較,差異無統計學意義(P>0.05),有可比性。
1.2 入選標準(1)納入標準:①符合低位直腸癌的診斷標準[2];②病理證實為原發性直腸癌;③病變部位距離肛緣≤6 cm。(2)排除標準:①合并其他惡性腫瘤;②術前肛門功能較差;③無法隨訪;④精神障礙。
1.3 手術方法
1.3.1觀察組 接受TaTME術。全麻后,患者取截石位,建立CO2氣腹,腹壓保持在13 mmHg(1 mmHg=0.133 kPa),應用5孔法進行手術。利用超聲刀將乙狀結腸、直腸間系膜分離,并對腸系膜下緣動脈進行結扎,切斷后對淋巴結及周圍組織清掃;順骶前間隙分離直至過尾骨尖,離斷直腸側韌帶,分離直腸前壁;在距病灶組織下緣2 cm處將直腸切斷,停止氣腹,于下腹處做切口,將病灶切除并取出,于病灶上10 cm處離斷腸管;關閉輔助切口后,在腹腔鏡下將吻合器放入肛門,吻合乙狀結腸和直腸。若患者情況無法確保病灶下2 cm存在可靠切緣,則放棄保肛。術后常規引流。
1.3.2對照組 接受腹腔鏡全腸系膜切除術。手術開始前操作同觀察組。利用超聲刀將直腸前方至精囊腺尖部分離(女性至陰道直腸癌),將直腸側韌帶斷開,使周圍結締組織充分暴露;參考腫瘤與盆底之間的距離選擇是否保肛。若實施保肛手術,在病灶下2 cm處切斷腸管,同時于中下腹部做5 cm左右切口,于病灶上13 cm處切斷乙狀結腸,將標本取出。再次建立CO2氣腹,實施降結腸直腸吻合術,最后將吻合器取出,術后常規引流。
1.4 評價指標
1.4.1圍手術期指標 記錄兩組術中出血量、手術時間、胃腸道功能恢復時間及住院時間。
1.4.2排便功能 應用直腸癌低位前切除綜合征量表(low anterior resection syndrome,LARS)[3]對患者術后7 d及3個月排便功能進行評定,包括肛門控制力、便意、時間等方面。分值越高代表癥狀越重。
1.4.3并發癥 記錄術后吻合口瘺、切口感染、尿潴留等并發癥發生情況。
1.4.4預后 術后每6個月隨訪1次,隨訪3 a,截至2020年4月,記錄轉移、復發情況。

2 結果
2.1 圍手術期指標兩組手術時間對比,差異無統計學意義(P>0.05);觀察組術中出血量少于對照組,胃腸道功能恢復時間和住院時間短于對照組(P<0.05)。見表1。

表1 兩組各項圍手術期指標對比
2.2 LARS評分兩組術后3個月LARS評分均低于術后7 d(P<0.05)。觀察組術后7 d和術后3個月LARS評分均較對照組低(P<0.05)。見表2。
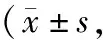
表2 兩組術后7 d和術后3個月LARS評分對比分)
2.3 并發癥觀察組并發癥總發生率低于對照組,差異有統計學意義(P<0.05)。見表3。

表3 兩組并發癥發生情況對比[n(%)]
2.4 轉移和復發隨訪3 a,兩組轉移率和復發率比較,差異無統計學意義(P>0.05)。見表4。

表4 兩組轉移和復發情況對比[n(%)]
3 討論
低位直腸癌占直腸癌的50%以上,治療難度相對較大[4]。外科手術是直腸癌的主要治療方式,術后輔以放、化療等綜合治療。但因直腸癌位置較特殊,術后易出現并發癥,復發率較高,預后較差。直腸癌病因尚未明確,與飲食結構、環境及遺傳等因素有關[5]。
臨床行手術治療時,主要從手術安全性和病灶完全切除兩方面進行考量,保障患者安全完成手術是治療的基礎[6]。隨著腹腔鏡技術的不斷發展,TaTME術在臨床取得了較好的應用效果[7]。本研究結果顯示,觀察組術中出血量較對照組少,胃腸道功能恢復及住院時間等較對照組短,術后7 d及3個月LARS評分均較對照組低,并發癥較對照組少,但兩組手術時間、轉移及復發率對比,無明顯差異。這提示TaTME術用于低位直腸癌的治療,術中出血量小,并發癥少,術后恢復快,有利于排便功能的恢復,且手術時間不會延長,治療優勢更明顯。分析其原因,對于低位直腸癌患者而言,尤其是腫瘤體積較大、肥胖、骨盆狹窄等患者,完成腹腔鏡全直腸系膜切除術的難度較大,但TaTME能夠清晰顯露系膜間隙術野,縫合效果較好,在腹腔鏡的輔助下可有效減少對器官和周圍組織的損傷,進而使術中出血量減少,降低并發癥的發生風險,對患者恢復有積極意義。且該術式解剖層次區分更明顯,可更好地對肛門括約肌和盆腔神經叢起到保護作用,吻合時不會對括約肌造成損傷,不僅提高了安全性,還增加了保肛概率,預后較好,一定程度上提高了患者排便功能[8-9]。
綜上所述,TaTME術用于低位直腸癌治療中,能夠提高患者術后排便功能,減少并發癥的發生,術后恢復快,預后較好。

