重型顱腦損傷患者持續顱內壓監護的臨床應用
梁芳 薛麗 李冰 王坤
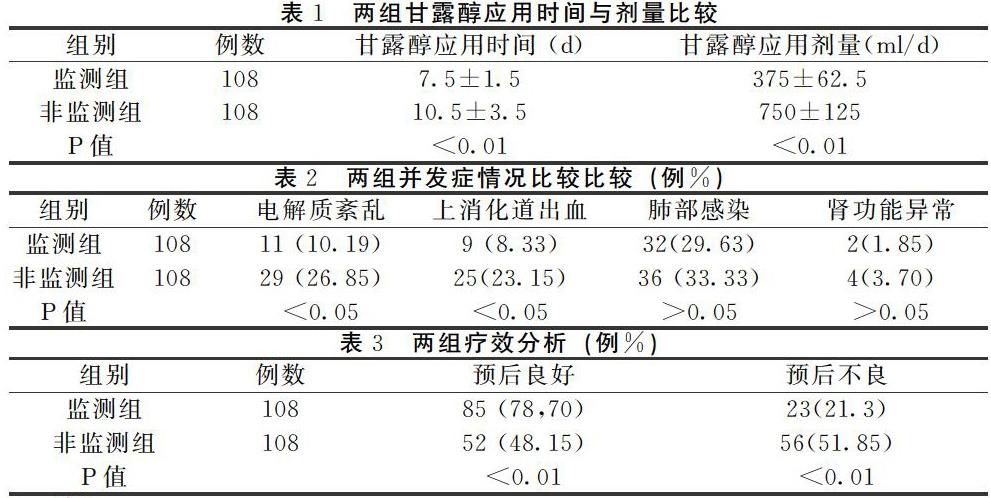
【摘要】目的:探討持續動態顱內壓監測在重型顱腦損傷患者治療中的作用。方法:選2014年1月至2019年12月收治的216例顱腦損傷患者的臨床資料,隨機分為有創顱內壓監測者為監測組和非監測組,根據顱內壓的變化合理調整治療方案,非監測組根據經驗常規治療,比較兩組的臨床療效、并發癥和格拉斯哥預后分級評分(GOS)。結果:監測組預后良好率為78.70%,明顯高于對照組的48.15%(P<0.01)。監測組甘露醇應用時間、應用劑量均明顯減少(P均<0.01),監測組患者電解質紊亂發生率為10.19%,消化道出血發生率為8.33%,均明顯低于非監測組26.85%,23.151%,P均<0.05)。結論:持續顱內壓監護能夠準確了解顱內壓變化,及時循證指導合理的降顱壓措施,減少治療的盲目性,有效提高療效,值得在搶救重型顱腦損傷患者中廣泛應用和推廣。
【關鍵詞】顱腦損傷;顱內壓;監護;療效
【中圖分類號】R651
【文獻標志碼】A
【文章編號】1005-0019(2020)15-087-01
重型顱腦損傷常導致急性顱內壓增高,顱內壓持續增高造成腦缺氧和腦疝而危及患者生命[1-2]。通過監測顱內壓的變化有助于判斷患者病情,及時調整治療方案及評估預后。現回顧分析我院收治216例重型顱腦損傷患者臨床資料,其中監測組108例采取有創監測,非監測組108例,比較兩組療效及預后。
1資料與方法
1.1臨床資料回顧性分析我院2014年1月至2019年12月收治216例重型顱腦損傷患者臨床資料,男152例,女64例;年齡16-83歲,平均年齡(45.1±7.0)歲;格拉斯哥昏迷評分GCS均為3_8分。兩組患者年齡、性別比較無統計學差異(P>0.05)。診斷標準:(1)有頭部外傷史,GCS均為3_8分,頭顱CT證實有硬膜外血腫、硬膜下血腫、腦內血腫及腦挫裂傷合并血腫等均有明確的手術指征(2)無明顯手術禁忌癥如:嚴重心肺功能不全、肝腎功能衰竭、及糖尿病等器質性病變(3)兩組患者預后均采用格拉斯哥預后評分(GOS).
1.2方法216例均行開顱手術治療。非監測組患者術后給予一般生命體征監測常規給予降顱壓、止血、抗炎、抑酸、營養神經等治療,根據病情及意識瞳孔變化及時復查CT,調整治療方案及決定再次手術等。檢測組術后給予持續顱內壓檢測,在術中將監護儀探頭根據病情顱內不同部位。在判斷病情嚴重程度時,采用顱內壓分級標準[3]:[3]]顱內壓0.8——2.00kPa(5-15mmHg)為正常,2,10——2.67kPa(16-20mmHg)為輕度增高,2,68——5.33kPa(21-40mmHg)為中度增高,,5.33kPa(40mmHg)以上為重度增高。一般情況,術后監測為7天左右,個別病例可延長至10天,當患者顱內壓在20-30mmHg時,可給予藥物降低顱內壓,包括抬高床頭、吸氧、鎮靜、低溫等常規治療。當患者顱內壓在31-40mmHg時,除常規治療外,結合意識情況,及時復查顱腦CT,綜合判斷分析,具有手術指征及時再次手術。當患者顱內壓>41mmHg時,且持續增高,藥物治療無效時,應積極再次手術。在本研究中監測組再次手術11例,非監測組再手術6例。
1.3療效評價采用國際GOS法進行療效評價分良好、輕度殘疾、重度殘疾、植物生存、死亡5個等級。術后均隨訪6個月。其中預后良好包括良好和輕度殘疾,預后不良為重度殘疾、植物生存、死亡。
1.4采用SPSS17.0軟件進行統計學分析,計數資料采用x2檢驗;計量資料以x±s表示,采用獨立樣本t檢驗。
2結果
2.1甘露醇應用時間與劑量比較(表1)監測組甘露醇應用時間及劑量均明顯減少P<0.01,有統計學意義。
2.2術后并發癥比較(表2)監測組患者電解質紊亂發生率10.18%上消化道出血發生率8.33%均低于非監測組電解質紊亂發生率26.85%,上消化道出血發生率23.15%.兩組比較P<0.05有統計學意義。腎功能及肺部感染無明顯差異性P>0.05。
2.36個月后GOS評分比較(表3)監測組預后良好率為78.70%,非監測組為48.15%,兩組比較差異有統計學意義P<0.01
3討論
重型顱腦損傷占顱腦損傷20%,死亡率占35%[4],此類患者由于廣泛腦挫裂傷、顱內血腫、腦水腫、腦腫脹等原因,導致顱內壓增高。持續顱內壓增高可使腦灌注壓降低,腦血流量減少使腦組織缺血、缺氧,加重腦組織損害,造成腦組織不可逆的損傷,預后不良[5]。當顱內壓增高嚴重失代償即可形成腦疝,危及患者生命,我們通過對重型顱腦損傷患者術后持續顱內壓監護可以預判患者顱內壓的變化,判斷患者傷情、治療及預后有重要價值。
重型顱腦損傷術后進行顱內壓監測依據,近年來,顱內壓監測得到許多專家肯定,多數人主張行顱內壓監測[6],通過監測可以發現顱內壓增高,早期采用精準治療,提高患者的預后質量,已經寫入顱腦創傷顱內壓監測的國內外指南[7]。本研究中有8例術后顱內壓逐漸升高>31mmHg,意識障礙加重,但瞳孔較前沒有變化,脫水藥物降顱壓后維持時間短,復查頭顱CT患者再次形成血腫或血腫量增大或出現挫裂傷水腫加重等,經二次手術血腫清除,擴大骨瓣減壓等措施,術后患者預后良好。而非監測組中有4例,發現瞳孔較前變化明顯復查CT,沒有及時再手術造成不良后果。因此顱內壓監測較非監測更為及時,對搶救成功率提高意義重大。王銀生等[8]認為重型顱腦損傷患者進行顱內壓監測,準確了解顱內壓情況,為及早發現病因提供了可靠依據。
通過顱內壓監測,準確了解顱內壓變化指導合理的降顱壓治療,顱腦損傷患者術后多數要常規使用脫水劑,且一般憑經驗用藥,用藥時間和用量盲目性大,經常為控制顱內壓增高過度使用脫水劑,導致一系列并發癥發生[9]。只有顱內壓>21mmHg患者才可用脫水劑,根據顱內壓監測正確選擇脫水劑的應用,避免過度應用脫水藥本研究與非監測組比較,監測組應用甘露醇的劑量與時間均明顯減少,電解質發生紊亂與上消化道出血的發生率明顯降低P<0.05。與相關報道相似[10-11]。
顱內壓監護可正確評估顱內壓的變化,及早選擇有效的治療方案,提高療效,改善預后,死亡率降低。據文獻報道:顱內壓≥40mmHg則屬于致命性狀態[12]。本監護組預后良好率78.7%明顯高于非監測組48.15%,通過108例重型顱腦損傷術后監測顯示,控制顱內壓在40mmHg以內患者存活的可能性大,對判斷患者預后有重要的參考價值。
有關監測技術幾點體會:(1)顱內壓監護儀探頭部位選擇,以腦室內最佳,最準確,其次硬膜外和硬膜下根據病情和手術選擇,最常用的是腦室內和硬膜下,但易引起感染。(2)在顱內壓監測的整個過程中一定要嚴格無菌操作,監護時間不要過長。(3)放置探頭一定要準確,不要造成血管損傷引起顱內血腫。
綜上所述持續顱內壓監護能夠準確了解顱內壓變化,及時循證指導合理的降顱壓措施,減少治療的盲目性,有效提高療效,降低死亡率[13],值得在搶救重型顱腦損傷患者中廣泛應用和推廣。
參考文獻
[1]章翔,費舟,王占祥,等.重型顱腦損傷臨床救治經驗[J].中華神經外科疾病研究雜志,2003,2(3):203—207.
[2]周育瑾,吳江,甄云,等.院前院內急救模式對重型顱腦損傷救治水平的影響[J].南方醫科大學學報,2009,29(2):341.
[3]王忠誠.神經外科學[M].2版.武漢:湖北科學技術出版社,2000:62
[4]楊鳳海,王運華,李忠民,等.持續監護顱內壓與血氧飽和度對重型顱腦損傷的治療及預后價值[J].山東醫藥,2004,44(15):48.
[5]BaoYH.liangYW.GaoGY.etal.Bllateraldecompressivecraniectomyforpatientswithmalignantdiffusebrainswellingafterseveretraumatictraininjury:a37-casestudy[J].JNeurotrauma.2010,27(2):241—347.
[6]ChesuntRM.Careofcentralnervoussysteminjuries[J].SurgClinNorthAm,.2007,87(1):119—156.
[7]中國醫師協會神經外科分會,中國創傷專家委員會.中國顱腦創傷顱內壓監測專家共識[J].中華神經外科雜志,2011,27(10):1073—1074.
[8]王根生,張中原,張久蛟,等.有創顱內壓監測在重型顱腦損傷救治中的應用價值[J].中國微創外科雜志,2013,13(3):279.
[9]高亮,周良輔,黃蜂平,等。腦室內顱內壓持續監測和階梯式治療重型顱腦外傷[J].中華神經外科雜志,2007,23(7):507—509.
[10]陳國堅,朱道平,盧智,等。有創顱內壓監測在重型顱腦損傷救治中的應用[J].中國醫藥科學,2014,4(19):198-200
[11]劉寶華,熊方令,蔡旺,等.動態顱內壓監測對重型顱腦損傷標準大骨瓣減壓術后治療的意義[J],臨床神經外科雜志,2014.11(2):118—130.
[12]梁玉敏,高國一,江基堯,等。顱內壓正常值和顱內高壓的干預閾值[J].中華神經外科雜志,2012,28(2):149—150.
[13]江基堯.顱腦創傷臨床救治指南[M].4版.上海:第二軍醫大學出版社,2015:60

