超敏C反應蛋白、二聚體、腦利鈉肽前體在房顫合并慢性心力衰竭患者的表達
王愛亮
啟東市中醫院(江蘇 南通 226200)
心房顫動發生及發展受多種因素影響,包括遺傳、心血管疾病等因素[1]。有研究認為[2-3],氧化應激反應及炎性因子參與心房顫動發生。C反應蛋白(CRP)與心房顫動有關。而二聚體(D-二)水平影響機體纖維溶解活動,是評價血栓形成的重要指標。腦利鈉肽(BNP)合成與分泌主要在心室,正常機體心室儲備糧極少,是調節心房節奏及心室結構性重要因子。聯合檢測CRP、D-二聚體水平有利于預測房顫動并心力衰竭患者的心功能,指導治療[4-6]。本探究回顧我院2017年3月至2019年3月收治的心房顫動患者臨床資料,探討 CRP、D-二聚體、BNP水平在心房顫動患者中的表達,現將研究結果報道如下。
1 資料與方法
1.1一般資料 回顧我院2017年3月至2019年3月收治的心房顫動患者臨床資料80例。按照是否合并慢性心力衰竭將其分成合并組與單純組,例數分別為28例、52例。診斷標準:所有患者均滿足WHO制定的心房顫動相關標準(2006),合并組患者以滿足WHO制定慢性心力衰竭相關診斷標準。納入標準:(1)自愿參加;(2)知情同意;(3)確診患者;(4)調脂藥物、非甾體類抗炎藥起效患者。排除標準:(1)妊娠期、哺乳期患者;(2)近1個月內接受治療的患者;(3)心肌炎患者(4)心肌梗死患者;(5)抑郁癥患者;(6)惡性腫瘤患者;(7)甲狀腺疾病患者;(8)近1年內接受胸部手術患者。
1.2方法 臨床特征:統計兩組患者臨床特征包括性別、年齡、冠心病、高血壓、吸煙、飲酒、糖尿病。左心室功能:檢測左心房內徑、左室舒張末內徑及左心室射血分數。血清學指標檢測:患者入院后抽取肘靜脈血5ml,使用全自動生化分析儀檢測CRP、D-二聚體、pro-BNP水平。
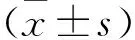
2 結果
2.1兩組患者臨床特征比較 合并組患者冠心病、高血壓、吸煙、飲酒、糖尿病比高于單純組(P<0.05),兩組患者性別比、年齡差異比較無統計學意義(P>0.05),見表1。

表1 兩組患者臨床特征比較
2.2兩組患者左心室功能比較 合并組患者左心房內徑、左室舒張末內徑大于單純組(P<0.05),心室射血分數小于單純組(P<0.05),見表2。
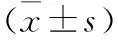
表2 兩組患者左心室功能比較
2.3兩組患者CRP、D-二聚體、BNP水平比較 合并組患者的CRP、D-二聚體、pro-BNP水平高于單純組(P<0.05),見表3。
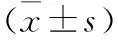
表3 兩組患者CRP、D-二聚體、BNP水平比較
2.4左心室功能與CRP、D-二聚體、pro-BNP水平相關性分析 Pearson分析發現,左心房內徑、左室舒張末內徑與CRP、D-二聚體、BNP水平呈正相關。左心與室射血分數與CRP、D-二聚體、pro-BNP水平呈負相關,見表4。

表4 左心室功能與CRP、D-二聚體、pro-BNP水平相關性分析
3 討論
心房顫動多見于心律失常,常見于中老年人群。心房顫動患者易合并冠心病、心絞痛、高血壓、糖尿病等,影響預后[7]。既往研究分析發現[8-10],炎癥因子、纖溶系統因子及心臟結構變化參與心房顫動的發生及發展。CRP是一種由人體肝臟合成的炎性因子,高表達會損傷血管內皮壁,引起心房肌細胞損傷,導致心肌纖維化,增加心房結構重構風險。D-二聚體是交聯蛋白的特異性降解產物,高表達會增加血栓形成風險。BNP主要源于心室,可敏感及特異性地反映左心室功能變化。其高表達表會增加心室重構風險[11-12]。You L R等研究認為[13],CRP與D-二聚體聯合檢測有利于預測心房顫動患者血栓形成風險。聯合CRP、BNP檢測能較好的反映心房顫動患者心功能。另有研究發現[14-15],聯合檢測CRP、BNP、D-二聚體水平能提高心律失常病情診斷準確性,指導臨床制定個性化治療方案。
本文研究結果顯示,合并組患者容易罹患冠心病、高血壓、糖尿病,且吸煙、飲酒情況更嚴重。房顫合并心力衰竭患者的心功能不及單純房顫患者。同時房顫合并心力衰竭患者CRP、D-二聚體、pro-BNPP水平高。說明,心房顫動合并心力衰竭病情越嚴重其心室功能越差、CRP、D-二聚體、pro-BNP水平越高。進一步分析發現,左心房內徑、左室舒張末內徑與CRP、D-二聚體、pro-BNP水平呈正相關。左心與室射血分數與CRP、D-二聚體、pro-BNP水平呈負相關。這也證實,CRP、D-二聚體、pro-BNP影響心功能。提示臨床積極檢測CRP、D-二聚體、pro-BNP對判斷心房顫并心力衰竭動病情程度、心功能有一定價值。
綜上所述,聯合檢測超敏C反應蛋白、二聚體、pro-BNP水平有助于預測心房顫動病情及患者心功能,指導臨床制定合理救治方案,有利于提高預后,建議推廣。

