臨床藥師參與含巰基藥物致胰島素自身免疫綜合征病例的藥學實踐
丁蕊 溫聰慧 袁冬冬 于麗
摘 要 目的:探討臨床藥師對臨床罕見疾病開展藥學監護的方法。方法:臨床藥師參與1例不明原因反復低血糖患者的治療過程,查找低血糖原因,并全程實施藥學監護。結果:臨床藥師查閱相關文獻,結合患者用藥情況,考慮患者低血糖原因為含巰基藥物致胰島素自身免疫綜合征(IAS)可能,協助醫師及時調整患者用藥方案。經過治療,患者頻繁低血糖得到控制。結論:臨床藥師利用自己的專業優勢,開展藥學監護,能夠協助醫師對臨床罕見病例進行分析,并保障臨床用藥安全。
關鍵詞 含巰基藥物 胰島素自身免疫綜合征 低血糖 臨床藥師
中圖分類號:R977.14; R593.1 文獻標志碼:C 文章編號:1006-1533(2020)19-0073-03
Pharmacy practice of clinical pharmacists in the treatment of a patient with insulin autoimmune syndrome caused by the sulfhydryl group therapeutic drugs
DING Rui1*, WEN Conghui2, YUAN Dongdong1, YU Li1**(1. Department of Pharmacy; 2. Department of Endocrinology, Zhengzhou Seventh Peoples Hospital, Zhengzhou 450016, China)
ABSTRACT Objective: To investigate the methods for clinical pharmacists to carry out pharmaceutical care for clinical rare diseases. Methods: The clinical pharmacists actively participated in the treatment of a patient with unexplained recurrent hypoglycemia, helped physician find its cause and implemented pharmaceutical care throughout the process. Results: The clinical pharmacists considered that the hypoglycemia of the patient was probably insulin autoimmunity syndrome (IAS) caused by drugs containing sulfhydryl group by searching for relevant literature and combining with the medication of the patient and assisted the physician to adjust the patients dosage regimen. After symptomatic treatment, the patients frequent hypoglycemia was controlled. Conclusion: Clinical pharmacists can use their professional advantages to carry out pharmaceutical care, which can assist physicians in analyzing rare clinical cases and ensure the safety of clinical medication.
KEY WORDS sulfhydryl group drugs; insulin autoimmunity syndrome; hypoglycemia; clinical pharmacists
胰島素自身免疫綜合征(insulin autoimmune syndrome,IAS),最早由日本Hirata報道,故又稱Hirata病[1],是一種在臨床易誤診、漏診的罕見病,迄今我國僅有約100例的報道,其與伴發的自身免疫性疾病相關,且多由含巰基藥物誘發,易反復發作、并易出現嚴重低血糖的現象[2]。本文從臨床藥師參與含巰基藥物所致的IAS患者入手,進行分析討論并開展藥學監護,為臨床合理用藥提供參考。
1 病例資料
患者,男,22歲,因“頭暈、心慌、氣促伴雙下肢乏力感”于2020年6月4日收住入院。患者入院1月余前在我院門診就診,查甲狀腺功能:FT3 22.56 pg/ml,FT4 2.68 ng/dl,TSH 0.000 mIU/ml;肝功能:堿性磷酸酶131 U/L,糖化血紅蛋白、空腹血葡萄糖水平正常,診斷為“Graves病合并肝損傷”,給予甲巰咪唑、普萘洛爾片、谷胱甘肽片等藥物口服。15 d前因全身皮疹停用甲巰咪唑片,改用丙硫氧嘧啶片100 mg/次 tid po控制甲亢。患者自服用甲巰咪唑、丙硫氧嘧啶等藥物以來,頻發頭暈、心慌等癥狀,均未正規處理,為進一步診治入住我院。否認高血壓、冠心病、糖尿病等病史,否認病毒性肝炎史。查體:心率83次/min,甲狀腺Ⅱ°腫大,可及血管雜音。入院診斷為甲狀腺功能亢進癥。
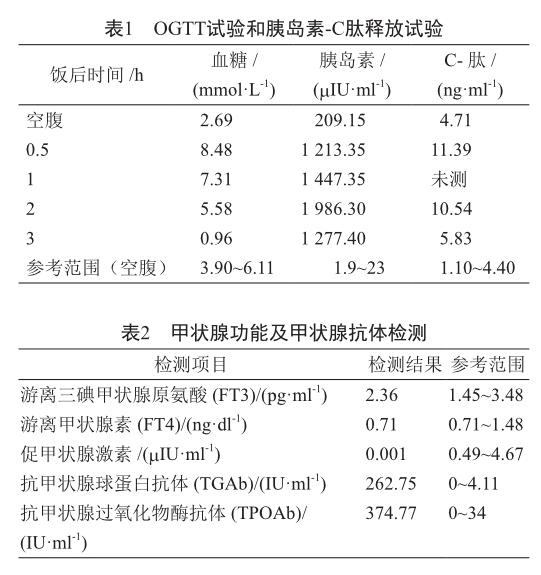
患者入院后完善相關檢查:血尿便常規檢測、腎功能、心肌酶、血電解質水平均正常,肝功能:堿性磷酸酶180 U/L,口服葡萄糖耐量試驗(oral glucose tolerance test,OGTT)和胰島素-C肽釋放試驗結果見表1,糖尿病自身抗體檢驗中(免疫印跡法)、抗胰島素IgG抗體(IAA-IgG)、抗胰島細胞抗體(ICA-IgG)均陰性;谷氨酸脫羧酶抗體(GAD)正常。甲狀腺功能及甲狀腺抗體檢查提示甲狀腺功能亢進,甲狀腺相關抗體異常(表2)。皮質醇測定、促腎上腺皮質激素水平正常,血沉、甲狀旁腺素均正常。糖化血紅蛋白:5.0%。上腹部CT示:未見明顯異常。

患者入院第2、3天凌晨均出現低血糖癥狀,測血糖2.3~2.7 mmol/L,予以50%葡萄糖靜脈滴注后緩解。臨床藥師分析以上檢查結果,查閱相關文獻,考慮患者低血糖發作可能因為含巰基藥物所致,建議停用丙硫氧嘧啶、谷胱甘肽片等藥物,醫師采納此建議。結合患者自身臨床表現及相關檢查,診斷為胰島素自身免疫綜合征。
入院第3日患者停用誘發藥物。臨床藥師囑患者低碳水化合物、高蛋白飲食,少食多餐,定時睡前加餐。建議予阿卡波糖片,50 mg/次 tid po。經過治療,患者低血糖發作次數明顯減少。2020年6月12日患者轉上級醫院進一步131I治療,隨訪患者未再出現低血糖癥狀。
2 分析與監護
2.1 IAS概述
胰島素自身免疫綜合征早在1995年被確定為Ⅶ型超敏反應自身免疫性疾病,以亞裔患者多見[3]。因檢測條件受限,其確切的發病率仍是一個爭議的問題。國內報道的IAS以甲巰咪唑誘導高發,本例患者考慮與甲巰咪唑、丙硫氧嘧啶、谷胱甘肽等多種含巰基藥物誘導IAS相關。IAS的發病機制目前尚不明確,可能與伴發的自身免疫性疾病(Graves病、橋本甲狀腺炎、系統性紅斑狼瘡、類風濕性關節炎等)有關;或可能與含巰基藥物相關。目前研究認為巰基能夠結合和減少鏈接胰島素鏈A和B的巰基鏈,導致內源性胰島素發生結構改變,從而觸發免疫反應[3-4]。IAS的患者的胰島素濃度明顯升高,常大于100 mIU/L,部分患者可達1 000 mIU/L以上,而C肽水平升高不明顯,呈現胰島素和C肽分離現象[5]。
2.2 低血糖原因分析
本患者為青年男性,既往無糖尿病史,有甲狀腺功能亢進病史。反復低血糖發作前有服用甲巰咪唑、丙硫氧嘧啶、谷胱甘肽片等含巰基藥物史,引起臨床藥師的思考:①臨床表現為典型Whipple三聯征[6],即周期性發作的昏迷和精神癥狀,每天多在空腹或勞動后發作;發作時血糖低于2.8 mmol/L;口服或靜脈注射葡萄糖后,癥狀可立即消失。②實驗室檢測胰島素水平明顯升高,但與C肽呈分離狀態,同時排除了胰腺增生和占位性病變。③多數IAS患者胰島素自身抗體(IAA)陽性,但可能因為疾病自然轉歸,少部分IAS患者IAA陰性[7]。臨床藥師查閱相關文獻,認為該患者低血糖原因很可能是含巰基藥物引起的胰島素自身免疫綜合征。
2.3 用藥建議和監護
IAS是一種自限性疾病,多數預后良好,有報道指出停用誘發藥物后,約82% IAS患者低血糖癥狀緩解[8]。因此臨床藥師建議立即停用含巰基藥物,改為131I治療,并建議加強患者血糖監測,警惕夜間低血糖。囑患者少食多餐,定時睡前加餐,備些水果或餅干,一旦出現低血糖,可立即食用。研究[9]發現,應用α-糖苷酶抑制劑能夠延緩碳水化合物的吸收,可用于治療餐后高胰島素性低血糖發作。故建議患者餐時給予阿卡波糖片,50 mg/次 tid po,避免低血糖的再發生。由于糖皮質激素可發揮免疫抑制作用,適用于反復低血糖發作的IAS患者[9],臨床藥師建議醫師:停藥后如若患者低血糖發作頻繁,病情未得到控制,患者若無糖皮質激素的禁忌證,可加用糖皮質激素如潑尼松治療,并關注患者血壓、血糖、眼壓等情況,嚴重時可行血漿置換[10]。因患者在停用含巰基藥物一天后低血糖狀況即改善,住院期間未再頻繁發生低血糖現象,故未給予患者糖皮質激素治療。
2.4 患者教育
臨床藥師在為患者出院用藥教育中指出:①對于甲亢合并肝功能受損的患者,在接受131I治療時,可輔以保肝藥物治療[11],但要避免使用含巰基的藥物。②著重向患者強調,某些易誘發IAS的藥物應避免使用,常見的有:甲巰咪唑、丙硫氧嘧啶、卡托普利、地爾硫?、氯吡格雷、硫普羅寧、硫辛酸、谷胱甘肽、青霉胺、亞胺培南、泮托拉唑、奧美拉唑、格列齊特等[8-9]。如必須使用,需在使用期間和停藥后密切關注血糖變化,一旦血糖波動或出現心慌、乏力等低血糖癥狀時應立即停藥,并前往醫院就診。
3 總結
隨著與IAS相關的藥物清單不斷擴增,有研究表明藥物引發的IAS占比達80%[8],這就要求臨床藥師在參與臨床查房時要保持警惕,對于反復自發性低血糖、同時服用含巰基藥物的患者,應警惕IAS的可能。該病例治療過程中,臨床藥師發揮自己的專業優勢,識別藥物結構,協助醫生優化治療方案。同時做好患者監護和用藥教育,保障了患者的用藥安全。
參考文獻
[1] Hirata Y. Insulin autoimmune syndrome[J]. Nihon Rinsho, 1973, 31(7) : 2227-2231.
[2] 秦艷, 沈赟, 戴佩芳, 等. 101例藥物致胰島素自身免疫綜合征的文獻分析[J]. 藥學服務與研究, 2020, 20(3): 213-216.
[3] Tinmanee R, Buranagan R, Ploybutr S, et al. Rare cause of recurrent hypoglycemia: insulin autoimmune syndrome[J/ OL]. Case Rep Endocrinol, 2017, 2017: 6423852. doi: 10.1155/2017/6423852.
[4] Zhao WC, Jin J, Zhang JZ. Insulin autoimmune syndrome induced by methimazole in a patient with Graves disease[J]. J Endocrinol Invest, 2013, 36(6): 450-451.
[5] Okuroglu N, Sertbas M, Akkoz C, et al. Insulin autoimmune syndrome - time to remember[J]. Endokrynol Pol, 2020, 71(2): 204-205.
[6] Cryer PE, Axelrod L, Grossman AB, et al. Evaluation and management of adult hypoglycemic disorders: an Endocrine Society Clinical Practice Guideline[J]. J Clin Endocrinol Metab, 2009, 94(3): 709-728.
[7] 陳敏, 竇京濤, 王先令, 等. 胰島素自身免疫綜合征臨床特征及隨訪資料分析并文獻復習[J]. 中華內分泌代謝雜志, 2012, 28(10) : 813-816.
[8] Cappellani D, Macchia E, Falorni A, et al. Insulin autoimmune syndrome (Hirata disease): a comprehensive review fifty years after its first description[J/OL]. Diabetes Metab Syndr Obes, 2020, 13: 963-978. doi: 10.2147/DMSO. S219438.
[9] Censi S, Mian C, Betterle C. Insulin autoimmune syndrome: from diagnosis to clinical management[J/OL]. Ann Transl Med. 2018, 6(17): 335. doi: 10.21037/atm.2018.07.32.
[10] Nasu T, Suzuki R, Okamoto Y, et al. Late postprandial hypoglycemia due to bioactive insulin dissociation from autoantibody leading to unconsciousness in a patient with insulin autoimmune syndrome[J]. Intern Med, 2011, 50(4): 339-343.
[11] 蔣寧一, 林巖松, 關海霞, 等. 131I治療格雷夫斯甲亢指南(2013版)[J]. 標記免疫分析與臨床, 2014, 21(1): 92-104.

