改良小梁切除術在青光眼患者治療中的應用價值
萬明柏
九江學院附屬醫院眼科 (江西九江 332000)
青光眼屬于不可逆的致盲性眼科疾病,且發病率較高[1]。小梁切除術是治療該病患者的常用手術方法,且取得了一定的臨床效果,但缺乏有效調節眼壓的手段,導致術后并發癥發生率較高[2]。改良小梁切除術可有效調節眼壓,控制并發癥的發生[3]。本研究旨在探討改良小梁切除術在青光眼患者治療中的應用價值,現報道如下。
1 資料與方法
1.1 一般資料
選取2014年2月至2015年5月我院收治的70例青光眼患者,隨機分為對照組和試驗組,每組35例。對照組男20例,女15例;年齡36~72歲,平均(57.17±5.23)歲。試驗組男19例,女16例;年齡34~75歲,平均(56.48±5.46)歲。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究已經我院倫理委員會批準,且患者均已簽署知情同意書。
1.2 方法
對照組行常規小梁切除術:確保患者眼壓穩定后,完成常規檢查,取仰臥位,于頭下墊軟墊,并于術前約20 min行散瞳處理,然后采用2%利多卡因(石藥銀湖制藥有限公司,國藥準字H14024045,5 ml:0.1 g)行鼻上方結膜下浸潤麻醉;待麻醉完成后做一長4~5 mm的角膜隧道切口,同時將透明質酸鈉[上海昊海生物科技股份有限公司,國食藥監械(準)字2011第3640335號(更),質量濃度10 mg/ml]注入前房,完成環形撕囊,大小為4~5 mm,然后行水分離。
試驗組行改良小梁切除術:患者取仰臥位,常規消毒鋪巾,并采用2%利多卡因行鼻上方結膜下浸潤麻醉;待麻醉完成后充分暴露角膜緣處角膜和鞏膜,做一(8~10 mm)角膜隧道切口及一個將角膜緣作為基底的結膜瓣;然后錯位剪開球結膜與筋膜,于12點位置做一個方形鞏膜瓣(大小約為3 mm×4 mm,深度約為0.5倍鞏膜厚度),充分止血,再于透明角膜狀態下在顳側完成前房穿刺,切除1.5~2.0 mm小梁組織和基底(應稍寬于所切的小梁周邊虹膜),于鞏膜瓣兩角間斷處用10-0尼龍線縫合2針;然后行常規小梁切除術和虹膜周切術,使鞏膜瓣恢復;然后做一與虹膜表面平行的傾斜輔助切口(位于角膜緣內1~2 mm處),對位縫合球結膜1~2針,并將平衡鹽溶液注入前房穿刺口;術后患者行消炎鎮痛治療。
1.3 臨床評價
(1)比較兩組手術前后的眼壓。(2)比較兩組術后視力恢復情況及功能性濾過泡發生情況。(3)比較兩組術后并發癥發生情況。
1.4 統計學處理
2 結果
2.1 眼壓
術前,兩組眼壓比較,差異無統計學意義(P>0.05);術后,兩組眼壓均降低,且試驗組低于對照組,差異有統計學意義(P<0.05),見表1。
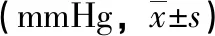
表1 兩組眼壓比較
2.2 視力恢復情況及功能性濾過泡發生情況
術后,試驗組視力提高率及功能性濾過泡發生率均高于對照組,差異有統計學意義(P<0.05),見表2。
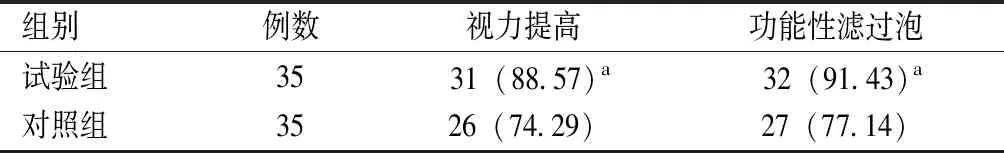
表2 兩組術后視力恢復情況及功能性濾過泡發生情況比較[例(%)]
2.3 并發癥
試驗組術后出現1例虹膜炎,1例角膜水腫,并發癥發生率為5.71%;對照組術后出現1例玻璃體積血,2例眼內炎癥,2例眼壓升高,并發癥發生率為14.29%;試驗組術后并發癥發生率低于對照組,差異有統計學意義(P<0.05)。
3 討論
青光眼是眼科常見疾病,一旦患病,患者的視力將嚴重受損。該病具有不可逆性,嚴重可導致患者視力喪失,損害視神經,一旦患者眼壓增高,其視神經纖維即會受到損傷,因此,應盡早診斷和治療,以便有效降低眼壓,將眼壓控制在“目標眼壓”范圍內。小梁切除術是治療青光眼患者較常用的方法,但手術效果不甚理想[4]。近年來,改良小梁切除術被廣泛用于青光眼治療中,并取得了良好的效果,其能夠迅速恢復和維持正常前房,促進前房形成;且可有效調節眼壓,促進功能性濾過泡的形成,最大限度地減少術后并發癥,提高手術成功率[5]。總之,該術式實現了術后眼壓的穩定,減少了術后切口滲漏、低眼壓和淺前房的發生。
本研究結果顯示,術后,兩組眼壓均降低,且試驗組低于對照組,差異有統計學意義(P<0.05),說明采用改良小梁切除術治療青光眼患者能夠明顯改善患者的眼壓;術后,試驗組視力提高率及功能性濾過泡發生率均高于對照組,并發癥發生率低于對照組,差異有統計學意義(P<0.05),說明采用改良小梁切除術治療青光眼患者既可提高視力水平和促進功能性濾過泡的形成,又可減少并發癥的發生,利于患者的視力恢復。盡管有很多用于青光眼的手術治療方法,但改良小梁切除術是最常用的濾過手術,其主要機制是通過鞏膜瓣將房水引流至結膜下,降低眼壓的效果與鞏膜瓣的制作、縫合及術后濾過通道痕跡的形成相關。為了提高手術成功率,術前應完善有關檢查,評估患者的眼部狀態,并制定詳細的手術方案;同時,針對術后可能出現的并發癥及時采取相應的措施進行處理、干預。
綜上所述,改良小梁切除術可有效調節青光眼患者的眼壓,促使功能性濾過泡的形成,有利于提升視力,降低術后并發癥發生風險。

