紅細胞分布寬度在評價膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征患者預后中的應用
周凌青,尤丕聰
(天津市天津醫院,天津 300210)
膿毒癥是患者在感染各種病原體后機體出現反應失調從而造成的可能致死的器官功能障礙。在膿毒癥所造成的多臟器功能衰竭中,肺是最直接、最容易受到累及的臟器[1]。膿毒癥患者可能合并出現急性肺損傷/急性呼吸窘迫綜合征,其病理特點主要表現為促炎因子大量釋放、炎性細胞大量浸潤從而引起肺泡上皮細胞及毛細血管內皮細胞的機構被破壞、肺間質水腫[2],并造成氣體交換障礙,從而引起機體缺氧,進一步損傷其他臟器。合并急性肺損傷/急性呼吸窘迫綜合征的膿毒癥患者,其病死率及治療花費都會明顯升高。若能準確評估這些患者的病情,則能夠有助于治療措施的制定,以提高治療有效率,降低病死率。
紅細胞分布寬度(red cells distribution width,RDW)是一項診斷貧血的指標,是用來反映紅細胞體積差異情況的參數。近年來,有研究表明,危重患者可能出現紅細胞結構及代謝的損傷,從而造成氧合功能障礙。而紅細胞分布寬度是評價紅細胞結構的一項重要指標,紅細胞分布寬度異常,通常表示機體存在促紅細胞生成功能失調、紅細胞壽命縮短以及網織紅細胞過早釋放入血等情況。目前亦有研究證實,在心血管病、社區獲得性肺炎、慢性阻塞性肺疾病等患者中,紅細胞分布寬度存在的異常與其發病率、病死率均有顯著的關聯。但是,針對膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征的患者,紅細胞分布寬度與病死率是否有關聯,尚未有明確的結論。本文擬通過回顧分析膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征患者的紅細胞分布寬度檢驗結果及其90 d生存率,來探討其對這部分患者病死率的預測價值。
1 資料與方法
1.1一般資料:選取自2016年1月~2019年6月在我院ICU住院治療的膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征患者58例。所有患者均符合2016年制定的《第三版膿毒癥與感染性休克定義的國際共識(簡稱“膿毒癥3.0”)》中提出的膿毒癥診斷標準,同時符合2012年制定的急性呼吸窘迫綜合征(ARDS)柏林診斷標準。所有患者年齡>18歲;治療方案皆符合2016年制定的《嚴重膿毒癥和膿毒癥休克診療指南》。排除標準:①惡性腫瘤晚期的患者;②存在自身免疫疾病的患者;③存在血液系統疾病的患者;④患有慢性肺、肝、腎疾病并達到終末期的患者;⑤存在慢性心功能衰竭的患者;⑥治療過程中出現家屬人為干擾因素的患者;⑦臨床資料不全的患者。
1.2研究方法:采集所有入組患者確診后首個24 h內最差的RDW、氧合指數(PaO2/FiO2)、動脈血乳酸、急性生理與慢性健康評分(APACHE II評分)以及序貫性臟器衰竭評分(SOFA評分),同時采集所有入組患者的90 d存活狀況。依據入組患者90 d是否存活分為存活組和死亡組,比較兩組患者的基本資料;再依據RDW是否在正常范圍內將入組患者分為RDW正常組和RDW升高組,比較兩組患者的90 d生存率。

2 結果
2.1入組患者的一般資料情況:符合入組條件的患者共58例,其中男31例,女27例,原發疾病包括肺炎51例,腹部感染4例,血源性感染1例,神經系統感染1例,軟組織感染1例。見表1。
2.2存活組和死亡組比較:存活組30例,死亡組28例。兩組患者的性別比例對比,差異無統計學意義(P>0.05);兩組患者的年齡、氧合指數、動脈血乳酸、RDW、SOFA評分及APACHE II評分對比,差異有統計學意義(P<0.05)。見表2。

表1 存活組和死亡組的一般資料對比
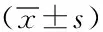
表2 存活組和死亡組的臨床資料對比
2.3RDW正常組和RDW升高組的比較:比較兩組患者的90 d病死率,RDW正常組共41例,90 d內死亡16例,其90 d病死率為39.02%;RDW升高組共17例,90 d內死亡12例,其90 d病死率為70.59%。兩組對比,差異有統計學意義(P<0.05)。
2.4RDW的相關性分析:膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征患者首個24 h內最差的RDW與APACHE II評分以及SOFA評分呈正相關(r=0.602,0.566),與PaO2/FiO2呈負相關(r=-0.424)。
2.5死亡的獨立危險因素分析:采用COX比例風險回歸對患者的臨床資料進行分析,分析結果證實,RDW及年齡為造成膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征患者死亡的獨立危險因素[RDW:Exp(B)=1.340,P<0.05;年齡:Exp(B)=1.057,P=0.026],RDW每增加1%,患者死亡的風險增加0.340倍;年齡每增加1歲,患者死亡的風險增加0.057倍。
2.6RDW對死亡做出預測的評價:采用ROC曲線對RDW、SOFA評分以及APACHE II評分預測重癥感染合并急性肺損傷/急性呼吸窘迫綜合征患者死亡的效能進行分析評價,見表3。三個因素都具有統計學意義(P<0.05)。其中SOFA評分的診斷價值最高(AUC=0.814)。采用Logistic回歸計算RDW和SOFA評分的聯合系數,并采用ROC曲線對該系數預測膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征患者死亡的效能進行評價。經比較,RDW聯合SOFA評分具有最佳預測死亡的效果(AUC=0.858)。見表3。

表3 各預測因子ROC分析結果
3 討論
重癥感染引起的膿毒癥在ICU存在發病率高、病死率高的特點。急性肺損傷是膿毒癥的常見并發癥之一。據國外報道,未及時診治的膿毒癥合并肺損傷,病死率達到80%[3]。紅細胞分布寬度是反映患者外周靜脈血中紅細胞形態異質性的指標,當紅細胞體積差異較大時,紅細胞分布寬度升高。有研究表明,當患者出現重癥感染時,其體內大量增加的炎性介質能夠抑制骨髓中紅細胞的生成和發育,從而造成大量未成熟的紅細胞進入外周血中,使患者的紅細胞分布寬度升高[4]。近年來,隨著研究的不斷深入,人們發現,紅細胞分布寬度與感染性疾病的預后具有高度的相關性。
Braun E等人通過回顧性研究發現,與入院時紅細胞分布寬度正常的社區獲得性肺炎患者相比,紅細胞分布寬度升高的患者病情更加嚴重,病死率更高[5]。Kim CH等人做的前瞻性研究則證實,在膿毒癥及膿毒癥休克患者中,紅細胞分布寬度升高與不良臨床結果顯著相關[6]。Hong N等人通過回顧性研究得出結論,認為紅細胞分布寬度可以作為獨立因子預測急診科急性呼吸困難患者的早期死亡[7]。在本研究中,亦發現膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征的患者,死亡組的紅細胞分布寬度和存活組相比顯著升高,以紅細胞分布寬度是否升高分組,升高組患者的病死率顯著高于正常組。通過COX回歸分析發現,紅細胞分布寬度升高以及患者高齡,是膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征患者死亡的獨立危險因素,RDW每增加1%,患者死亡的風險增加0.340倍;年齡每增加1歲,患者死亡的風險增加0.057倍。繪制RDW、SOFA評分以及APACHE II評分的ROC曲線,發現單獨應用上述指標時,SOFA評分預測死亡的效果最好,RDW其次,而聯合應用RDW和SOFA評分,預測死亡的效果最佳。
重癥感染患者紅細胞分布寬度升高的機制尚未完全明確,目前認為與炎性反應、氧化應激、紅細胞破壞增加及促紅細胞生成素功能異常等有關。膿毒癥最重要的一個發病機制即炎性反應失控,失控的炎性反應造成機體出現神經-內分泌系統的改變,影響促紅細胞生成素的產生,并使機體對促紅細胞生成素產生抵抗,降低機體對促紅細胞生成素的敏感性,炎性反應還能夠影響鐵代謝,抑制紅細胞的成熟因子,從而導致機體生成較多不成熟紅細胞并入血;與此同時,機體的炎性因子和氧化應激反應能夠對紅細胞造成損傷,促使紅細胞出現形態學改變,壽命縮短[8]。合并急性肺損傷/急性呼吸窘迫綜合征的患者同時存在嚴重缺氧,亦可通過多種途徑造成紅細胞損傷,從而引起紅細胞分布寬度升高[9]。
綜上所述,紅細胞分布寬度成本低、易操作,效果好,可以作為判斷膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征患者預后的重要指標。本研究樣本量較少,尚需更大樣本量更進一步的研究來全面分析各項指標,以期更好地判斷膿毒癥合并急性肺損傷/急性呼吸窘迫綜合征患者的預后。

