鎖骨上斜切口改良Miccoli手術治療甲狀腺微小乳頭狀癌效果分析
劉小瑜,蘇子劍,王聰仁,潘群雄,曾志雄,李明珠,蔡志兵,許雅萍
(福建醫科大學附屬泉州第一醫院N4區腫瘤外科,福建 泉州 362002)
甲狀腺微小乳頭狀癌(papillary thyroid microcarcinoma,PTMC)指腫瘤直徑<1.0 cm 的甲狀腺乳頭狀癌[1-2]。手術治療是甲狀腺微小乳頭狀癌治療的首選方法[3-4],傳統開放手術在患者頸前>5 cm的疤痕,嚴重影響頸部的美觀。目前關于鎖骨上斜切口改良Miccoli手術的療效分析國內外尚無報道,該術式既兼顧了微創,又使得疤痕得到很好的隱藏,且避免了全腔鏡手術皮下分離面積大、創傷大的缺點,同時也達到了治療效果。本研究回顧性分析我院收治的80例PTMC患者,通過隨機分配為鎖骨上斜切口改良Miccoli手術組與傳統手術組。現報告如下。
1 資料與方法
1.1一般資料:選取2016年3月~2018年3月福建醫科大學附屬泉州第一醫院甲狀腺外科收治的80例甲狀腺惡性腫瘤患者為研究對象。納入標準:①術前超聲及針吸細胞學診斷單側的PTMC;②經B超、CT證實無頸側區淋巴結轉移;③甲狀腺功能五項及甲炎二項正常;④無頸部手術史、外傷史、射線史;⑤癌灶未侵犯周圍組織或器官,如食管、氣管、食道、頸部血管。排除標準:①既往頸部手術史、外傷史、射線史;②頸側區淋巴結腫大;③甲亢患者;④嚴重心、肝、肺、腎功能疾病無法耐受全麻患者;⑤病例資料不完整及無法接受隨訪。
隨機分配為兩組:觀察組(A組)和對照組(B組),A組行鎖骨上斜切口改良Miccoli手術,B組采用傳統開放手術。A組40例患者中男11例,女29例,年齡25~78歲,平均(43.8±8.4)歲,腫物直徑 0.4~0.8 cm,平均(0.59±0.11)cm;B組40例患者中男8例,女32例,年齡20~65歲;平均(42.8±9.6)歲,腫物直徑 0.4~0.8 cm,平均(0.57±0.11)cm。兩組患者的一般資料比較,差異無統計學意義(P>0.05)。所有患者術后隨訪均采用門診隨訪的方式,隨訪時間截止為2019年6月。隨訪時間為1~12個月。術后病理證實為微小乳頭狀癌。
1.2手術方法:兩組患者均常規氣管插管,全身麻醉。
A組為鎖骨上斜切口改良Miccoli手術,術前先行切口設計:第一頸紋線取斜弧形切口,長約2~3 cm。沿皮紋依次切開皮膚、皮下組織、頸闊肌,上下游離皮瓣,于胸鎖乳突肌前緣打開頸筋膜,尋找帶狀肌群后方移行部筋膜,縱行切開筋膜,應用固定懸吊鉤向上拉開帶狀肌群,伸入腔鏡(直徑為4 mm),腔鏡置入后立即建立手術操作空間,分離甲狀腺上、下極及外側緣,離斷峽部,行單側甲狀腺腺葉切除,術中常規暴露喉返神經、保護甲狀旁腺。最后,放置引流管引流,從手術切口邊緣引出固定,可吸收縫線縫合頸闊肌及皮下組織,皮膚切口采用皮膚拉扣。
B組實施傳統甲狀腺手術,患者體位選擇仰臥位,頸部過伸體位,在胸骨柄上方2 cm左右的位置切開5~10 cm的橫弧形切口。逐層切開皮膚、頸闊肌、白線,沿甲狀腺外科被膜游離,充分顯露甲狀腺。然后利用超聲刀,進行手術切割和止血工作。病灶切除后處理同A組。
1.3觀察指標:觀察兩組切口長度、手術時間、術中出血、術后24 h引流量、拔管時間、住院時間、美容效果滿意度(NSS評分:0~10分),術后并發癥(暫時性喉返神經麻痹、暫時性甲狀旁腺功能減退),并做對比分析。

2 結果
兩組的臨床指標及美容滿意度:兩組患者均按預定方案成功完成手術。A組患者的切口長度、手術時長、術中出血、術后24 h引流量、住院時長及美容效果滿意度均優于B組,差異有統計學意義(P<0.05)。見表1。
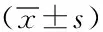
表1 兩組的臨床指標及美容滿意度
3 討論
全腔鏡甲狀腺手術是美容手術,頸部無疤痕,術后無頸部不適及感覺異常,減少患者心理負擔及精神創傷。主要有以下幾個入路:①2000年日本Ohgami教授的經乳暈入路[5];②2002年日本Ikeda教授的經腋窩入路[6]; ③2009年德國Wilhelm教授的經口入路[7];④2010年德國Schardey教授的經耳后入路[8]。就我國國情而言,能開展全腔鏡甲狀腺手術的醫院及享受該技術的患者占少數,且全腔鏡甲狀腺手術需要皮下分離相對較大空間,創傷大。全腔鏡相關并發癥,如高碳酸血癥、皮下氣腫、積液等[9]。傳統開放手術切口大,創傷大,恢復慢,住院時間長,術后遺留頸部瘢痕影響美觀,還有頸前皮膚腫脹,部分患者會出現切口周圍麻木、刺痛感以及吞咽時或轉頭時皮膚牽拉緊束感等不適[10-12]。
1997年,意大利醫生Miccoli首先提出經頸部單一小切口腔鏡輔助甲狀腺手術[13],2002年高力教授在傳統術式基礎上進行改進,形成目前較為實用的改良Miccoli術,切口長度僅為2~3 cm,改良Miccoli手術不僅放大圖像,視野清楚,而且更有利于對喉返神經、喉上神經、甲狀旁腺等重要器官的辨識[14]。改良Miccoli有助于減少術后并發癥的發生,但因頸前皮膚張力大,術后疤痕增生明顯,常伴有頸部不適感。傳統鎖骨上斜切口選擇頸部第一頸紋,避開皮膚張力較大的中央區,且不需要大面積游離皮瓣,切口距離病灶近,手術路程短,兼顧了微創與美容效果(襯衫衣領可完全掩蓋切口)。我院開展的鎖骨上斜切口改良Miccoli術式具有腔鏡甲狀腺手術優勢,手術切口小,甚至可以實現術后無疤痕,而且腔鏡輔助下直視操作,不僅能擴大手術視野,還有利于精準點狀止血,顯露重要組織如喉返神經、甲狀旁腺等以便保護。該術式一般用于單側腺葉切除及中央區淋巴結清掃,切口變通,切口一般在2~3 cm之間,需要頸側清掃可向頸后延長4~5 cm, 遇到對側腺葉切除,向對側延長2~3 cm。
本研究結果顯示,實施鎖骨下斜切口改良Miccoli手術患者的切口長度(2.3±0.2)cm,手術時間(55.2±5.5)min,術中出血量(22.2±2.6)ml,術后24 h引流量(23.2±4.1)ml,住院時間(2.6±1.1)d,美容滿意度(8.2±1.1)分,均明顯優于實施傳統甲狀腺手術的患者,差異有統計學意義(P<0.05)。這與郭勇的研究結果[11]一致,其研究結果顯示,切口長度[(2.2±0.4)cm vs (6.8±2.3)cm],手術時間[(50.6±11.3)min vs (76.9±28.6)min],術中出血量[(13.6±8.3)ml vs (43.2±19.7)ml],術后引流量[(23.4±7.2)ml vs (60.7±16.9)],住院時間[(2.6±1.2)d vs (4.5±1.7)d ],觀察組明顯低于對照組(P<0.05)。其中改良Miccoli手術的出血量明顯少于傳統手術患者,主要原因是在腔鏡的放大作用,使局部解剖清晰,止血更加徹底。術后經過隨訪1~12個月,兩組患者均未出現復發、轉移,也沒有死亡的患者。
本文通過80例甲狀腺微小乳頭狀癌的手術經驗,我們深刻體會到與傳統甲狀腺術式相比,鎖骨上斜切口改良Miccoli術式的優勢:①腔鏡與開放混合視野,操作距離短,創傷小;②切口小,大部分可以實現無明顯疤痕;③避免大面積皮瓣分離;④兼顧美容與微創的優點。
綜上所述,鎖骨上斜切口改良Miccoli手術治療甲狀腺微小乳頭狀癌的效果優于傳統甲狀腺手術,手術時間短、創傷小、切口小、術中出血量少、術后引流量少,對于縮短住院時間、提高病床周轉率等均具有積極意義。最關鍵的是鎖骨上斜切口改良Miccoli術后美觀滿意度高,即具備了改良Miccoli的優點,又兼顧了美容效果(襯衫衣領可完全掩蓋切口),值得臨床上推廣應用。

