完全腹腔鏡下規(guī)則性左肝切除術(shù)治療左肝膽管結(jié)石的臨床療效觀察
包學(xué)智
(天津市津南醫(yī)院,天津 300350)
左肝膽管結(jié)石發(fā)病率高,主要發(fā)病原因?yàn)槟懝茏冃巍⒛懙栏腥荆瑫r(shí)膽道寄生蟲也會(huì)誘發(fā)本病,對(duì)患者身心健康及生活質(zhì)量均帶來一定程度影響。目前,臨床主要采用開腹手術(shù)和微創(chuàng)手術(shù),完全腹腔鏡下切除術(shù)屬于微創(chuàng)手術(shù)類型,本研究選取91例左肝膽管結(jié)石患者,對(duì)腹腔鏡手術(shù)治療情況進(jìn)行分析,現(xiàn)報(bào)告如下。
1 資料與方法
1.1一般資料:對(duì)91例左肝膽管結(jié)石患者進(jìn)行詳細(xì)分析,所選患者均滿足手術(shù)相關(guān)操作指征[1],患者本人無溝通障礙,意識(shí)清晰,可配合診療工作,家屬對(duì)治療情況知情。根據(jù)治療方法分組,觀察組(n=45)男28例,女17例,年齡35~68歲,平均年齡(52.63±3.56)歲。對(duì)照組(n=46)男30例,女16例,年齡36~65歲,平均年齡(52.81±3.58)歲。研究內(nèi)容通過倫理批文審核,納入未中斷治療及治無明顯肝門膽管狹窄表現(xiàn)者。兩組臨床基線資料對(duì)比,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。排除標(biāo)準(zhǔn)[1]:①合并肝腎、心肺功能嚴(yán)重?fù)p傷者;②不具有手術(shù)操作指征者;③合并精神類嚴(yán)重疾病者,如精神分裂癥、嚴(yán)重抑郁癥等;④妊娠及哺乳期婦女;⑤合并內(nèi)外科其他嚴(yán)重疾病者;⑥既往有肝膽手術(shù)史者。
1.2治療方法:觀察組給予完全腹腔鏡下規(guī)則性左肝切除術(shù)治療,患者取仰臥位,連續(xù)硬膜外麻醉后,于臍下相應(yīng)位置作1 cm長切口,三孔置入其中,建立人工氣腹,嚴(yán)格控制氣腹壓力,一般在12~15 mm Hg(1 mm Hg=0.133 3 kPa)即可。采用腹腔鏡對(duì)患者腹腔內(nèi)部情況進(jìn)行全面系統(tǒng)性的探查,結(jié)合探查結(jié)果,采用超聲刀對(duì)肝圓韌帶進(jìn)行分離,電凝殘端,行止血操作。觀察無問題后,對(duì)第一肝門行解剖分離處理,充分顯露門靜脈、肝動(dòng)脈,采用可吸收夾,行離斷處理。觀察無問題,行第二肝門解剖分離處理,超聲刀游離,并依次向下腔靜脈左側(cè),切開肝臟組織,取出結(jié)石后,將手術(shù)器械撤出,無出血征行縫合操作,術(shù)后做好抗感染處理。對(duì)照組給予常規(guī)開腹手術(shù)治療,患者取仰臥位,連續(xù)硬膜外麻醉后,常規(guī)打開腹腔,劈離肝實(shí)質(zhì),切斷左肝管。采用鉗夾分離左肝靜脈及附近組織。在膽總管上行切口,取出結(jié)石后,放置T管,常規(guī)縫合,術(shù)后做好抗感染處理。
1.4觀察指標(biāo):對(duì)比兩組術(shù)中出血量、肛門排氣時(shí)間、下床活動(dòng)時(shí)間、住院時(shí)間,詳細(xì)記錄后進(jìn)行統(tǒng)計(jì)。同時(shí),對(duì)比術(shù)后并發(fā)癥發(fā)生情況。

2 結(jié)果
2.1兩組手術(shù)效果對(duì)比:觀察組術(shù)中出血量、肛門排氣時(shí)間、下床活動(dòng)時(shí)間、住院時(shí)間均低于對(duì)照組,組間差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表1。
2.2兩組術(shù)后并發(fā)癥比較:觀察組與對(duì)照組術(shù)后并發(fā)癥發(fā)生率對(duì)比,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表2。
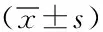
表1 兩組患者手術(shù)治療效果對(duì)比

表2 兩組患者術(shù)后并發(fā)癥發(fā)生情況比較[例(%)]
3 討論
常規(guī)開腹手術(shù)切口大,對(duì)患者恢復(fù)帶來嚴(yán)重不利影響,容易引發(fā)術(shù)后并發(fā)癥,對(duì)患者手術(shù)治療效果產(chǎn)生一定制約作用[2]。近年來,隨著腹腔鏡微創(chuàng)手術(shù)技術(shù)的不斷應(yīng)用,很多患者在腹腔鏡的輔助下接受手術(shù)治療,取得了相對(duì)比較良好的臨床治療效果。
腹腔鏡手術(shù)操作屬于微創(chuàng)技術(shù)范疇,切口小,因此具有微創(chuàng)性,同時(shí)可借助其探查及放大功能,對(duì)腹腔內(nèi)部病變組織、臟器情況進(jìn)行全面檢查,從而及時(shí)發(fā)現(xiàn)病灶,為手術(shù)治療提供更多便利。全面腹腔鏡還能有效擴(kuò)大手術(shù)操作視野,進(jìn)而完善精細(xì)化操作。腹腔鏡手術(shù)能夠避免皮下組織與皮膚直接接觸,手術(shù)結(jié)束后僅需要對(duì)局部進(jìn)行沖洗,進(jìn)而控制切口感染。但是,由于微創(chuàng)手術(shù)對(duì)操作技能要求較高,因此在開展手術(shù)過程中,操作者應(yīng)采取一定保護(hù)措施,避免損傷到患者腹腔內(nèi)部組織[3]。腹腔鏡操作技術(shù)創(chuàng)傷小,與傳統(tǒng)手術(shù)操作方法相比,腹腔鏡手術(shù)腹腔臟器所產(chǎn)生的干擾少,因此可控制術(shù)后并發(fā)癥,促進(jìn)患者恢復(fù)。文獻(xiàn)報(bào)道認(rèn)為,腹腔鏡技術(shù)能夠?qū)Ω骨粌?nèi)部解剖情況進(jìn)行準(zhǔn)確界定,同時(shí)提高腹腔臟器的辨識(shí)度,保證術(shù)中顯露充分,為手術(shù)操作提供更多便利條件。
周龍飛等人采用腹腔鏡肝切除術(shù)為肝膽管結(jié)石患者開展對(duì)癥治療,其效果優(yōu)于常規(guī)手術(shù),可降低術(shù)中出血量,促進(jìn)患者盡早下床活動(dòng)[4]。馬先仕等則利用三維可視化技術(shù),采用腹腔鏡聯(lián)合膽道鏡為肝膽管結(jié)石患者治療,患者術(shù)后并發(fā)癥控制效果優(yōu)于常規(guī)手術(shù),且住院時(shí)間更低[5]。本研究結(jié)果顯示,腹腔鏡微創(chuàng)組患者術(shù)中出血量、肛門排氣時(shí)間、下床活動(dòng)時(shí)間、住院時(shí)間、術(shù)后并發(fā)癥發(fā)生率均低于開腹治療組,上述研究結(jié)果充分證實(shí),在完全腹腔鏡輔助下給予左肝膽管結(jié)石患者規(guī)則性左肝切除術(shù),臨床治療效果顯著,與常規(guī)開腹手術(shù)相比,其術(shù)中出血量可控,肛門排氣時(shí)間、下床活動(dòng)時(shí)間提前,同時(shí)可縮短住院時(shí)間,臨床應(yīng)用優(yōu)勢(shì)明顯。此外,本研究結(jié)果表明,腹腔鏡微創(chuàng)組患者術(shù)后并發(fā)癥發(fā)生率(6.67%)低于傳統(tǒng)術(shù)式(21.74%),差異有統(tǒng)計(jì)學(xué)意義(P<0.05),證實(shí)完全腹腔鏡下開展規(guī)則性左肝切除術(shù)具有安全性,可促進(jìn)患者恢復(fù)。
結(jié)合文獻(xiàn)報(bào)道認(rèn)為,完全腹腔鏡下規(guī)則性左肝切除術(shù)在肝膽管結(jié)石患者診療中發(fā)揮良好的應(yīng)用價(jià)值,但對(duì)于一些解剖結(jié)構(gòu)復(fù)雜的患者,目前腹腔鏡手術(shù)不具有手術(shù)指征。隨著腹腔鏡技術(shù)的不斷進(jìn)步,很多外科醫(yī)師已經(jīng)能夠在全腹腔鏡扎的引導(dǎo)下,為患者進(jìn)行膽道重建,并開展切除胰腺,肝臟等操作。相信在外科手術(shù)領(lǐng)域不斷發(fā)展的今天,腹腔鏡根治術(shù)在應(yīng)對(duì)復(fù)雜手術(shù)操作時(shí),將越來越發(fā)揮其自身優(yōu)勢(shì),為患者不斷擴(kuò)大手術(shù)范圍,進(jìn)而滿足多種類型膽囊癌患者的實(shí)際需要。此外,由于腹腔鏡膽囊癌根治術(shù)具有較高的操作要求,且適應(yīng)證有限,臨床應(yīng)對(duì)患者情況進(jìn)行全面評(píng)估,正確選擇是否開展完全腹腔鏡手術(shù)操作,從而有效提高患者臨床治療效果。
綜上所述,完全腹腔鏡下開展規(guī)則性左肝切除術(shù),臨床效果有保障,可顯著提高左肝膽管結(jié)石患者手術(shù)治療執(zhí)行,促進(jìn)患者術(shù)后恢復(fù),縮短住院時(shí)間,可提高患者綜合治療效果,具有多方面應(yīng)用優(yōu)勢(shì)及價(jià)值,值得廣泛推廣。

