200例TCT檢測陰性的接觸性出血患者宮頸篩查結果的臨床分析
郭愛霞 周武碧
1. 南京醫科大學附屬淮安第一人民醫院婦產科,江蘇淮安 223000;2. 南京醫科大學附屬淮安第一醫院病理科,江蘇淮安 223000
宮頸癌發病率位于世界女性腫瘤的第4 位[1],我國2014 年宮頸癌新發病例約10.20 萬人,死亡3.04 萬人[2]。2017 的《中國子宮頸癌篩查及異常管理相關問題專家共識》,細胞學陽性和HPV16、18 陽性患者直接轉陰道鏡[3]。考慮我國HPV 感染有地域的特殊性及細胞學假陰性率較高,對有癥狀疑似宮頸病變患者,是否首先必須TCT 檢測,還是及時選擇HPV 檢測、陰道鏡檢查,目前缺少足夠的臨床數據。本研究對2015 年1 月~2019 年12 月我院診治的200 例TCT 檢查呈陰性的接觸性陰道出血患者作為研究對象,所有患者均進行宮頸HPV 檢測、陰道鏡檢查及病理送檢,將宮頸HPV、陰道鏡及HPV 聯合陰道鏡的陽性檢出率與病理陽性檢出率分別進行比較分析,探討在宮頸癌早期篩查中,及時的進行宮頸HPV 檢測聯合陰道鏡檢查的臨床價值。
1 資料與方法
1.1 一般資料
選取2015 年1 月~2019 年12 月我院門診就診的200 例TCT 檢查陰性的接觸性陰道出血患者為研究對象,年齡28 ~56 歲,平均(45.2±6.9)歲,納入標準:(1)有接觸性陰道出血癥狀患者;(2)近3 月TCT 檢測陰性患者;(3)既往無CIN 病史、宮頸手術史患者;(4)所有患者知情同意。排除標準:(1)妊娠婦女;(2)宮頸原因以外的陰道出血患者;(3)全身重要器官功能不全患者;(4)精神疾病患者。
1.2 方法
1.2.1 TCT 檢測 所有患者均于非月經期取樣檢測。宮頸細胞學檢測采用TCT,按照2001 年子宮頸細胞學TBS(the bethesda system)報告診斷系統標準,進行診斷。診斷結果分為未見上皮內病變細胞或惡性細胞、非典型鱗狀細胞、低級別鱗狀上皮內病變、高級別鱗狀上皮內病變、鱗狀細胞癌、腺上皮細胞改變。
1.2.2 HPV 檢測 所有患者均于非月經期取樣檢測,采用凱普醫用核酸分子雜交技術及其配套試劑進行檢測,檢測結果在膜條上可見清晰分布的藍紫色圓點,判定為陽性即為HPV 陽性,反之則為陰性。再根據顯色圓點分布圖形,確定其為何種亞型,共分21 種亞型,其中16、18、31、33、35、39、45、51、52、53、56、58、59、66、68 為15 種高危HPV 亞型。
1.2.3 陰道鏡檢查方法 所有患者均避開月經期行陰道鏡檢查。采用北京四維YIZ-YD 型光學電子陰道鏡,由專職陰道鏡醫師按照陰道鏡標準操作流程進行,在陰道鏡下先后進行醋酸白試驗、碘試驗。宮頸移行區內外若出現單個或多個扁平薄的或厚的致密醋酸白上皮、細小或粗大鑲嵌、非典型血管及表面不規則、可見壞死、潰瘍及碘陰性等為異常陰道鏡圖像,反之則為正常陰道鏡圖像。
1.2.4 活檢病理學診斷 對陰道鏡下圖像可見的異常部位及可疑區域行多點活檢,而對鏡下無典型圖像或不滿意患者行常規3、6、9、12 點活檢或行宮頸管搔刮術,所取組織分裝標記后送病理檢查。根據WHO 病理學診斷標準[4]分為正常或炎性改變、CIN(cervical intraepithelial neoplasia)Ⅰ級、CIN Ⅱ級、CIN Ⅲ級及浸潤性宮頸鱗癌(invasive cervical squamous cell carcinoma,SICC)。
1.3 觀察指標及評價標準
(1)TCT 檢測:結果為良性炎癥及正常視為TCT 檢查陰性,其他均視為TCT 檢查陽性。(2)HPV檢測:檢測結果出現高危HPV 亞型中一種及以上者均視為HPV 陽性,反之則視為陰性。(3)陰道鏡下見異常陰道鏡圖像即判定結果為陰道鏡檢查陽性。正常陰道鏡圖像即判定結果為陰道鏡檢查陰性。(4)宮頸活檢病理檢查:本研究設定CIN Ⅰ級及以上者為宮頸組織活檢結果陽性,正常或炎癥改變者為宮頸組織活檢結果陰性。
1.4 統計學方法
采用SPSS19.0 統計學軟件進行數據分析,計數資料以例數或% 表示,采用χ2檢驗,P<0.05 為差異有統計學意義。采用Kappa系數檢驗,Kappa系數(k)分為極差(<0)、微弱(0~0.20)、弱(0.21~0.40)、中 度(0.41 ~0.60)、高 度(0.61 ~0.80)、極 強(0.81 ~1.00)。
2 結果
2.1 200例患者HPV檢測與宮頸組織活檢結果比較
200 例TCT 陰性的接觸性出血患者中,宮頸病理活檢陽性65 例,宮頸HPV 檢查陽性73 例。宮頸HPV 陽性檢出率與宮頸病理陽性檢出率比較,一致性程度k=0.647(P<0.05)。見表1。

表1 200例患者HPV檢測與宮頸組織活檢結果比較
2.2 200例患者陰道鏡檢查結果與宮頸活檢病理結果比較
200 例TCT 陰性的接觸性出血患者中,宮頸病理活檢陽性65 例,陰道鏡檢查陽性62 例。陰道鏡檢查陽性檢出率與宮頸病理陽性檢出率比較,其一致性程度k=0.527(P<0.05)。見表2。
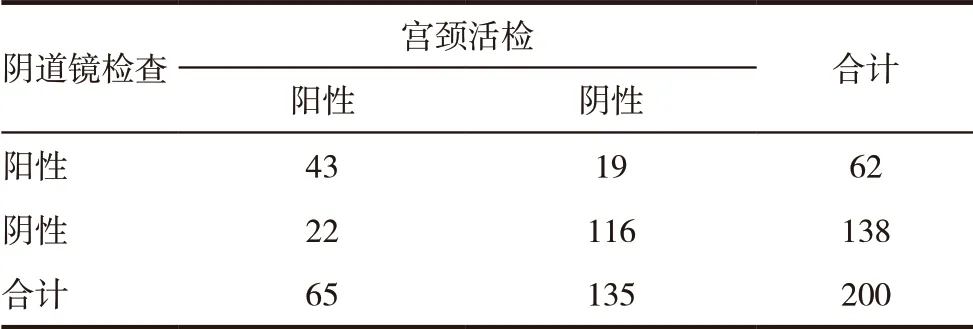
表2 200例患者陰道鏡檢查與宮頸組織活檢結果比較
2.3 宮頸HPV檢測聯合陰道鏡檢查結果與宮頸活檢病理結果比較
宮頸HPV 聯合陰道鏡檢查陽性檢出率與宮頸病理陽性檢出率比較,其一致性程度k=0.879(P<0.05)。見表3。
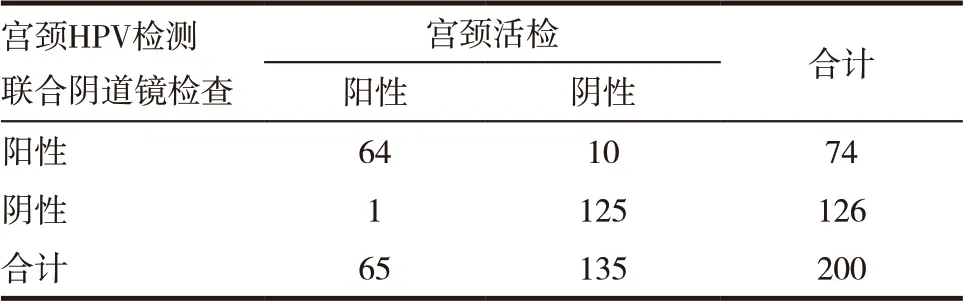
表3 宮頸HPV聯合陰道鏡檢查與宮頸組織活檢結果比較
2.4 三種方法靈敏度、特異度、陽性預測值、陰性預測值比較
宮頸HPV 檢測聯合陰道鏡檢查高于HPV 檢查(χ2=10.34、4.67、4.36、9.72,P<0.05)和陰道鏡檢查(χ2=23.96、3.99、5.90、19.00,P<0.05),見表4。
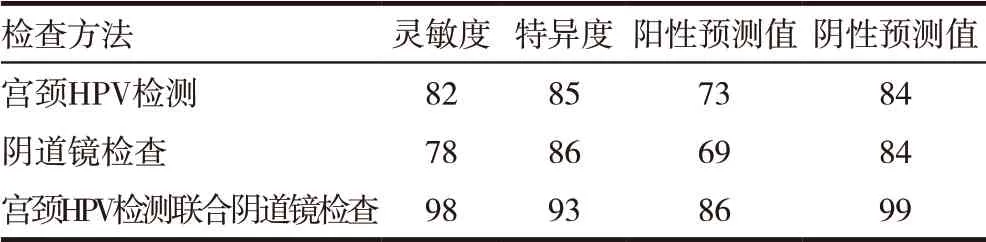
表4 三種方法靈敏度、特異度、陽性預測值、陰性預測值比較(%)
3 討論
TCT 檢查是一種比較先進的細胞學檢查手段,有效地改善了傳統的巴氏涂片方法的缺陷,如刮板堅硬無法全面的取到磷柱狀交界細胞、會導致黏膜出血、還有部分細胞會粘在刮板上、涂片時易導致細胞數量減少、形態破壞等因素均導致巴氏涂片篩查靈敏度不高,易造成漏診[5]。而TCT 在克服了以上的缺陷基礎上具有視野清晰、方便、準確等優點,明顯提高了涂片的質量和異常細胞的檢出率。但Goodman 等[6]對426 例細胞學陰性的女性進行宮頸活檢發現37% 為低級別鱗狀上皮內病變,5% 為高級別鱗狀上皮病變,1% 為癌癥。細胞學結果假陰性原因與患者宮頸病變范圍小或病變位于宮頸轉化區外側緣,或宮頸表面分泌物多等因素導致毛刷未能刷取到病變細胞。法國圭亞那有調查顯示,細胞學正常的女性中,有27.2%HPV 陽性,細胞學結果假陰性26.1% 原因是取得的細胞量不足,其次21.7% 的原因是取材部位不準,未取到宮頸鱗柱狀交界區細胞、無腺體細胞或化生細胞,同時出血污染覆蓋和炎癥細胞都是造成細胞學假陰性的原因[7]。TCT 也可因制片方法、染色技巧及病理醫師工作量大、閱片水平的不一等因素,而使TCT 檢測仍存有漏診的現象,所以細胞學檢查始終存在敏感性低、重復性差、診斷具有主觀性等的局限性。
人乳頭瘤病毒(HPV)感染是常見的性傳播疾病,70% ~80% 的女性在其一生中會感染過一次,部分女性免疫系統可以識別、清除病毒,對機體不會造成影響,而當高危HPV 病毒的基因整合到宮頸細胞中,發生持續性感染即會導致宮頸癌變的可能[8],因此將HPV 檢測作為宮頸癌及癌前病變篩查的重要手段[9]。HPV 感染的早期發現、準確分型對于宮頸癌的防治具有重要的意義。但HPV 感染多是一過性的,大部分都能清除,一般在兩年以上HPV清除率達77%,4 年以上清除率達89%[10],只有4% ~10% 發展為持續感染[11-12],HPV 檢測具有敏感性高、陰性預測值高、不依賴細胞學醫師、結果客觀等優點,但是特異度和陽性預測值低,因此僅靠HPV 檢測作為篩查宮頸癌早期病變的手段仍然存在局限性。本研究顯示,宮頸HPV 陽性檢出73 例,宮頸活檢病理陽性檢出只有65 例,其Kappa值為0.647。
電子陰道鏡是目前用于宮頸篩查的一種常用的技術,臨床醫師通過陰道鏡直觀可視的操作,可以直接了解宮頸的病理學變化,該技術能將宮頸黏膜高度放大,直觀、清晰地顯示宮頸表面的病變,檢查者能直觀確認宮頸磷柱狀交界及移行區,觀察移行區上皮有無點狀血管、鑲嵌或異型血管,及移行區之外是否有上述病變等,在目測放大鏡下直接活檢。但Mitchell 等[13]認為陰道鏡是一種視覺的技術,依賴操作者是否有規范嚴格的訓練和臨床豐富的經驗,如宮頸炎癥或不成熟上皮等有時也會出現陰道鏡圖像異常的改變。曹樹軍等[14]研究發現陰道鏡下活檢診斷高級別宮頸內瘤變的準確率為61.6%,宮頸癌的漏診率卻達到10%。季雯婷等[15]陰道鏡下宮頸活檢與LEEP 手術后病理比較,符合率78.2%,漏診率8.5%。陰道鏡多點活檢雖然是診斷宮頸癌的重要手段,但是不能發現隱匿的宮頸病變,如病灶較小、病變部位鄰近或位于宮頸管等有時也會出現正常的陰道鏡圖像;還有老年患者宮頸鱗柱狀交界區上皮組織移向宮頸管內,異常組織與正常組織分界顯示不清,老年人陰道萎縮干澀,無法充分暴露待檢部位等因素都增加漏診,導致其敏感性增高,特異度降低,所以陰道鏡診斷與病理組織學診斷結果仍有差距。本研究顯示陰道鏡的陽性檢出為62 例,而宮頸活檢病理的陽性檢出為65 例,其Kappa值為0.527。
隨著對宮頸癌的研究,流行病學資料結合實驗室證據已經明確,高危型HPV 持續感染是宮頸癌及癌前病變發生的必要條件[16],現如今隨著對HPV與宮頸癌及宮頸癌前病變關系認識的逐漸深入,發現細胞學、陰道鏡檢查、高危HPV 檢測三者聯合,更能增加宮頸癌及宮頸癌前病變的檢出,減少宮頸癌的發生。本研究證明對于臨床上有接觸性陰道出血癥狀,TCT 檢查陰性的患者,并不意味病變不存在,HPV 檢測、陰道鏡檢查,其結果與宮頸組織病理學活檢結果進行比較,均能篩查出遺漏的病例,其中宮頸HPV 聯合陰道鏡陽性的檢出74 例,宮頸活檢病理的陽性檢出有65 例,統計學比較其Kappa值為0.879(當Kappa值≥0.75 時說明有較高的一致性),宮頸HPV、陰道鏡聯合檢查用于早期篩查宮頸癌及宮頸癌前病變的靈敏度為98%,陽性預測值為86%,都顯著高于單用宮頸HPV 檢查或陰道鏡檢查。
綜上所述,宮頸HPV 檢測聯合陰道鏡檢查用于宮頸癌早期篩查準確率高。臨床中對于有接觸性出血的患者或因距離問題就診、隨訪不便患者,建議直接采取HPV 檢測聯合陰道鏡檢查,既可以提高宮頸癌及宮頸癌前病變早期檢出率,減少臨床漏診率,又可以縮短患者等待周期,減少患者的經濟負擔,具有一定的臨床價值。

