白介素-22在肺炎支原體肺炎患兒支氣管肺泡灌洗液中的表達及意義
李 敏,孫曉敏,趙二要,張 磊,董利利
(鄭州大學附屬兒童醫院、河南省兒童醫院、鄭州兒童醫院a.呼吸科; b.普內一病區,鄭州 450000)
肺炎支原體肺炎(mycoplasma pneumoniae pneumonia,MPP)是由肺炎支原體(mycoplasma pneumoniae,MP)引起的一種肺部感染性疾病,多發生于兒童[1]。近年來MPP的發病率呈上升趨勢,嚴重威脅患兒健康和生活質量。目前MPP的發病機制尚不明確,但多數研究證實細胞因子直接或間接地參與了MPP的炎性反應、免疫反應過程[2]。白介素-22(interleukin-22,IL-22)是Th17細胞分泌的主要細胞因子,在機體炎性反應中具有重要意義[3]。本研究旨在觀察MPP患兒支氣管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)中IL-22的水平變化,并探討其臨床意義。
1 資料與方法
1.1 一般資料及分組
收集2017年1月至2019年6月在河南省兒童醫院就診的MPP患兒124例為研究組,其中男66例、女58例,年齡(7.2±3.1)歲,表現為肺實變35例、肺不張24例、胸腔積液31例。納入標準:1)年齡1月齡~14歲;2)入院時病程≤7 d;3)符合第8版《諸福棠實用兒科學》[4]呼吸系統疾病中的MPP診斷標準;4)具有呼吸道癥狀、伴或不伴發熱等表現。排除標準:1)有基礎疾病、自身免疫性疾病、其他部位感染或其他慢性疾病;2)并發肺結核以及支氣管哮喘等其他呼吸系統疾病;3)合并細菌、病毒及衣原體感染;4)臨床資料不全。在確診MPP的基礎上,符合下列標準中任意1條即可診斷為重癥MPP[5]:1)明顯氣促或心動過速、伴或不伴呼吸困難及紫紺等;2)合理規范使用大環內酯類抗生素治療1周以上,仍持續發熱超過10 d或胸部X線片無改善或加重者;3)胸部影像學表現為多葉段受累或受累面積≥2/3肺;4)合并胸腔積液、肺不張、壞死性肺炎、肺膿腫等肺內并發癥;5)低氧血癥,吸入空氣條件下,脈搏血氧飽和度≤92%;6)合并其他系統嚴重損害。124例患兒有44例符合重癥MPP診斷標準。根據重癥MPP診斷標準,將患兒分為重癥MPP組與輕癥MPP組;根據有無影像學改變分為肺實變組和非肺實變組、肺不張組和非肺不張組、胸腔積液組和無胸腔積液組。以同期行支氣管鏡下異物取出術的患兒20例作為對照組,其中男9例、女11例,年齡(6.8±3.3)歲。研究組和對照組患兒年齡和性別差異無統計學意義(P>0.05)。所有患兒家屬均對本研究知情同意且本研究經醫院倫理審查委員會批準。
1.2 BALF中IL-22含量測定
所有患兒于入院24~48 h內進行纖維支氣管鏡肺泡灌洗,留取BALF,2000 r·min-1離心10 min 后,分離上清-80 ℃保存待測。采用酶聯免疫吸附法(enzyme-linked immunosorbent assay,ELISA)測定IL-22的含量。
1.3 觀察指標
1)比較研究組和對照組患兒IL-22水平及研究組不同亞組間IL-22水平。
2)運用受試者工作特征(receiver operating characteristics,ROC)曲線評估IL-22診斷重癥MPP的效能。
1.4 統計學方法

2 結果
2.1 研究組和對照組IL-22水平比較
MPP患兒BALF中IL-22水平明顯高于對照組(P<0.001)。見表1。
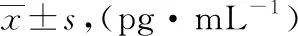
表1 研究組和對照組IL-22水平比較
2.2 不同亞組MPP患兒IL-22水平比較
肺不張組、胸腔積液組、重癥MPP組患兒IL-22水平分別高于非肺不張組、無胸腔積液組、輕癥MPP組(均P<0.05)。肺實變組和非肺實變組IL-22水平比較差異無統計學意義(P>0.05)。見表2。
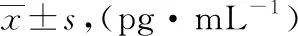
表2 不同亞組MPP患兒IL-22水平比較
2.3 IL-22對重癥MPP的診斷效能
ROC曲線分析顯示IL-22對重癥MPP的診斷效能較好:AUC為0.788(95%CI:0.705~0.856),最佳截斷值為42.2 pg·mL-1,敏感性為65.91%,特異性為88.75%,見圖1。
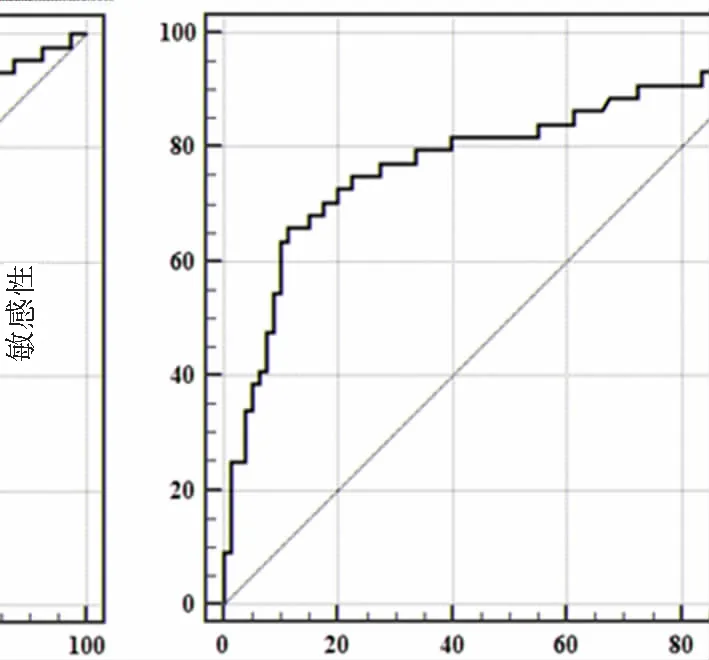
100-特異性圖1 IL-22診斷重癥MPP的ROC曲線分析
3 討論
MPP是兒童常見的呼吸道疾病,近年來其發病率逐年增加,嚴重危害到了嬰幼兒的生命健康[6]。MPP的發生發展過程與免疫因素有關,但其具體發病機制尚不完全清楚[7]。目前研究[8]顯示MP感染可產生大量的細胞因子和炎癥介質,導致免疫系統功能紊亂,自身免疫性損傷,從而導致重癥MPP的發生,提示細胞因子在MPP的發病機制中起重要作用。
IL-22是Th17細胞分泌的主要細胞因子,可促進T細胞活化,同時能刺激內皮細胞、成纖維細胞、上皮細胞產生IL-6、IL-8、細胞黏附分子1及粒細胞-巨噬細胞刺激因子等多種細胞因子,從而導致炎癥的產生[9]。IL-22在肺部疾病中發揮重要作用。在肺中,IL-22已被證實由T細胞、自然殺傷細胞、巨噬細胞、上皮細胞和腫瘤細胞中表達[10]。IL-22在肺部炎癥或損傷的急性期如肺炎、真菌感染、創傷性肺損傷、急性肺損傷合并胰腺炎或過敏性氣道炎癥的初始期具有保護作用[11-12]。在急性炎癥中,IL-22可通過上調肺內局部趨化因子招募炎癥細胞清除感染,并將肺上皮細胞從細胞死亡中拯救出來,但如果病理狀態未被清除,炎癥變為慢性,IL-22會維持炎癥狀態并促進疾病表型[13]。楊喜永等[14]研究發現,IL-22在感染性肺炎患兒血清中高表達,且與肺炎嚴重程度及活動度正相關,可作為患兒肺炎嚴重程度及疾病活動度的臨床監測指標。ZHANG等[15]研究結果顯示,IL-22在慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)患者血清及痰中含量增加,與吸煙及分期有關。許錫榮等[16]研究發現IL-22在急性肺炎鏈球菌感染的COPD患者BALF中高表達,與中性粒細胞呈正相關,與1 s呼氣容積呈負相關。因此,推測IL-22可能與MPP的發生發展有關。目前,有關MPP引起的免疫功能紊亂的研究主要集中在血液炎癥因子的改變方面,BALF主要來自肺亞段的氣道和肺泡,可直接反映病變部位的狀況和病原活動情況,比血液更直觀[17-18]。本研究結果顯示MPP患兒BALF中的IL-22水平明顯高于對照組,說明IL-22可能與MPP的發生有關。此外本研究結果顯示,重癥MPP患兒BALF中IL-22水平較輕癥患兒高,且有肺不張、胸腔積液等影像學改變的重癥MPP患兒均較無相關表現者明顯升高。同時ROC分析結果顯示,IL-22對重癥MPP具有較高的診斷效能,敏感性和特異性分別為65.91%和88.75%,提示IL-22與MPP病情嚴重程度有關。
綜上所述,MPP患兒BALF中IL-22水平升高,與肺不張、胸腔積液等影像學表現及病情嚴重程度明顯相關,說明IL-22與MPP的發生發展有關,但具體機制有待進一步闡明。

