全程健康教育護理干預對2型糖尿病患者血糖控制、知識掌握及自我護理的影響
黎 姣
(長沙市第一醫院內分泌代謝科,長沙410005)
2型糖尿病的臨床特征是血糖含量上升,主要癥狀是代謝性紊亂,此種疾病是多種因素導致的結果,主要包括環境因素和遺傳因素[1]。2型糖尿病主要以中老年人為主,近年來有年輕化的發展趨勢[2]。傳統的健康教育模式只注重填鴉式的知識灌輸,忽視了患者個體的獨立性及獨特性,對豐富患者的知識結構、正確對待疾病的態度及長期健康教育效果并不明顯[3]。有研究[4]指出,有效的健康教育護理干預可以幫助患者認識并管理疾病,掌握一定的自護技能,有效控制血糖水平,同時降低患者的醫療負擔。因此,如何更加全面、合理地對糖尿病患者開展健康教育護理,是臨床工作者研究的重點課題。本研究旨在探討全程健康教育護理干預對2型糖尿病患者血糖控制、知識掌握及自我護理的影響。
1 臨床資料
1.1 病例選擇標準
入選標準:1)年齡>18歲;2)隨訪時間>6個月;3)思維清晰,具有一定的學習能力;4)無精神疾病或者精神病史;5)滿足WHO(世界衛生組織)1999年發布的關于2型糖尿病的分型及診斷標準[5],為2型糖尿病確診患者;6)自愿參與本研究。
排除標準:1)嚴重心腦血管疾病者;2)嚴重心臟病患者;3)認知學習能力有障礙者;4)不同意參加本研究者;5)1型糖尿病患者。
1.2 研究對象及分組
從2019年3—10月在本院接受治療的200例2型糖尿病患者中選出100例為研究對象,按隨機數字表法,將其分為研究組與對照組,每組50例。對照組:男27例,女23例;年齡35~83歲,平均(54.01±2.63)歲;病程1~19年,平均(8.46±3.09)年。研究組:男26例,女24例;年齡36~82歲,平均(25.36±2.23)歲;病程1~18年,平均(8.53±2.97)年。2組患者性別、年齡、病程比較差異無統計學意義(P>0.05),存在可比性。患者及其家屬均知情認可本研究,且簽訂書面協議。本研究經本院醫學倫理委員會核準。
2 方法
2.1 護理方法
對照組患者實施傳統的教育模式,包括飲食干預、運動干預、遵醫囑用藥重要性等。研究組在傳統的教育模式上,實施全程健康教育模式,該模式強調全程跟蹤教育,既有住院時期的健康宣教,亦有出院之后的健康宣教,詳細的實施策略如下。
2.1.1 住院時期
1)收集患者的一般資料,包括:性別、年齡、學歷、飲食狀況、對糖尿病疾病的基本認知、家庭條件等。2)集體結合一對一的教育方式進行知識宣教,并發放糖尿病健康小冊子進行教育學習,包括自主學習運動、飲食、血糖監測、糖尿病的基本知識、疾病的預防等。3)對胰島素注射患者講授注射胰島素的注意事項:注射胰島素前要進行皮膚消毒、藥品要混勻,不可隔著衣服進行注射,注射完要及時更換針頭,注射時針頭要停留至少5 s等。4)每周四下午定時舉辦健康知識教育座談,針對不同的患者,結合他們的身體狀況和病情、文化程度等進行一對一的教育,認真傾聽患者主訴,提出有針對性的意見,詳細答復患者及其家屬的疑問。5)完善反饋機制,讓患者定期答卷,了解患者對疾病知識的掌握程度,根據情況再進行一對一有針對性的教育,直到掌握情況良好。6)讓患者家屬共同參與健康教育過程,尤其是陪護家屬,讓他們參與到患者的健康教育管理和督促中。7)在教育過程中,針對患者的消極態度進行一對一的心理干預,獲取家屬支持,建立溫馨的家庭環境,給予患者情感支持。
2.1.2 出院時
1)采用密西根中文版糖尿病知識測量表[6]對患者的糖尿病知識進行測試,加強薄弱環節知識的教育,使他們在出院時能夠熟練掌握糖尿病的相關知識。2)再次向患者傳達出院后的重要注意事項,及時進行自我監測的重要意義。3)強調要遵醫囑,指導患者進行自我管理。4)強調患者家屬應參與患者的疾病健康教育過程。5)完善交流平臺,對于會使用微信的患者可以將其納入微信群管理,定期推送健康飲食以及疾病防治手段等知識;對于未納入微信群的患者則以紙質材料、電話隨訪、面對面方式為主。6)完善隨訪機制,通過微信或者電話、短信等方式建立復診提醒系統。
2.1.3 出院后
1)通過復診提醒系統,在復診前1周由小組護師告知患者,未及時復診者則通過電話詢問原因,并做好患者隨訪記錄。2)出院后由護士定期對患者進行電話回訪,了解他們的自我管理情況以及用藥情況,對提出來的疑問進行及時準確的解答,且深入強化宣教。3)結合患者的個體特點及個性需求,定期組織糖尿病患者病友俱樂部活動,傳授相關知識,患者可以交流在自我管理過程中遇到的問題和感想,在愉快的活動中增強知識技能以及自我管理能力。
2.2 效果評判
1)患者對護理服務的滿意率。通過本院自行研制的《糖尿病患者對護理服務滿意率調查問卷》進行相關調查。滿意率包括:非常滿意、滿意及不滿意。滿意率=(滿意+非常滿意)例數/總例數×100%。
2)糖尿病知識掌握程度。以密西根糖尿病知識測試量表(中文版)[6]進行測試,共23分。良好:分數>20分;一般:15~20分;差:<15分。對知識掌握的良好率=良好例數/總例數×100%。
3)分別于干預前、干預后3個月、6個月到醫院復查餐后2 h血糖、空腹血糖及糖化血紅蛋白。
4)糖尿病患者不良行為以及不良行為次數是患者在調查問卷中回答的事件及次數。低血糖患者為血糖值≤3.9 mmol·L-1。其他的不良行為事件為服藥不規律,注射胰島素不規范、注射前未進行皮膚消毒、注射后未及時更換針頭等,導致患者出血、疼痛、感染等并發癥發生。
2.3 統計學方法
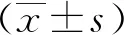
3 結果
3.1 糖尿病知識掌握良好率及護理服務滿意率
研究組患者糖尿病知識掌握良好率及護理服務滿意率高于對照組(均P<0.05),見表1。
3.2 干預前后血糖水平和糖化血紅蛋白的變化
干預3個月及6個月后,2組患者餐后2 h血糖、空腹血糖水平較干預前降低,且研究組低于對照組(均P<0.05),見表2。
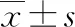
表2 2組患者干預前后血糖水平和糖化血紅蛋白變化
3.3 出院后低血糖和自護不良行為發生率
研究組患者的低血糖及自護不良行為發生率明顯低于對照組(P<0.05),見表3。

表3 2組患者出院后低血糖和自護不良行為發生率比較
4 討論
2型糖尿病作為一種慢性病,若不給予有效的正規治療,隨著病情的惡化,可導致許多器官及系統產生嚴重的并發癥[7]。健康教育可傳播疾病知識、相關的治療常識,以及對患者或其照護人心理、行為的干預,促進患者和照護人不良心理或行為的變化,提升他們對疾病的科學認知,化解負性情緒,從而實現推動疾病轉歸的目的[8-9]。通過有效的健康教育,患者增強了對糖尿病知識的掌握度,掌握了一定的技能及護理方法,能夠使患者成功管控自己的病情[10]。傳統健康教育模式基于護理目標,易產生片面化且過于統一化,具有盲目性、缺少針對性,教育方式形式化,簡單的護理指導達不到良好的效果;同時,患者由于缺乏系統完整、有針對性的健康教育,在出院以后不能夠對自身進行良好的管理,從而產生血糖波動和各種并發癥。全程健康教育模式是全程的、有針對性的、個性地了解患者在健康方面的需求,用科學的健康知識引導患者,順應患者的各種需求。
4.1 全程健康教育模式有助于患者掌握糖尿病知識
本研究結果顯示,干預后研究組患者掌握糖尿病知識的良好率明顯高于對照組(P<0.05),究其原因,或許是經由多元化的教育,患者對于糖尿病知識的掌握水平明顯提升;個性化的健康教育模式滿足了患者的內心需求,并結合心理疏導及反饋機制,通過問卷的形式,促使患者主動而積極地去掌握相關疾病知識[11]。
4.2 全程健康教育有助于患者血糖水平的改善
本研究結果顯示,干預后3、6個月后,研究組患者空腹血糖、餐后2 h血糖水平均明顯低于對照組(P<0.05)。其原因可能有:全程的健康教育模式干預,促使了患者掌握了更多的疾病知識,從而在行為上更有利于病情的改善,飲食、運動方面都有所控制。臨床相關研究指出[12],全程健康教育模式能夠提升患者的心理疏導水平及自我管理能力,進而提升了管控血糖水平的成效。
4.3 全程健康教育模式明顯減少了患者出院之后低血糖和自護不良行為的發生率
本次研究結果顯示,研究組低血糖和自護不良行為的發生率都低于對照組(P<0.05)。其原因為在護理過程中及時告知患者糖尿病知識、控制飲食、合理用藥相關。臨床中,患者在相同部位重復注射易造成皮下硬結,在注射過程中,一次次沒有混勻胰島素,不當注射胰島素造成皮膚受損,沒有規律地使用藥物,常常在注射之前不開展消毒工作[13-14]。而研究組中僅有1例患者在注射胰島素時忘記消毒導致。這些不良的行為均由于疾病相關知識缺乏導致,反映了全程健康教育對改善病情的重要性。同時,研究組患者對護理工作的滿意率明顯高于對照組,提示全程健康教育模式可以顯著提高患者對護理工作的滿意率,有利于構建和諧的護患關系。綜上所述,全程健康教育護理模式有助于控制患者的血糖水平,強化患者對糖尿病知識、技能的掌握,降低出院后不良事件的發生率,提升2型糖尿病患者護理服務滿意率。

