CT引導下經皮肺穿刺活檢對不同大小肺結節的診斷效能及并發癥相關因素分析
王立學,董鴻鵬,白博鋒,趙本琦,楊寧,鄭卓肇,馬永強
近年來,臨床逐漸開始廣泛采用低劑量胸部CT進行肺癌篩查工作,越來越多的肺部直徑≤10 mm小結節被發現[1]。肺部小結節的早期診斷對選擇治療方案和預后均有重要意義,但由于缺乏典型影像學特征,定性診斷困難,對于這些病灶的活檢是難以回避的臨床問題。CT引導下經皮肺穿刺活檢(CT-CNB)是目前臨床對肺部病變進行定性診斷的常用方法[2],但其對于直徑≤10 mm小結節病灶診斷準確性及操作安全性評估,文獻報道較少[3-5]。文章回顧性分析202例 CT 引導下肺結節穿刺活檢結果,通過比較不同大小結節的穿刺活檢診斷符合率和并發癥發生率并分析并發癥的影響因素,探討該技術對于不同大小肺結節的診斷應用價值及操作的安全性。
材料與方法
1.研究對象
回顧性分析北京清華長庚醫院2014年9月-2018年9月CT引導下經皮肺穿刺活檢的202例患者的臨床及穿刺數據資料,其中直徑(D)≤10 mm肺結節21例,10 mm
2.引導設備及器材
采用GE Light speed VCT 64排螺旋CT機,選用18Ga×15 cm BioPinceTM全自動活檢針和17Ga×11.8 cm Argon同軸套管針(Argon Medical Devices USA &Canada),自制金屬體表定位標記物。
3.穿刺方法
術前準備:術前簽署知情同意書。術前常規檢測血常規、凝血六項、術前感染八項和心電圖檢查,服用抗凝或抗血小板聚集藥物患者停藥1周后穿刺。術前對患者進行呼吸訓練,叮囑患者反復練習淺吸氣狀態下屏氣,每次幅度一致。
操作方法:根據病灶位置選擇適合的穿刺體位,CT掃描觀察結節與周圍血管和葉間胸膜的毗鄰關系,與胸壁、肺門及心臟大血管的距離,選擇穿刺路徑以避開肺大泡、葉間胸膜、較大血管和支氣管,緊鄰心臟大血管結節避免穿刺路徑指向心臟大血管為原則(圖1)。選擇病灶最大截面為穿刺中心層面,病灶內有壞死區應避開,按照CT定位線體表劃線標記穿刺中心層面并固定體表金屬定位標記物,以2.5 mm或5.0 mm層厚、2.5 mm或5.0 mm層間距掃描擬穿刺層面及上下層面共3~5層,根據體表定位標記物選定穿刺點,測量穿刺點到預定穿刺目標的距離和角度。常規消毒鋪巾后,穿刺點進針用1%利多卡因沿穿刺路徑浸潤麻醉胸壁,然后用17Ga×11.8 cm同軸套管針先穿刺至胸壁接近胸膜處,在胸膜外調整好方向,使同軸活檢針延長線穿過結節最大截面中心,囑患者屏氣快速穿過胸膜進入病變,如需調整穿刺針角度和深度,針尖不退出胸膜外,避免胸膜反復穿刺,距胸膜大于30 mm結節或毗鄰心臟、血管結節選擇分步進針方式[6],以針尖進入病灶最大截面近胸膜側不小于2 mm為穿刺成功(圖2、3),根據病灶大小確定取材長度(5~30 mm),變換方向取材,從不同方向多點取材以提高穿刺活檢的準確率,盡可能獲取足夠的組織以同時滿足可能后期基因檢測的要求,取材結束后沿穿刺路徑方向拔出套管針至胸壁,CT掃描觀察有無氣胸、病灶周圍及穿刺針道周圍有無出血或其他并發癥。如發現肺壓縮超過30%氣胸則將同軸套管穿刺進入胸腔進行抽氣,如發現為交通性氣胸者則術后選擇胸腔閉式引流術。術后氣胸患者常規進行心電及血氧飽和度監測。
病例排除標準:①呼吸無法配合患者;②病灶位于無法避開血管、心臟等器官的位置;③穿刺入路存在肺大泡病灶的患者。
穿刺結果判定標準:①穿刺活檢組織如病理結果為正常肺組織、膈肌等為取材失敗;②穿刺活檢病理為惡性腫瘤的,視為病理診斷明確;③穿刺活檢病理良性結果的,需經過手術證實或治療以后病灶消失、縮小及病灶穩定至少半年以上的,確定為病理正確。通過對比穿刺結果和臨床結果,得出穿刺活檢準確率。
5.統計學方法
采用SPSS 24.0軟件對數據進行統計分析。氣胸及肺出血發生率的性別及肺結節密度比較采用χ2檢驗,其他影響因素的比較采用Mann-WhitneyU檢驗,以P<0.05為差異具有統計學意義。依據所觀測指標與氣胸、肺出血發生情況進行相關性分析,其中以可能引起各并發癥的因素為自變量,以各并發癥的發生率為因變量,分別對單因素和多因素進行Logistics回歸分析。
結 果
1.穿刺活檢結果及大小不同肺結節并發癥發生率
202例病例中3例取材為正常肺組織,余199例均成功取得病理組織,其中23例病例失訪或無手術結果證實(表1)。
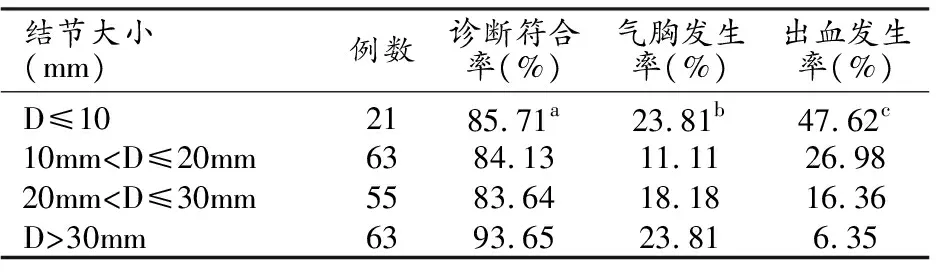
表1 不同大小結節組穿刺診斷準確率和并發癥發生率比較
202例患者中術后掃描37例出現氣胸,發生率約為18.32%(37/202),其中26例為少量氣胸,未給予處理,1周之內均自行吸收,10例患者進行抽氣治療后有效,1例患者行胸腔閉式引流治療;40例患者出現肺出血,發生率約為19.8%(40/202),表現為病變周圍和(或)穿刺針道周圍出現斑片狀模糊影,未做處理,隨診觀察自行吸收;其中少量咯血2例,發生率約為1%(2/202),未予以特殊處理,于術后1小時內停止。未發生感染、腫瘤針道種植、空氣栓塞等嚴重并發癥。
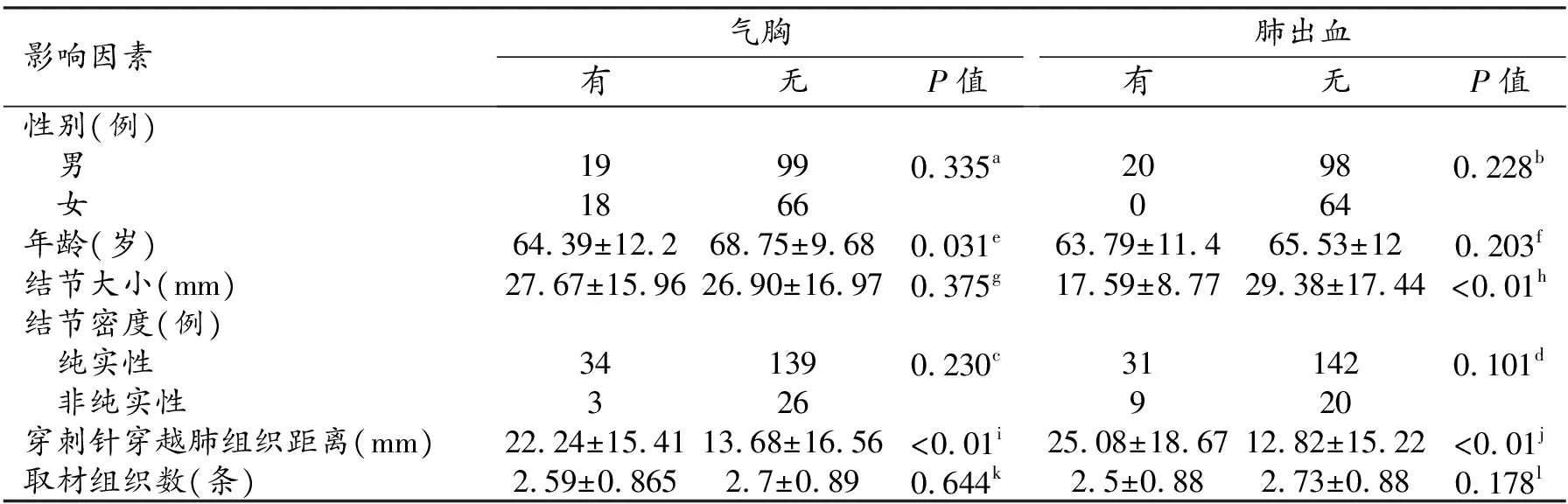
表2 并發癥影響因素分析
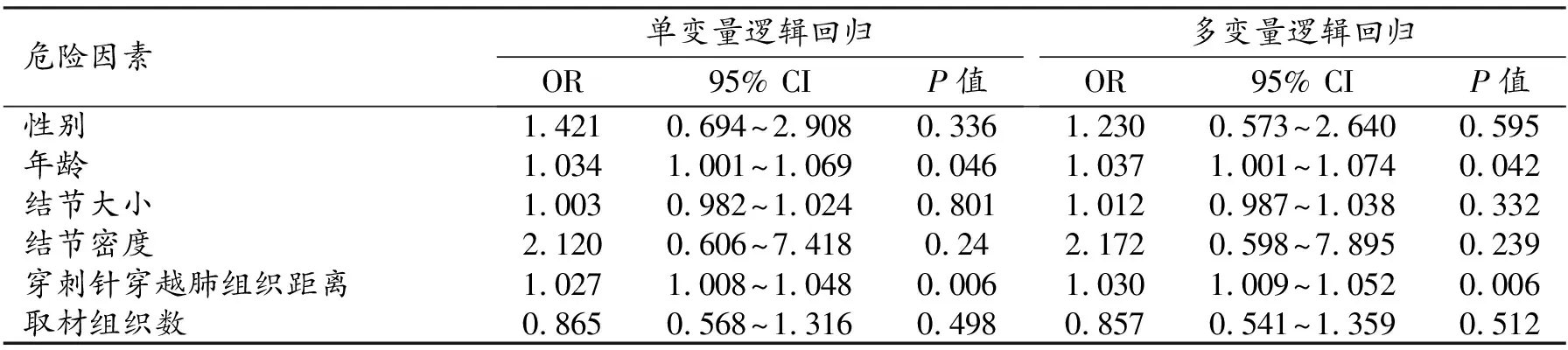
表3 CT-CNB肺部病變發生氣胸的獨立危險因素
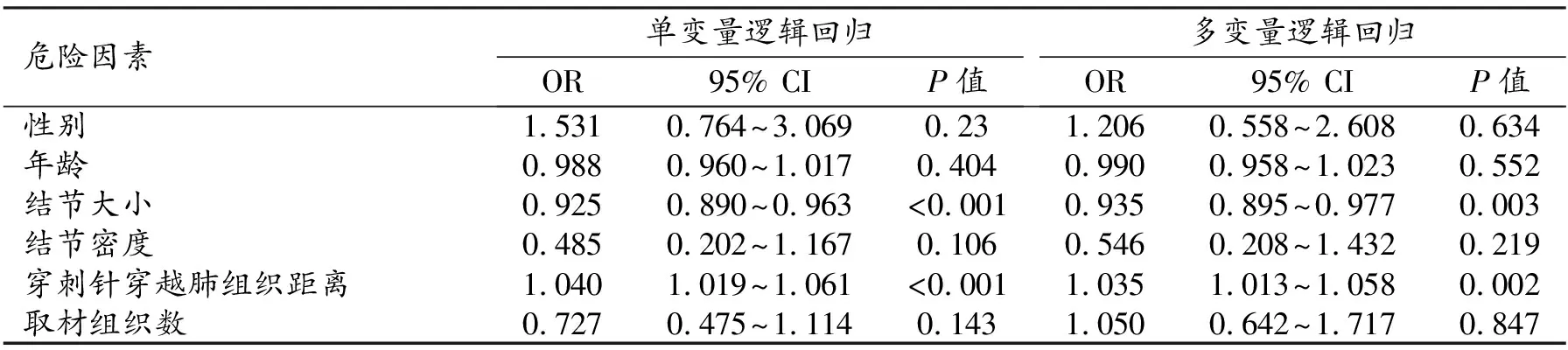
表4 CT-CNB肺部病變發生肺出血的獨立危險因素
分別統計發生氣胸、肺出血并發癥與沒有相應并發癥各影響因素之間的差異,影響氣胸發生率的因素包括年齡(U=2357.5,P=0.031)及穿刺針穿越肺組織距離(U=1888.5,P<0.01),影響肺出血發生率的因素為結節大小(U=1757.5,P<0.01)及穿刺針穿越肺組織距離(U=1835.5,P<0.01),參見表2。
2.并發癥發生的危險因素分析
多因素 Logistic 回歸分析提示氣胸發生的危險因素中包括年齡(OR=1.037,95% CI:1.001~1.074,P=0.042)及穿刺針穿越肺組織距離(OR=1.030,95% CI:1.009~1.052,P=0.006),且氣胸發生率與兩者均呈正相關(表3)。肺出血的危險因素包括結節大小(OR=0.935,95% CI:0.895~0.977,P=0.003)及穿刺針穿越肺組織距離(OR=1.035,95% CI:1.013~1.058,P=0.002),且肺出血發生率與結節大小呈負相關,與穿刺針穿越肺組織距離呈正相關(表4)。
討 論
CT引導經皮肺穿刺活檢術是臨床明確肺內病灶性質的一種重要方法,尤其是直徑≤10 mm的結節,因病灶越小,形態學的特異性往往越不明顯,因而對于直徑≤10 mm肺部小結節影像學往往無法做出診斷[7]。然而肺小結節早期診斷對治療非常重要,病理結果有助于臨床醫師選擇治療方案。CT引導經皮肺穿刺活檢術對病灶的定位準確,且診斷準確率也呈逐年提高的趨勢[8],但是因為這項技術可能誘發的并發癥限制了其在臨床的廣泛應用和普及。CT引導經皮肺穿刺活檢術的主要并發癥為氣胸和肺出血,但是各項研究中的發生率大不相同,氣胸發生率平均約20%[9],肺出血發生率約7%~30%[10]。本研究氣胸的發生率約18.32%,肺出血的發生率約為19.8%,與文獻報道大致相仿。一般認為氣胸和肺出血的發生與病灶大小、距胸壁的距離、肺的基礎疾病、操作者技術及穿刺針通過胸膜次數有關[11-12]。
1.氣胸危險因素分析
本研究穿刺術后氣胸的患者為37例(18.32%)。氣胸發生的主要原因是穿刺時肺和胸膜損傷。本研究表明,年齡及穿刺針穿越肺組織距離這兩種因素與氣胸的發生率呈正相關。所以筆者總結認為氣胸發生的原因可能是:①隨著年齡的增長,肺組織彈性下降,穿刺針拔出后周圍肺組織和胸膜閉合不良造成氣胸。②人在呼吸時,臟層胸膜與壁層胸膜之間存在滑動,因為穿刺針相對胸壁肌層固定而形成間接摩擦[9],當穿刺針穿越肺組織距離較長時,這種摩擦作用更為明顯;而且Ohno等[10]認為穿刺針穿越肺組織距離越長,損傷到較粗支氣管的機會就會越高,出現氣胸的概率自然越大。
2.肺出血危險因素分析
肺出血是經皮肺穿刺另一種常見并發癥,本研究術后肺出血的患者為40例(19.8%)。肺出血的主要原因是肺部血管損傷,本研究表明,結節大小與肺出血的發生率呈負相關,而穿刺針穿越肺組織距離呈正相關。所以筆者總結認為肺出血發生的原因可能是:①病灶距離胸壁越遠,穿刺針穿越肺組織距離越長,損傷周圍肺實質內細小血管可能性就越高,因而發生肺出血的可能性越大。②當病灶較小時,受呼吸影響更大,穿刺過程中調整穿刺針的進針次數增加,造成肺損傷出血的發生率增高。③由于病灶較小,為了獲取足夠組織標本,取材時可能超出病灶邊緣切割到部分正常肺組織而導致結節周圍出血發生率增高。④由于部分病灶靠近心臟及大血管,穿刺針穿越肺組織距離長,在穿刺過程中采用肺內分步進針的方式,從而導致針道出血的發生率增高。
3.直徑≤10 mm肺小結節穿刺
CT引導經皮肺穿刺活檢術診斷肺孤立性小結節的主要目的是提高診斷的準確性,降低并發癥發生率。一般認為對于直徑≤10 mm肺部小結節,由于受呼吸運動影響更大,穿刺難度大,穿刺所獲組織較少, 穿刺成功率和病理診斷準確率低于較大病灶的穿刺。Choi等[3]對290例直徑≤10 mm肺結節采用CT引導穿刺,診斷符合率為87.9%。本研究21例直徑≤10 mm肺結節CT引導下穿刺診斷符合率為85.71%,與文獻結果基本一致;且與直徑>10 mm結節各組比較并差異無統計學意義。筆者總結提高直徑≤10 mm肺部小結節穿刺活檢診斷符合率的可能因素是:①隨著螺旋CT薄層掃描的廣泛普及,可準確顯示直徑≤10 mm肺部小結節的大小、位置及與鄰近血管、臟器結構間的解剖關系,提高病灶定位;CT引導設備的發展和穿刺器械的改進,為CT引導下直徑≤10 mm小結節穿刺活檢技術上提供了保障。②直徑≤10 mm小結節在CT引導下穿刺相對更容易受呼吸運動影響而偏離病灶最大截面層面,因此本研究認為對于直徑≤10 mm肺小結節穿刺活檢叮囑患者嚴格保持體位不動并每次幅度一致屏氣配合至關重要,結節位置相對固定,可明顯提高穿刺成功率和病理診斷符合率[13]。③沿穿刺方向取材后,再輕度向足側和頭側變換方向取材也可避免由于患者吸氣幅度不一致導致取材瞬間針尖偏離結節引起取材失敗。
綜上所述,引起CT引導下經皮肺穿刺活檢并發癥發生的因素有很多,常見氣胸和肺出血這兩種并發癥的發生可能是由多個因素共同導致的結果,而具體到每一位患者時單一因素在引發這些并發癥發生中所承擔的作用大小不盡相同。本研究結果顯示,對于不同大小肺結節穿刺活檢診斷符合率、穿刺成功率和穿刺術后氣胸的發生率并無太大差異;對于直徑≤10 mm小結節穿刺活檢,術者的熟練操作水平和患者良好的呼吸訓練和配合是穿刺成功的重要前提,同時根據病灶的位置以及和心臟大血管、葉間胸膜的毗鄰關系,設計最合理穿刺路徑,取材適度的活檢組織,以盡可能減少對胸膜和肺組織的損傷,可將并發癥的發生率降到較低水平。對于直徑≤6 mm小結節,如果預測并發癥發生率較高時,可考慮短期隨訪觀察。