降鈣素原及D-二聚體檢測對急診膿毒癥患者病情及預后的預測價值分析
趙 茜,李 劍,李素彥,徐 鑫,齊惠軍,李建國
膿毒癥是指感染合并有全身炎癥反應的表現,是創傷、燒傷、休克及感染等臨床急危重癥患者的嚴重并發癥之一;可累及多個器官組織,引起包括高熱、寒戰、呼吸急促等生命體征變化,瞻妄、昏迷等意識改變及胃腸道反應等癥狀。膿毒癥患者多并發水電解質和酸堿平衡失調、深靜脈血栓形成等,重癥患者可出現膿毒癥休克、心肌炎、多器官功能異常綜合征[1]。膿毒癥可出現于任何年齡階段的人群,起病急驟且病程異常兇險,一般預后也比較差,嚴重威脅了患者生命[2]。隨著嚴重膿毒癥和膿毒癥休克指南的發布,液體復蘇、早期抗感染治療和循環支持等集束化治療措施不斷發展,越來越多的膿毒癥患者可在早期規范治療下避免發生循環衰竭和進入急性窘迫綜合征階段[3]。相關資料表明,晚期膿毒癥患者存在二次感染的風險,更為重要的是二次感染可將急性膿毒癥患者的病死率提高近5倍[4]。因此,有效的防治急性膿毒癥患者病情加重及復發有助于改善預后,降低該病的病死率。降鈣素原(procalcitonin,PCT)是診斷和檢測細菌炎性疾病感染的參數之一,D-二聚體是反映凝血酶與纖溶酶產生的理想指標[5]。相關學者指出可將兩者作為預測急性膿毒癥患者預后的相關指標,但目前仍存在部分爭議。本研究回顧性分析了91例急性膿毒癥患者的臨床資料,就PCT及D-二聚體檢測對其病情及預后的預測價值進行探討。現報告如下。
1 資料與方法
1.1一般資料 回顧性分析我院急診科2017年2月—2019年2月收治的91例急性膿毒癥患者的臨床資料,其中資料不完整者3例,故最終納入88例。①納入標準:實驗室生化檢查等均符合《2016年膿毒癥最新定義與診斷標準》[6]者;臨床資料完整者;患者及家屬對本研究知情并簽署同意書。本研究已通過我院醫學倫理委員會批準。②排除標準:合并惡性腫瘤者;嚴重血液系統疾病者;近半年內服用過免疫制劑者;嚴重心、肺、肝、腎等重要臟器疾患者。按照膿毒癥的分級標準分為膿毒癥組36例、重度膿毒癥組25例及膿毒癥休克組27例;另外根據28 d內膿毒癥患者預后分為存活組65例和死亡組23例。3組性別、年齡、累及系統比較差異無統計學意義(P>0.05),具有可比性。見表1。

表1 3組膿毒癥患者一般資料比較
1.2方法 記錄納入者生命體征及實驗室檢驗指標,包括白細胞(WBC)、中性粒細胞計數(NEU)、超敏C反應蛋白(hs-CRP)。記錄患者入院24 h內急性生理與慢性健康狀況評分系統Ⅱ(APACHEⅡ)。比較各組入院后第1、3、5天的PCT及D-二聚體含量水平。統計納入者28 d內預后情況,分析不同預后情況(死亡或存活)下患者PCT和D-二聚體水平含量及相關因素。
1.3觀察指標 ①預后情況:統計3組預后情況,計算并比較其病死率。②血清D-二聚體:入院后抽取患者靜脈血5 ml,以免疫比濁法進行測定血清D-二聚體,試劑盒采用strumentation Labora-tory Co公司的試劑盒,并嚴格執行試劑盒上的使用標準,按說明書進行操作。D-二聚體正常值為<0.3 mg/L。③PCT:入院后抽取患者靜脈血5 ml,采用自動電化學發光遷移分析儀Cobas e602對該值進行測定,按說明書進行操作。PCT正常值為<0.05 ng/ml。
2 結果
2.1納入者預后情況 膿毒癥組28 d內病死率為8.33%(3/36);重度膿毒癥組28 d內病死率為52.00%(13/25);膿毒癥休克組28 d內病死率為62.96%(17/27)。膿毒癥體克組和重度膿毒癥組28 d內病死率高于膿毒癥組,且膿毒癥休克組高于重度膿毒癥組(P<0.01)。
2.2PCT、D-二聚體比較 膿毒癥休克組和重度膿毒癥組PCT及D-二聚體高于膿毒癥組,且膿毒癥休克組高于重度膿毒癥組(P<0.01)。見表2。
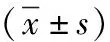
表2 3組膿毒癥患者PCT、D-二聚體比較
2.3單因素分析 死亡組PCT、D-二聚體、年齡、WBC、APACHEⅡ評分、hs-CRP評分高于存活組(P<0.05);但2組NEU比較差異無統計學意義(P>0.05)。見表3。
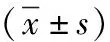
表3 急性膿毒癥患者預后單因素分析
2.4多因素分析 將上述有統計學意義的因素代入Logistic回歸分析,結果顯示,年齡>50歲、PCT>0.05 ng/ml、D-二聚體水平>0.3 mg/ml是影響急性膿毒癥預后的獨立危險因素(P<0.01)。見表4。

表4 急性膿毒癥患者預后的多因素Logistic回歸分析
3 討論
膿毒癥是感染所致的系統性炎癥反應綜合征,其病因以肺部感染為主,其次是腹腔感染和泌尿系感染[7-8]。重度膿毒癥常伴有器官功能不全、低灌注或低血壓,并可最終發展為膿毒癥休克導致死亡[9]。據徐大民和楊莉[10]統計,膿毒癥的病死率為18%~25%,盡管目前關于膿毒癥的診斷指南不斷更新,但膿毒癥仍然是ICU患者發生死亡的主要原因。對膿毒癥患者病情進行有效的評估是及時應用治療措施、避免不良預后的重要步驟。血液及體液培養雖在臨床上應用較廣泛,但因其耗費的時間長、相關疾病的檢出率比較低等缺點對膿毒癥的早期診斷十分不利,因此尋求膿毒癥有效預后指標已引起廣泛的關注[11-12]。
PCT是一種無激素活性糖蛋白,是降鈣素的前體激素[13],由甲狀腺C細胞分泌,且含量非常的低(正常人群<0.05 ng/ml);而在嚴重真菌、寄生蟲或細菌感染情況下,PCT水平將發生異常升高狀況[14]。PCT對于鑒別各種細菌尤其是革蘭陰性細菌引起的血行感染有非常高的敏感性,因此已經成為被廣泛認可的細菌感染生物學標志之一[15]。汪燕和嚴靜[16]通過研究一例膿毒癥患者的相關病歷資料,發現該例患者腸漏腹腔感染沒有得到明顯控制時,PCT值始終遠遠高于正常參考值,而當感染控制后可以觀察到PCT的含量水平持續下降。膿毒癥患者PCT含量與感染的程度存在一定關系。本研究結果顯示,膿毒癥休克組PCT最高、重度膿毒癥組次之、膿毒癥組PCT含量最低;存活組PCT含量顯著低于死亡組;同時相關性分析顯示,PCT水平與膿毒癥患者預后呈顯著正相關,也就是說PCT水平愈高,患者預后差的概率越大;進一步證實了PCT在膿毒癥早期診斷、病情及預后評估中的重要價值。
急性膿毒癥患者發生彌漫性血管內凝血綜合征是其凝血功能發生衰竭的體現,對于該癥進行早期診斷已成為不可忽視的問題之一[17-18]。D-二聚體是最簡單的纖維蛋白經過活化和水解產生的一類降解產物,其主要來源于纖溶酶溶解的交聯纖維蛋白凝塊,因此D-二聚體的生成或升高反映了機體內凝血和纖溶系統的激活和亢進,其高度的敏感性對于反映纖維蛋白溶解功能有重要意義[19]。張娙等[20]采用相關分析發現,以患者死亡作為截點,D-二聚體對患者預后的評估能力為中等水平。本研究結果顯示,膿毒癥休克組和重度膿毒癥組D-二聚體水平高于膿毒癥組,同時D-二聚體含量與急性膿毒癥患者預后呈正相關,提示對急性膿毒癥患者D-二聚體水平進行檢測有積極意義。
綜上所述,年齡、PCT、D-二聚體水平是膿毒癥患者死亡的獨立危險因素,可作為膿毒癥診斷、治療及預后評估的有效指標,重視PCT、D-二聚體水平檢測對改善急性膿毒癥預后有重要意義。

