輸血前開展不規則抗體檢驗價值分析
王云凌
【摘 要】 目的:為輸血患者安排不規則抗體檢驗,探究其對于輸血安全的積極價值。方法:從科室內輸血患者中遴選出1500例,均于2016年4月至2019年4月入院。于輸血前,安排患者進行不規則抗體檢驗,就檢驗結果開展分析。結果:經統計,1500例輸血患者中共檢出13例不規則抗體,檢出率為0.87%。828例男性受檢患者陽性率為0.60%;672例女性患者陽性率為1.64%,顯著較高。具有妊娠史的女性患者檢出陽性率為2.62%;較未妊娠患者檢出陽性率高。患者輸血次數越多,其檢出陽性率越高。結論:為輸血患者安排不規則抗體檢驗十分重要,可降低輸血風險。
【關鍵詞】
輸血患者;不規則抗體檢驗;陽性率
輸血指的是全血、由血液制備的各種有形或無形成分的輸注,嚴格來說,造血干細胞也算是一種特殊的輸血。全血適用于急性失血、圍產期、圍手術期等大出血狀況輸血[1-2]。輸血前僅實施血型鑒定難以保障輸血安全,本次研究為輸血患者安排不規則抗體檢驗,總結如下。
1 資料與方法
1.1 一般資料
從科室內輸血患者中遴選出1500例,均于2016年4月至2019年4月入院。男性患者828例,女性患者672例,年齡段:7~73歲,平均(38.42±5.16)歲;其中744例患者輸血1次,401例患者輸血2次,355例患者輸血超過2次;輸血原因:842例為手術需要,218例貧血,331例妊娠,109例創傷;女性患者中305例具有妊娠史,367例是未妊娠者。上述一系列資料經對比P>0.05。
1.2 納入與排除原則
納入:符合輸血適應證;每次輸血量200~1800mL;患者及家屬對研究內容全然知情。排除:非自愿參與。本研究已通過倫理委員會審核。
1.3 方法
為所有患者安排不規則抗體檢驗,具體操作:抽取血液3mL,放置于37℃的水中進行處理。10min后開始離心處理,轉速設置為3000r/min。將患者抗體篩選細胞編號、基線資料標記在微柱凝膠卡上,隨后取抗體篩查血液10μL、受驗血清40μL、緩沖液50μL,加入微柱凝膠卡,放置于孵育器中,溫度設置為37℃。10min后開始離心處理,持續離心5min,觀察檢驗結果。隨后取1支陽性對照試管,添加Rh(D)陽性紅細胞(5%)及IgG抗D血清;1支陰性對照試管,添加AB型血清、Rh(D)陽性紅細胞(5%);1支標記好的試管,添加被檢血清及相應篩檢紅細胞(5%)。放置于孵育器中,溫度設置為37℃,1h后利用0.9%的氯化鈉溶液沖洗,添加抗球蛋白試劑,再次離心。觀察結果,對照試管、標記試管出現凝聚,陰性對照試管內未凝聚,即為陽性,表示血清中存在不規則抗體[3-4]。
1.4 觀察指標
檢驗結束后,詳細觀察檢驗結果。陰性:紅細胞液均勻沉積于試管底部;陽性:紅細胞液在微柱上部沉積。對于檢出不規則抗體的類型、人數進行統計,獲得基線資料,錄入表格進行對比。
1.5 統計學方法
選擇SPSS 18.0軟件提供數據支持,不規則抗體檢出類型以[n(%)]的形式錄入表格,采用卡方檢驗;檢驗顯著性水平設為0.05,數據對比P<0.05,表示差異具統計學意義。
2 結果
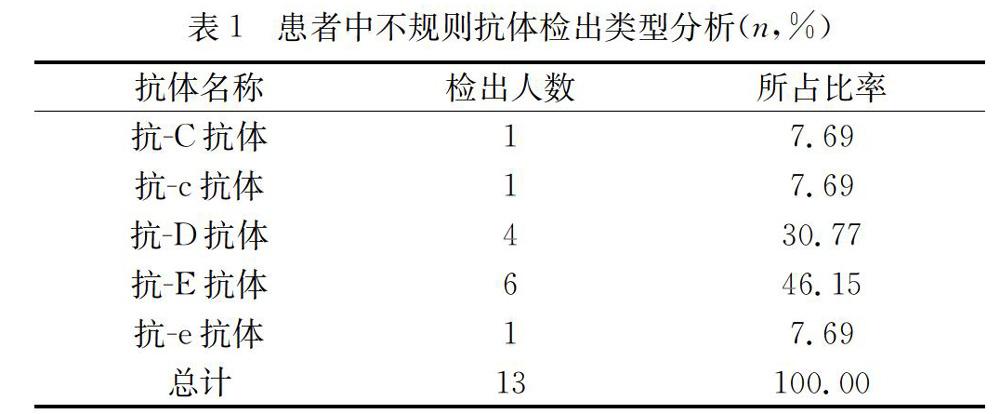
2.1 1500例患者中不規則抗體檢出類型分析
經統計,1500例輸血患者中共檢出13例不規則抗體,檢出率為0.87%。包括抗-C抗體、抗-c抗體、抗-e抗體各1例,抗-D抗體4例,抗-E抗體6例。其中抗-E抗體所占比例最重,為46.15%,其次是抗-D抗體,為30.77%。見表1。
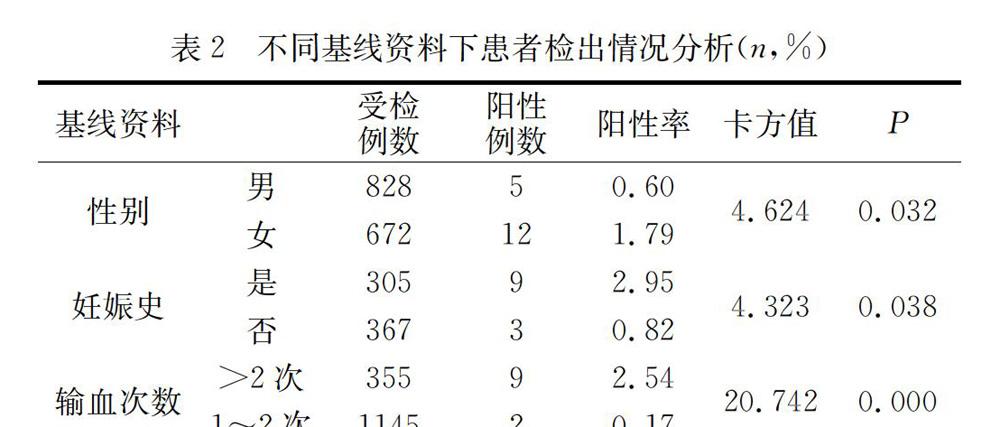
2.2 不同基線資料下患者檢出情況分析
經統計,828例男性受檢患者中,檢出5例,陽性率為0.60%;672例女性患者中,檢出12例,陽性率高達1.79%,數據對比P<0.05。女性患者中305例具有妊娠史,檢出9例,陽性率為2.95%;367例未妊娠者中,檢出3例,陽性率為0.82%,數據對比得出P<0.05。355例患者輸血超過2次,其中檢出9例,陽性率為2.54%,輸血1~2次患者檢出2例,陽性率為0.17%,數據對比得出P=0.000。見表2。
3 討論
輸血為在對疾病進行診療時常用的方案,此方法可對危重癥患者生命安全予以挽救,使臨床死亡率降低。但在輸血期間一些患者因未開展必要的檢驗工作,明顯增加了輸血安全事故發生風險,對治療效果造成了嚴重影響[5-6]。近年來,我國醫療技術取得了卓越發展成就,加之輸血鑒定技術水平不斷進步,輸血反應率呈現下降趨勢,但不良反應率仍未有效降低。近年來,對于輸血患者而言,漸重視對不規則抗體檢驗技術應用,且獲得了較理想的作用[7]。凝聚胺檢測技術為常用對不規則抗體進行檢測的手段,此方案多用于對兩配對血型間有無相互穩定共存的交叉輸血進行診斷,進而可用于對ABO血型不符誘導的新生兒溶血病進行診斷、預防。但凝聚胺檢測技術僅可對含抗自身紅細胞抗體的狀況進行檢測,無法用于正常人群的評估,更無法展開橫向對比[8-9]。另外,此檢測雖具靈敏、簡單、快速等特征,但易對患者用藥產生影響,不易標準化。但不規則抗體檢驗為新型輸血前篩查方法,對此方法運用,可對血液匹配工作完成,只輸血準確率提高,促輸血誘導的并發癥降低。另外,不規則抗體檢驗工作的開展,可對受血與供血間相關血型方面的影響規避,輸血前篩查,無誤后,才在輸血治療中應用。針對篩查不全合格,或有多次輸血史者,可增加篩查級別,以保障輸血安全[10-11]。
臨床資料顯示,輸血過程中或結束后,患者易因輸入血液或其制品或所用輸注用具清潔不到位而出現不良反應。最常見的是發熱,多在輸血中或輸血后1~2h出現,部分患者伴有皮膚潮紅、頭痛、嘔吐等。其次是過敏反應,由患者屬于過敏體質,輸血后體內形成完全抗原而致敏。輕者出現皮膚瘙癢、血管性水腫,重者則呼吸困難,甚至過敏性休克。溶血反應最為嚴重,可因輸入異型血、變質血、血中存在影響血液pH變化的藥物引發。輸血10~20mL即可發生,患者頭痛、四肢麻木、胸悶,伴有寒顫、呼吸急促和血壓下降,嚴重者可導致死亡。據相關報道,目前溶血性輸血反應時有發生,此現象主要是不規則抗體引起的。因此,輸血前實施不規則抗體檢驗的十分重要,有利于后續治療工作的開展[12]。
不規則抗體指的是人體血清中抗-A、抗-B以外的其他血型抗體,也稱作意外抗體。其產生源于妊娠、輸血等刺激,健康人群中存在不規則抗體的幾率僅為0.4%~1.0%。出現輸血反應的患者輕則寒戰、發熱,延緩治療進程;重則破壞輸入的紅細胞,產生溶血性輸血反應,危及生命[13]。除此之外,對于妊娠期輸血患者,不規則抗體會導致新生兒患上溶血病,影響其智力發育、臟器發育,嚴重時還可能危及新生兒的生命安全。實施不規則抗體檢驗有助于血液選擇,從而避免輸注含有相應抗原的血液,保證輸血安全,同時減少反復交叉配血所需時間。上述結果中,1500例輸血患者中共檢出13例不規則抗體,檢出率為0.87%。女性患者檢出率高于男性,且具有妊娠史、輸血次數過多的患者檢出率更高。
總之,為輸血患者安排不規則抗體檢驗十分重要,可降低輸血風險。
參考文獻
[1] 趙學森.輸血前進行不規則抗體檢驗的應用價值分析[J].世界最新醫學信息文摘,2019,19(36):200,213.
[2] 孫麗明.輸血前進行不規則抗體檢驗的臨床意義與價值分析[J].中國現代藥物應用,2017,11(19):75-76.
[3] 張振周,劉自安.輸血前不規則抗體檢驗的臨床意義與價值分析[J].河南醫學研究,2017,26(19):3527-3528.
[4] 解元琳.輸血前不規則抗體檢驗的臨床價值分析[J].世界最新醫學信息文摘,2016,16(91):131.
[5] 閆優萍.不規則抗體檢驗對輸血的臨床意義[J].實用醫技雜志,2019,26(09):1148-1150.
[6] 梁寶華,黃燕芬,鄭博金,等.輸血前不規則抗體篩查在避免免疫溶血性輸血反應中的預防效果分析[J].檢驗醫學與臨床,2019,16(13):1880-1882,1885.
[7] 冷雪梅.淺析ENA抗體檢驗和血清體液免疫檢驗在診斷SLE方面的價值[J].當代醫藥論叢,2017,15(10):82-84.
[8] 張秋爽.輸血前進行不規則抗體檢驗的臨床意義和實際應用價值[J].當代臨床醫刊,2017,30(04):3286-3287.
[9] 孫麗明.輸血前進行不規則抗體檢驗的臨床意義與價值分析[J].中國現代藥物應用,2017,11(19):75-76.
[10]修廣巖.輸血前進行不規則抗體檢驗的臨床意義及應用價值研究[J].中國醫藥指南,2020,18(05):26-27.
[11]陶蓮娜.輸血前進行不規則抗體檢驗的臨床意義[J].現代診斷與治療,2019,30(24):4363-4365.
[12]楊競.輸血前進行不規則抗體檢驗的臨床意義和價值[J].中國實用醫藥,2018,13(35):86-87.
[13]莊中勝,邱琪珂.不規則抗體檢驗在輸血中的臨床意義以及對輸血安全的影響研究[J].黑龍江醫藥,2019,32(03):669-671.

