不同年齡段2型糖尿病患者血小板參數水平的研究 *
金紅玉,王志成,吳曉燕△
1.上海市青浦區中醫醫院檢驗科,上海 201700;2.復旦大學附屬華山醫院檢驗科,上海 200040
糖尿病是當前威脅全球人類健康最主要的三大慢性疾病之一,給個人、家庭帶來經濟負擔的同時,也給社會、國家帶來了巨大的經濟、醫療負擔。2型糖尿病(T2DM)是以胰島素抵抗和(或)胰島素分泌不足導致血糖水平升高為特征的代謝疾病,其患病一般隨年齡增長而升高。有研究發現,引起糖尿病患者血栓前狀態的因素中,血小板功能異常發揮著重要的作用[1]。T2DM患者高血糖[2]、高血脂[3]及血小板自身異常[4]都會導致血小板活性異常[5]。本研究對253例T2DM患者及253例健康體檢者血小板參數、空腹血糖(FBG)、糖化血紅蛋白(HbA1c)等指標進行回顧性分析,旨在探討血小板參數在不同年齡段T2DM患者中的水平差異及其對糖尿病并發癥早期診斷和預防的意義。
1 資料與方法
1.1一般資料 選擇2019年1月1日至2019年12月31日上海市青浦區中醫醫院門診、住院的T2DM患者253例作為T2DM組,其中男130例、女123例,年齡(51.89±1.038)歲;再按年齡分為4組:A組(31~40歲)、B組(>40~50歲)、C組(>50~60歲)、D組(>60~70歲)。選取同期體檢健康者253例作為對照組,其中男130例、女123例,年齡(52.80±1.044)歲;再按年齡段分為4組:a組(31~40歲)、b組(>40~50歲)、c組(>50~60歲)、d組(>60~70歲)。T2DM組和對照組性別、年齡等一般資料比較差異無統計學意義(P>0.05),具有可比性。T2DM組2型糖尿病診斷標準參照《中國2型糖尿病防治指南(2017年版)》:有糖尿病癥狀且隨機血糖≥11.1 mmol/L,或FBG≥7.0 mmol/L,或口服葡萄糖耐量試驗2 h血糖≥11.1 mmol/L。需重復一次檢測且結果相符,才能確診。排除標準:排除心力衰竭、發熱、感染性疾病、血液病、惡性腫瘤等疾病患者;近期服用抗血小板聚集藥、抗凝藥、他汀類藥物患者。
1.2方法 血小板計數(PLT)、平均血小板體積(MPV)、血小板體積分布寬度(PDW)、大血小板比率(P-LCR)的檢測采用日本Sysmex XN-2000型全自動血細胞分析儀以及配套試劑,采集患者靜脈血于EDTA-K2抗凝管中,至2 mL刻度處,輕輕混勻后上機檢測。FBG采用日立7600全自動生化儀以及配套試劑進行檢測,采集患者清晨空腹(至少8 h沒有進食熱量)靜脈血,采集患者靜脈血于有促凝劑的惰性分離膠管中,至5 mL刻度處,3 000 r/min離心10 min后上機檢測。HbA1c采用東曹G8以及配套試劑進行檢測,采集患者靜脈血于EDTA-K2的抗凝管中,至2 mL刻度處,輕輕混勻后上機檢測。
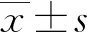
2 結 果
2.1T2DM組與對照組各項指標的比較 兩組間年齡、PLT、MPV比較,差異無統計學意義(P>0.05),PDW、P-LCR、FBG、 HbA1c比較,差異有統計學意義(P<0.05),見表1。
2.2不同年齡段的T2DM患者與對照者各項指標比較 A組與a組比較,年齡、PLT差異無統計學意義(P>0.05),MPV、PDW、P-LCR、FBG、HbA1c差異有統計學意義(P<0.05);B組與b組比較,PLT、MPV差異無統計學意義(P>0.05),年齡、PDW、P-LCR、FBG、HbA1c差異有統計學意義(P<0.05);C組與c組比較,年齡、PLT差異無統計學意義(P>0.05),MPV、PDW、P-LCR、FBG、HbA1c差異有統計學意義(P<0.05);D組與d組比較,年齡、PLT、MPV、PDW、P-LCR差異無統計學意義(P>0.05),FBG、HbA1c差異有統計學意義(P<0.05)。見表2。

表1 T2DM組與對照組各項指標比較

表2 不同年齡段的T2DM患者與對照者各項指標比較

項目>50~60歲C組c組P>60~70歲D組d組P年齡(歲)56.00±0.5155.18±0.440.23266.08±0.4765.15±0.610.240PLT(×109/L)208.20±9.65209.50±9.190.919202.40±13.52210.00±9.230.642MPV(fl)10.65±0.219.94±0.160.01110.63±0.2810.40±0.170.508PDW(%)13.35±0.4311.20±0.350.00113.15±0.6012.24±0.380.208P-LCR(%)31.32±1.5824.53±1.320.00229.76±1.8228.23±1.310.501FBG(mmol/L)13.53±0.765.56±0.06<0.00113.53±0.865.47±0.07<0.001HbA1c(%)9.12±0.345.44±0.06<0.0019.01±0.305.47±0.07<0.001
3 討 論
不同年齡段T2DM患者血小板參數與對照組相比均有不同程度的升高這說明了糖尿病患者的血小板形態、功能、活化狀態發生了改變。其機制可能是持續的高血糖導致了一系列相關改變,比如血管病變和血管內皮功能障礙。正常生理狀態下,血管表面有完整的內皮細胞,不會與血小板發生病理反應,血小板常以靜止圓盤狀存在于血液循環中;當內皮細胞的完整性受到破壞時,局部破損斑塊處血小板外形表現為刺激型增多,由圓盤狀變為矛狀,出現偽足,其體積隨之增大,MPV增高[6],其黏附能力和聚集能力增加,黏附在血管內皮表面,聚集形成血栓,使循環中的血小板數量減少,進而刺激骨髓巨核細胞代償性加速生成血小板[7]。釋放到外周血中的新生血小板明顯增加,與之相關的血小板參數如網織血小板(RP)、RP%、MPV、PDW、P-LCR等也隨之升高。新生血小板與正常血小板比較,它的細胞質內含有少量的mRNA,體積大,且有更強的活性,極易形成血栓[8]。所以MPV水平升高也被視作為不良心血管事件發生的獨立危險因素[9]。>60~70歲組T2DM患者與對照組相比血小板參數改變差異不明顯,這與已知的隨著年齡的增加而血栓形成的風險增加并不矛盾。止血是血小板、組織損傷和凝血纖溶之間復雜的相互作用。老年人群中FⅧa、FⅨa和纖維蛋白原水平較高;此外,高齡老人具有較高水平的因子Ⅹ活化肽、凝血酶原片段1+2、凝血酶/抗凝血酶復合物和纖維蛋白肽A,均促成血栓形成,而蛋白C、S,組織因子途徑抑制物(TFPI )等抗凝血蛋白水平無增加。因此,老年人血小板活性降低可能是一種有益的適應性反應,對平衡高凝狀態很重要[10]。
本研究初步顯示,T2DM患者的FBG、HbA1c、血小板參數均高于對照組,說明血小板參數變化與T2DM的發病密切相關,在T2DM發生發展中可能起著重要作用。血小板參數作為最基本的血液檢查,具有簡單易得、性價比高、臨床應用廣泛等特點。對T2DM患者進行血小板參數檢測對糖尿病并發癥的早期診斷和預防都具有重要意義。

