內鏡黏膜下剝離術和外科手術治療胃早癌的療效對比研究
趙艷生,朱金波,李旭忠
(濮陽市油田總醫院,河南 濮陽 457100)
胃癌是一種較常見的惡性腫瘤,胃早癌即癌細胞浸潤僅局限于胃壁黏膜和黏膜下層,與進展期胃癌相比,胃早癌患者的預后較為理想,所以及早發現和診治胃早癌,能夠極大地提升患者的五年生存率[1]。根治性外科手術是臨床治療胃癌的常用方法,外科手術雖然能較徹底地清除患者病灶,減少疾病復發,但是造成的創傷較大,且術中和術后并發癥較多,不利于術后康復和生活質量的提高。隨著內鏡技術的不斷進步,胃早癌患者的檢出率也明顯提高,如何有效提高胃早癌患者的治療效果及安全性成為當前關注的重點[2]。為了解內鏡黏膜下剝離術在胃早癌患者中的應用價值,本研究分析了不同手術方法治療胃早癌的效果,報告如下。
1 資料與方法
1.1 一般資料
選擇2017年1月—2019年1月經消化內鏡等檢查確診的胃早癌患者100 例,根據手術方法不同分為兩組,每組50 例。對照組給予外科手術治療,觀察組應用內鏡黏膜下剝離術(ESD)治療。觀察組中男35 例,女15 例,年齡(57.2±4.6) 歲;高分化腺癌28 例,中分化腺癌14 例,低分化腺癌6 例,印戒細胞癌2 例。對照組中男33 例,女17 例,年齡(57.3±4.8) 歲;高分化腺癌27 例,中分化腺癌13 例,低分化腺癌7 例,印戒細胞癌3 例。所有患者術前接受內鏡窄帶成像術(NBI)、放大內鏡及超聲內鏡和(或)CT檢查,以評估病變的形態、大小和浸潤深度等,明確是否存在壁外淋巴結腫大。兩組患者的性別、年齡及病理類型等一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經我院倫理委員會批準,患者均知曉本研究并同意配合。排除嚴重肝腎功能障礙、心臟疾病、胃外轉移和其他惡性腫瘤疾病患者。
1.2 治療方法
所有患者術前均給予血常規、肝腎功能、心肺功能以及凝血功能等檢查,進行全面的術前評估,必要時可對患者的病變轉移情況進行評估。術前與患者家屬做好溝通,交代手術注意事項及可能存在的風險,爭取患者及家屬的同意。
術前8 h禁食。觀察組采用內鏡黏膜下剝離術治療:給予患者氣管插管全身麻醉,于病變外緣0.5 cm的位置逐步進行環周標記,并在標記點外側實施黏膜下注射,將肌層與黏膜層分開后,抬起病變區域[3]。沿病變標記點切開黏膜,逐層剝離黏膜下層間隙。術中如果出現少量滲血給予熱凝即可,一旦出現大量出血,可使用含腎上腺素的生理鹽水反復沖洗,確定出血點后使用止血夾止血或熱凝止血,避免盲目止血。術中出現穿孔的患者,應對穿孔部位及嚴重程度進行分析,使用金屬夾夾閉后再實施剝離,小范圍的穿孔可在內鏡下完成處理,對于大范圍的穿孔則需要聯用腹腔鏡處理[4]。術后禁食1~2 d,之后逐漸從流質飲食過渡到半流質和正常飲食,嚴密監測患者生命體征變化情況,并做好并發癥預防。
對照組采用根治性外科手術治療:做好常規術前處理后,根據患者的身體狀況和病變程度,選擇合適的手術方式(包括全胃切除術、根治性遠端/近端胃大部切除術),嚴格根據手術具體步驟進行操作,完整切除患者的病變部位,給患者家屬展示后送病理科檢查。患者術后均禁食和維持胃腸減壓3~5 d,嚴密觀察患者病情及腹腔引流情況,給予常規抑酸、營養支持和抗感染等治療,積極預防并發癥發生。
1.3 觀察指標
隨訪6 個月,癌癥患者健康狀況用生活質量指數量表(QL-Index)進行評價,主要包括患者活動、健康、支持、日常生活和總體情況等維度,得分為0~10 分,得分越高表明患者的健康狀況越佳。應用生活質量調查表(QLQ-C30)中的功能量表和整體生活質量量表評定兩組患者的生活質量。功能量表由軀體、認知、角色、情緒和社會功能等維度構成,得分越高越好[5]。應用醫院焦慮抑郁評分量表(HADS)對患者的心理狀況進行評分,分為焦慮和抑郁兩個維度,8~10分為臨界狀態,≤7分為正常,得分≥11分為嚴重焦慮或抑郁狀態。應用匹茲堡睡眠質量調查問卷(PSQI)評定患者的睡眠質量,高于7分表示患者存在睡眠障礙。比較兩組患者的3年生存率、復發率和轉移情況。治愈性切除(日本胃癌協會)要求切除的病灶同時滿足以下條件。第一,病變沒有淋巴脈管浸潤。第二,病變側切緣和基底都沒有瘤細胞殘留。第三,滿足日本胃癌協會提出的ESD適應證標準:腫瘤大小不限的無潰瘍的分化型黏膜內癌;直徑≤30 mm的有潰瘍的分化型黏膜內癌;直徑≤30 mm,無潰瘍形成,無淋巴結及血行轉移的黏膜下浸潤<0.5 mm的分化型黏膜下癌;無潰瘍形成,直徑<20 mm的低分化型黏膜內癌。當腫瘤未達到治愈性切除標準時,則加行外科手術治療。
1.4 統計學方法
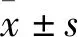
2 結 果
2.1 兩組術后并發癥比較
觀察組術后6個月并發癥發生率為8%,顯著低于對照組的26%,兩組比較差異有統計學意義(χ2=5.740 6,P<0.05)(見表1)。

表1 兩組術后并發癥比較 例(%)
2.2 兩組健康狀況比較
術后6 個月觀察組患者的QL-Index各維度評分均顯著高于對照組,差異有統計學意義(P<0.05)(見表2)。

表2 兩組QL-Index評分比較分
2.3 兩組術后生活質量比較
觀察組術后6個月的整體生活質量評分以及角色、軀體、認知、情緒和社會功能評分均高于對照組,差異有統計學意義(P<0.05)(見表3)。

表3 兩組整體生活質量量表與QLQ-C30的功能量表評分比較分
2.4 兩組術后心理狀況及睡眠質量比較
兩組術后6個月HADS焦慮評分比較,差異無統計學意義;但觀察組HADS抑郁評分和PSQI評分明顯低于對照組,差異有統計學意義(P<0.05)(見表4)。
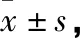
表4 兩組術后6個月HADS與PSQI評分對比分
2.5 兩組復發情況及3 年生存率比較
對照組隨訪期間沒有出現復發,觀察組隨訪期間復發2 例,其中1 例行外科手術后痊愈,1 例行ESD治療后痊愈。觀察組與對照組的3 年生存率分別為97.0%與96.0%。兩組復發率與3年生存率比較,差異均無統計學意義(P>0.05)。
3 討 論
胃癌在臨床較為常見,是影響人們生活質量和生命安全的常見惡性腫瘤之一,與中晚期胃癌相比,胃早癌的治療難度更小,預后更好[6]。研究報道[7],早期胃癌實施內鏡下根治術治療的5 年生存率可達90%以上,所以及早發現和診治胃早癌在提高患者5 年生存率和改善患者預后方面有著重要意義。根治性外科手術雖然能夠徹底清除病灶,達到根治疾病的效果,但是不可否認該手術方式會給患者造成較大創傷,增加并發癥發生風險,影響患者術后恢復,還會對術后生活質量和睡眠質量等造成不良影響[8]。內鏡黏膜下剝離術主要是完整切除胃腸道的淺表腫瘤,從而達到治療效果,能夠有效彌補傳統外科手術的不足。該手術方法不僅可以有效治療黏膜內腫瘤,而且對部分黏膜下腫瘤也具有較好療效,不會受到腫瘤大小的限制,可一次性完整切除病灶,減少病變殘留,從而減少局部病變復發[9]。但是該手術方法也存在一定局限性,內鏡黏膜下剝離術治療無法實施淋巴結清掃,所以這也是影響該手術根治治療效果的重要因素。只有在患者的淋巴結轉移風險基本可以忽略時,或者外科手術造成的創傷過大,無法獲得較好療效時才會采用該手術方法治療[10]。腫瘤是否會出現淋巴結轉移,較大程度上取決于腫瘤的浸潤深度,所以通過術前確定浸潤深度,評估腫瘤進展程度,能夠為臨床手術方式的選擇提供依據[11]。當前普遍認為無淋巴結和血行轉移是內鏡黏膜下剝離術的適應證,只要未出現淋巴結和血行轉移,不論病灶在哪個位置、大小如何,均可實施內鏡黏膜下剝離術[12]。有研究報道[13],胃早癌的淋巴結轉移率通常為8%~20%,對于直徑較小的黏膜下層癌,其淋巴結轉移風險更小。所以,只要術前做好充分的淋巴結轉移風險評估,大部分胃早癌患者均適合采用內鏡黏膜下剝離術。
臨床在實施內鏡黏膜下剝離術時,首先應確定病灶范圍,對病灶邊緣做好標記,然后實施環周切開,給予黏膜下剝離操作,達到安全切除腫瘤的效果。內鏡黏膜下剝離術常見并發癥包括術中出血和術后繼發性出血。導致患者出血的原因較多,有資料顯示,病變直徑達到4 cm以上的胃癌患者,實施內鏡黏膜下剝離術的出血風險會明顯增加[14]。充分的術前評估、嚴格遵循手術適應證是減少患者術中和術后出血的關鍵。人體健康包括生理、心理和社會三個方面,只有三者均處于良好狀態,才能使患者的身心達到最佳狀態,獲得更高的生活質量。與傳統手術方式相比,內鏡黏膜下剝離術給患者造成的創傷小、術后恢復快,更容易被患者所接受和認可,因此在臨床得到越來越廣泛的應用[15]。有研究報道[16],在胃早癌患者中應用內鏡黏膜下剝離術具有顯著優勢,能夠在較大程度上改善患者心理狀況,加速恢復患者機體功能,提高睡眠質量和生活質量。本研究中,觀察組術后并發癥發生率為8.0%,明顯低于對照組的26.0%,且兩組患者術后的QL-Index各維度評分、生活質量評分、抑郁評分以及PSQI評分比較,均具有顯著性差異,說明胃早癌患者應用內鏡黏膜下剝離術治療的效果顯著,可有效減輕患者手術創傷,減少并發癥發生,改善患者身體狀況,減輕患者不良情緒,提高患者生活質量和睡眠質量。

