白內障手術患者眼內炎的危險因素分析
彭冬梅
(連云港市第一人民醫院醫療集團眼科醫院 江蘇 連云港 222000)
白內障可能會導致患者發生失明,最有效的治療手段是進行手術。在通過手術之后雖然大多數患者都能提高或者恢復視覺的狀況,但是有可能會出現嚴重并發的癥狀-那就是眼內炎,而且如果不能夠及時的發現或者處理不夠得當,會造成對視力的嚴重損害。在本次的研究中,回顧性地分析了300 例進行白內障手術之后出現眼內炎的患者,并分析發生的比率,并且提出了相應的措施。
1.資料與方法
1.1 一般資料
選取2018 年5 月—2019 年5 月在我院就診的白內障手術的患者,均為單眼患病。對這些患者的資料進行回顧性的分析,總共有300 例。其中男124 例,女176 例;年齡從51 ~77 歲不等,平均的年齡在(56.56±1.74)歲。所有的患者首先要進行確診,方法是虹膜投影法和焦點照明法。在手術之前,要給所有的患者進行光定位,色覺的檢查以及淚道的沖洗[1]。根據既往的情況,分為感染組和非感染組,分別為68 例和232 例。兩個組性別、年齡、病程等一般的資料在比較中沒有發現明顯的差異,P>0.05,能夠進行比較。
1.2 方法
所有的患者都進行玻璃切割手術,使用的是20G 系統。要進行手術的醫師需要有以下的條件:具備扎實的醫術,操作較為嫻熟,對于手術的過程中因為晶體的混濁而導致視野不佳的患者,除了進行玻璃切割術之外還要摘除晶狀體,保證玻璃體干凈的切除。手術之后對患者進行隨訪,持續2 ~6 個月,在這期間詳細記錄患者恢復的狀況并進行記錄,之后回顧性的分析患者的資料并進行比較[2]。
1.3 統計學處理
數據采用SPSS19.0統計學軟件分析處理,計數資料采用率(%)表示,行χ2檢驗,計量資料用均數±標準差(±s)表示,行t檢驗,P<0.05 為差異有統計學意義。
2.結果
在300 例患者中,在手術之后發生眼內炎的總共有13 例,13眼,發生的比率為4.33%。在進行統計以及分析之后,發現患者的年齡、高血壓、術中玻璃體的溢出、糖尿病、手術的時間的長短以及表面麻醉劑的使用等種種因素都與手術之后眼內炎的發生有著較大的關系,而且差異比較明顯,具有統計學的意義。見表1。
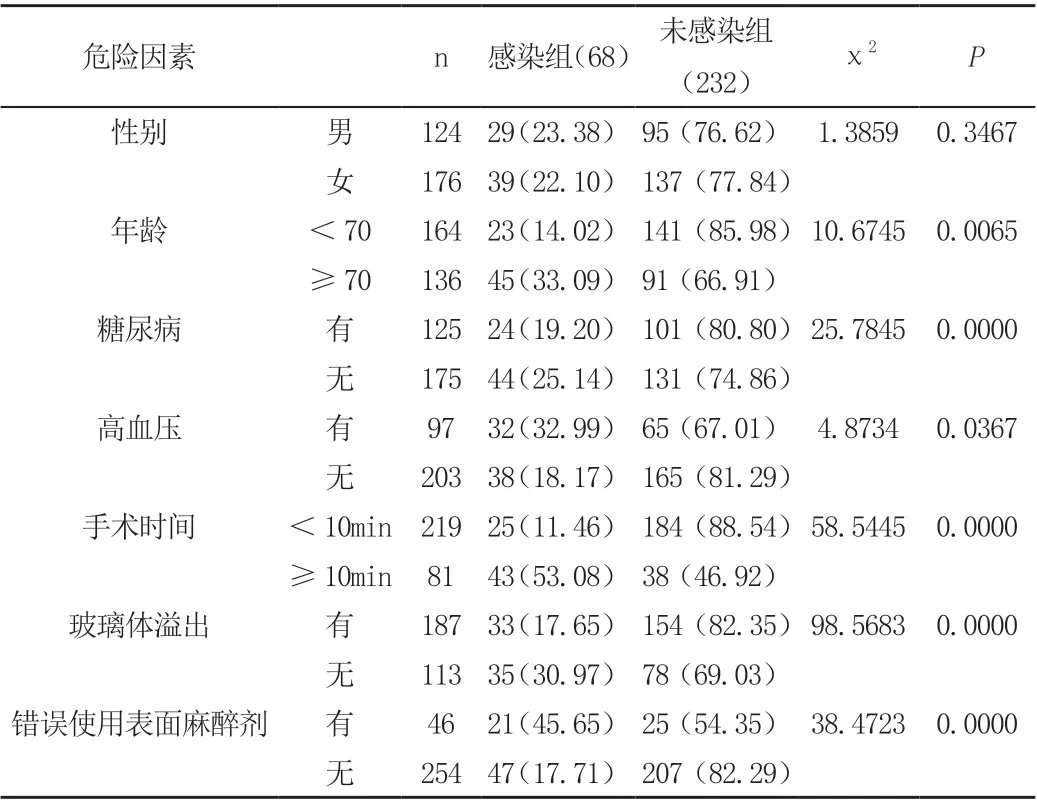
表1 白內障手術患者眼內炎的危險因素(n=300)[n(%)]
3.討論
白內障在手術之后發生眼內炎的危險因素種類較多,但是性別和眼內炎的發生沒有相關性。其他相關的因素包括以下的幾個方面:
第一,年齡的因素。由于年齡的增長,免疫力會逐漸的下降,可能會有較大的風險發生眼內炎,對于這些患者,進行手術之前要做好原發疾病的控制。第二,玻璃體的溢出。晶體的后囊在較為完整的情況下能夠抑制致病的細菌,如果玻璃體發生外溢,會讓病原菌有機會進入眼內,從而發生感染[3],所以要在很短的時間內完成手術的操作,并且在條件允許的情況下做好手術室的消毒工作,避免病原微生物進入玻璃體。第三,手術的時間也會增加發生眼內炎的風險,因為時間一旦延長,會導致切口長時間的暴露在空氣中,病原菌會和手術的切口處的病原體相接觸,會提高發生感染的比率[4]。另外表面麻醉劑如果不合理的使用,例如使用變質的表面麻醉劑,病原微生物會沿著瓶口進入滴眼液,在患者使用時,進入眼內[5]。針對以上的種種危險因素,要做好相應的處理,避免對視力造成比較嚴重的損害。
對于白內障進行了手術的患者來說,最嚴重的并發癥就是出現眼內炎[6]。對眼內炎發生危險的因素進行分析,能夠從源頭上阻止眼內炎的發生,盡最大的可能提高患者恢復的概率。除了進行因素的分析之外,還要提出相應的措施并進行嚴格的執行。為了不在白內障手術之后出現眼內炎,要從文中分析的幾個危險因素入手,對其加以控制和干預,降低患者發生眼內炎的概率,確保患者在手術之后得到較好的恢復。

