支氣管鏡在基層醫院兒童慢性咳嗽中的診斷及治療價值
鄒金林
廣東省陽春市婦幼保健院兒科,廣東陽春 529600
慢性咳嗽好發于小兒人群中, 是指咳嗽時間持續超過4 周以上, 且X 線胸片下均無明顯肺部疾病證據的咳嗽[1]。 臨床研究表明[2],咳嗽病因復雜,多與喉疾病、胃食管反流、哮喘及粒酸粒細胞性支氣管炎等,影響患者健康、生活。 由于慢性咳嗽病因復雜,導致臨床常規病史詢問、體格檢查及輔助檢查難以確診,誤診率、漏診率較高[3]。 電子支氣管鏡檢查術屬于是一種微創診療方法, 具有創傷小、 治療費用低及患者耐受性好等優點,特別是電子支氣管的發展,使得其在大型醫院的應用廣泛, 但是該方法在基層醫院小兒慢性咳嗽中的應用研究較少[4]。 因此,該研究以2018 年1 月—2019 年12 月小兒慢性咳嗽患兒58 例作為研究對象,以小兒慢性咳嗽為起點, 探討電子支氣管鏡檢查術在基層醫院小兒慢性咳嗽中的診斷、治療效果及價值,現報道如下。
1 資料與方法
1.1 一般資料
方便選擇小兒慢性咳嗽患兒58 例作為對象,其中男34 例,女24 例;年齡8 個月~13 歲,平均(6.43±0.51)歲;病程2 個月~3 年,平均(1.59±0.53)年。 該次研究經醫院倫理委員會批準通過。 納入標準:①入組患兒均符合小兒咳嗽診斷標準[5],且咳嗽時間≥4 周;②均擬行電子支氣管鏡檢查,且患兒均可耐受;③均通過肺功能檢查或應用β2 受體激動劑排除咳嗽變異性哮喘;④全部患兒家屬皆知情同意; 排除標準: ①合并精神狀態不佳、器質性疾病或伴有血液系統疾病的患兒;②合并認知功能障礙、惡性腫瘤或伴有自身免疫系統疾病的患兒。
1.2 方法
所有患兒均采用局部麻醉方法行電子支氣管鏡術,并且在鏡下直視肺泡灌洗等方法幫助確診。 對確診患兒給予支氣管肺泡灌洗、局部注藥等方式進行治療、干預[6]。 (1)術前準備。 手術前常規禁食、禁飲6 h,給予局部利多卡因麻醉方法,待麻醉生效后常規消毒、鋪巾。同時,術前30 min 肌內注射地西泮(國藥準字H61022213)0.1~0.3 mg/kg。 術前30 min 肌內注射阿托品(國藥準字H41020324)0.01~0.03 mg/kg。 采用濃度為2%利多卡因2 mL 行鼻腔、咽喉部氧氣驅動噴霧麻醉,連續完成5~10 min 霧化吸入。 同時給予咪達唑侖注射液(國藥準字H19990027)2~6 μg/(kg·min)靜脈持續泵入鎮靜。(2)電子支氣管鏡術治療。 結合患兒年齡、 體質量采用日本PENTAX 電子支氣管鏡[EB—1170K(1.2)]進行檢查治療。 根據個體差異和手術時間增加2%利多卡因氣管內注入追加麻醉,保證患兒順利完成檢查(檢查時遵循先健側后患側原則,并及時幫助患兒吸除分泌物)[7]。 (3)支氣管灌洗檢查及治療。①支氣管灌洗檢查。對于伴有肺部病變患兒行支氣管灌洗檢查,取病變肺側葉開口;對于無明顯病變者在右肺中葉或左肺舌葉開口部位,取生理鹽水2~4 mL/次行支氣管肺泡灌洗,并間斷完成負壓抽吸。 ②灌洗治療。 對確診的肺不張、肺部感染等肺部疾病患兒, 并采用生理鹽水對感染部位進行多次沖洗[8]。
2 結果
2.1 患兒慢性咳嗽病因及構成比
58 例小兒慢性咳嗽患兒均最終確診, 排在前3 位的病因分別為支氣管異物、上氣道咳嗽綜合征、感染后咳嗽,分別占31.03%、20.69%和15.52%,見表1。

表1 58 例患兒慢性咳嗽病因及構成比
2.2 電子支氣管鏡術在患兒慢性咳嗽中的安全性及預后
58 例均完成電子支氣管鏡術診療,2 例患兒診療過程中氣道阻塞發生一過性低氧, 占比3.45%,3 例患兒出現氣道黏膜少量出血,占比5.17%。 對于部分確診患兒電子支氣管鏡鏡術下進行治療,35 例獲得良好效果,患兒均能痊愈,18 例支氣管異物,3 例氣道畸形及1例支氣管內膜結核,因該院條件有限,均能經及時確診轉上級醫院治療,1 例閉塞性支氣管炎患兒效果不佳轉院。 見圖1。
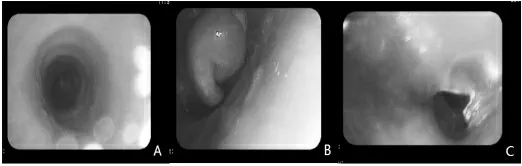
圖1 典型病例支氣管鏡術檢查結果
3 討論
慢性咳嗽好發于小兒人群中, 由于患兒氣道發育尚未完善,存在氣道畸形率較高。 同時。 嬰幼兒肺泡數量較少、面積較小,導致其彈性纖維發育相對較差,再加上間質發育旺盛,感染率較高。 此外,嬰幼兒纖毛運動能力相對較差,難以有效地清除感染的病原體,導致炎癥不易吸收,造成患兒病情反復遷延,均能引起慢性咳嗽的發生[9]。 患兒受慢性咳嗽影響,久治不愈,多對患兒生理健康影響,不利于患兒健康生長,生理發育與心理健康皆受到不良影響,不僅造成患兒生活質量降低,也給患兒家庭帶來較大經濟負擔。 因此對于小兒慢性咳嗽的臨床治療需要不斷深入研究, 以提高臨床治療療效,改善病情為目的。 臨床在對小兒慢性咳嗽的診斷中,由于一般癥狀不明顯,所以可能造成誤診,呼吸科診斷患兒病情,由于病因不明確,常需要聯合多個學科診斷,否則也可能造成誤診或漏診,因此,為提高診斷準確性、及時性與操作簡便性,近些年來,支氣管鏡術在小兒慢性咳嗽中得到廣泛應用,且效果理想。 電子支氣管鏡由于鏡身較為柔軟、纖細,因此檢查過程中應用較為簡便, 且電子支氣管鏡在氣道檢查中對小兒氣道區域也能夠清晰成像,有利于氣道病變的評估。
該研究中,58 例小兒慢性咳嗽患兒均最終確診,排在前3 位的病因分別為支氣管異物、 上氣道咳嗽綜合征、感染后咳嗽,分別占31.03%、20.69%和15.52%,說明在基層醫院電子支氣管鏡檢查術用于小兒慢性咳嗽中能獲得較高檢出率,能提高確診率,能為臨床診療提供依據。 對比沈丹琪等[1]研究,其研究中指出,兒童慢性咳嗽在支氣管鏡檢查后,病因表現為支氣管異物、感染后咳嗽、咳嗽變異性哮喘、上氣道咳嗽綜合征、氣道畸形等,其中,排在前3 位的病因分別為:支氣管異物,占比26.5%;感染后咳嗽,占比17.7%;咳嗽變異性哮喘,占比16.8%。與該次研究中排在前3 位的病因有共同點,支氣管異物、感染后咳嗽皆為主要病因,且病因占比差異性不大。 說明兒童慢性咳嗽的病因多為支氣管異物、感染后咳嗽或上氣道咳嗽綜合征等, 以支氣管鏡進行診療能夠較明確的發現病因,顯示氣道異常情況,同時給予對癥治療,更有利于患兒病情的治療與改善。
電子支氣管鏡檢查術是一種微創診療方法, 由于具有柔軟纖細、可彎曲等特點,能清晰顯示氣道異常發育及氣道運動情況, 亦可彌補硬性支氣管鏡對于取出深部支氣管異物的不足, 且診療時患兒以局部麻醉為主,避免了全身麻醉的風險。臨床研究表明[10],支氣管鏡診療安全性較高,常見不良反應以低氧為主,少數患兒可伴有心律失常、氣胸及休克等。 因此,患兒診療過程中應加強其生命體征, 對于可能出現的不良反應做好預防措施。 例如,術前做好患兒健康教育,禁食、禁飲4 h 以上,避免檢查過程中嘔吐物誤吸。 檢查過程中對患兒注射阿托品類藥物,以減少其呼吸道分泌物產生。 為防止由于麻醉藥引起的過敏反應, 在檢查前給予患兒極小劑量麻醉觀察有無過敏反應, 而檢查過程中若出現過敏反應,需及時處理,如保持患兒平臥、吸氧,過敏反應較嚴重的患兒給予皮下注射腎上腺素。 出現呼吸抑制的患兒應及時采取吸氧處理或人工輔助通氣處理。 檢查后患兒不良反應預防措施中,應囑咐患兒術后2 h 內勿進食,避免嗆咳引發休息感染。 一般來說,電子支氣管鏡鏡診療措施下,不良反應發生情況較少出現。該研究中,58 例均完成電子支氣管鏡術診療,2 例患兒診療過程中氣道阻塞發生一過性低氧, 占比3.45%;3例氣道黏膜少量出血,占比5.17%。 對于部分確診患兒電子支氣管鏡術下進行治療,35 例獲得良好效果,患兒均能痊愈,18 例支氣管異物,3 例氣道畸形及1 例支氣管內膜結核,因該院條件有限,均經及時確診轉上級醫院治療,1 例閉塞性支氣管炎患兒效果不佳進行轉院。說明支氣管鏡術用于小兒慢性咳嗽中能獲得較高確診率及良好的預后,對于患兒的不良影響較小,這也說明了小兒慢性咳嗽中采用電子支氣管鏡進行臨床診斷,能夠得到較好的診斷效果。 用于患兒臨床治療不同階段的檢查中, 不僅能夠對患兒病情改善情況提供有效依據,還能夠減少對患兒的影響,極大提高診療效率。
綜上所述, 電子支氣管鏡術用于小兒慢性咳嗽中能獲得較高確診率, 電子支氣管鏡下給予相應措施治療能獲得良好的治療效果,安全性較高,但目前由于條件限制,在基層醫院未廣泛開展。 該項目在國外率先開展,近年來全國兒科支氣管鏡有了快速發展。 該院在該地區兒科領域率先開展該項目,確實可行,值得在基層醫院推廣應用。

