精準肝切除術治療肝內膽管結石的效果
陳航,曹菲,陳蔭
(南陽市第一人民醫院 a.普外一科;b.麻醉科;c.普外科,河南 南陽 473000)
肝內膽管結石是指位于左右肝管匯合部以上各分枝膽管內的結石。肝內膽管結石的形成多和膽汁淤積、膽道感染、梗阻有關。該病嚴重時可導致多發性肝膽管狹窄、急性重癥膽管炎及膽源性肝膿腫等并發癥,危及患者生命[1]。肝內膽管結石是普外科常見疾病之一,約占普外科住院患者總數的20%[2],治療是取盡結石,去除病灶,解除梗阻,通暢引流,目前臨床上首選手術切除治療[3]。但臨床診療過程中可以發現部分患者除了原發疾病還可能伴隨感染、腹腔粘連,這不僅增加了手術難度,也提高了患者術后并發癥的發生風險。隨著醫學水平的不斷發展,肝切除手術方式也不斷改進。為進一步提高患者的生活質量,減少術后并發癥發生,本研究選取2017年8月至2019年6月南陽市第一人民醫院收治的104例肝內膽管結石患者作為研究對象,探討精準肝切除術治療肝內膽管結石的臨床效果。
1 資料與方法
1.1 一般資料回顧性分析2017年8月至2019年6月南陽市第一人民醫院收治的104例肝內膽管結石患者的臨床資料,按照治療方法分為對照組(傳統肝切除術治療,48例)與研究組(精準肝切除術治療,56例)。對照組男27例,女21例;年齡43~69歲,平均(52.08±6.31)歲。研究組男31例,女25例;年齡42~67歲,平均(51.84±6.43)歲。兩組性別、年齡比較,差異無統計學意義(P>0.05),具有可比性。本研究經南陽市第一人民醫院醫學倫理委員會審核批準通過。
1.2 選取標準(1)納入標準:①經影像學檢查確診為肝內膽管結石;②年齡40~70歲;③已完善各項術前檢查;④患者及家屬簽署知情同意書。(2)排除標準:①心、肝、腎等重要器官功能損害;②嚴重感染;③血液系統疾病;④合并精神障礙。
1.3 治療方法研究組患者接受全身麻醉下精準肝切除術治療,氣管插管,全身麻醉后,于患者右側肋緣下2 cm做一斜切口,借助肝臟彩色超聲,明確肝實質內血管分布和走向,根據術前3D-Doctor系統模擬重建圖像和腹腔探查情況,決定切割線的位置及切除范圍。游離肝蒂和肝門靜脈主干,阻斷肝血流,采用超聲刀分離肝內膽管、附近的結石以及病變肝實質,同時吻合肝斷面大靜脈,夾畢肝內管道,清洗余下肝創面后,采用高頻電刀對肝斷面進行電凝止血,采用血管線對血管出血部位和局部肝斷面結扎縫合,放置T型引流管,逐層縫合切口。
對照組患者接受傳統肝切除術治療,患者取仰臥位,氣管插管,全身麻醉,經患者的右肋弓下緣2 cm左右逐漸切開皮膚、皮下組織,探查腹腔內肝、膽道狹窄情況;利用不同直徑大小的膽道鏡擴充肝管狹窄部分,并確定結石范圍,常規切除病變肝葉或肝段,引流管放置和切口縫合步驟同研究組。
1.4 觀察指標(1)術后6個月,對所有患者進行常規檢查和隨訪,觀察兩組臨床總有效率及患者術后并發癥發生情況。療效評定標準:顯效為患者相關癥狀基本消失,無殘留結石,未出現復發;有效為患者相關癥狀緩解,有少部分結石殘留,未出現復發;無效為患者相關癥狀并未好轉,結石殘留較多,并在短期內復發。顯效、有效納入總有效。(2)檢測兩組患者治療前后的谷丙轉氨酶(alanine transaminase,ALT)和總膽紅素(total bilirubin,T-Bil)等肝功能指標情況。
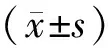
2 結果
2.1 肝功能指標治療前,兩組ALT和T-Bil水平比較,差異無統計學意義(P>0.05);治療后,研究組ALT和T-Bil水平均較對照組低,差異有統計學意義(P<0.05)。見表1。

表1 兩組治療前后肝功能指標比較
2.2 臨床總有效率對照組顯效、有效、無效分別為22例、15例、11例,臨床總有效率為77.08%;研究組顯效、有效、無效分別為33例、21例、2例,臨床總有效率為96.43%。兩組臨床總有效率比較,差異有統計學意義(χ2=8.844,P=0.003)。
2.3 并發癥發生率對照組患者術后發生5例切口感染,4例吻合口瘺,6例反流性膽管炎,并發癥發生率為33.33%;研究組患者術后發生2例切口感染,1例吻合口瘺,2例反流性膽管炎,并發癥發生率為8.93%。研究組患者術后并發癥發生率低于對照組,差異有統計學意義(χ2=9.552,P=0.002)。
3 討論
肝內膽管結石是一種以膽道感染、梗阻為主要病理改變的肝內膽管系統疾病。部分結石位置較深,隨著梗阻時間的延長,容易導致肝硬化、大范圍肝實質細胞壞死、肝癌等情況的發生,威脅患者生命。常見的病理改變有肝內膽管炎和肝膽管梗阻。肝內膽管炎:結石梗阻會引起膽汁引流不暢,一方面易引起急性膽管內感染,如化膿性膽管炎或者膿毒血癥,另一方面反復感染會導致膽管變窄,更不利于膽汁引流。肝膽管梗阻:肝膽管因炎癥以及結石影響,管腔變窄,長此以往會使梗阻上端肝段纖維化、萎縮,引起一系列肝硬化表現[4-5]。臨床治療方法指標包括藥物排石、膽管內取石等,實踐發現保守治療效果欠佳,且患者易復發。目前認為治療的最好方法為手術治療,過去常采用傳統肝切除術,即非解剖性手術,由于患者膽管結構個體化差異,傳統手術具有結石清除不徹底、手術創傷大等缺點,且容易誘發持續性膽道感染、膽瘺等并發癥。
近年來隨著影像學技術和外科手術水平的不斷提高,一方面肝內膽管結石的診斷率不斷提高,另一方面能夠對病灶進行精準定位,在此基礎上出現的精準肝切除術已開始受到臨床廣泛關注。精準肝切除術主要利用計算機模擬定位和三維立體重建技術,遵循膽管樹節段性分布的解剖特點,達到精準定位、去除結石、切除完整病變部位肝臟的作用,同時最大限度地保持了肝臟結構和功能的完整度[6],其標準是用最小的創傷獲得最佳的療效。本研究中研究組臨床總有效率96.43%,高于對照組的77.08%,表明精準肝切除術較傳統肝切除術治療肝內膽管結石的效果更佳,其中離不開精準肝切除手術前全面、系統的術前評估[7],同時也考驗主刀醫生對肝臟解剖結構的了解程度和熟練技術。
研究表明,肝切除術后剩余肝臟量將直接影響患者術后肝功能的恢復。因此,對肝內膽管結石患者進行肝功能指標的檢測,能夠評估患者預后[8]。本研究結果顯示,研究組患者術后6個月ALT和T-Bil水平均較對照組低,表明精準肝切除術相比傳統肝切除術,對患者術后肝功能的影響更小,可能與手術過程中肝血流的阻斷有關,該步驟能夠有效地減少對肝臟的損傷程度,盡可能保留肝臟生理功能。本研究結果顯示,研究組患者術后并發癥發生率為8.93%,低于對照組的33.33%,表明精準肝切除術相比于傳統肝切除術,手術安全性更高,有利于降低患者術后切口感染、吻合口瘺、反流性膽管炎等并發癥的發生風險。研究還注意到以下幾點對手術結果及患者預后有重要意義:(1)術中及術后多進行超聲定位檢查,能夠幫助確認有無結石殘留,而且還能明確肝段血流走行,找到門靜脈供支,快速確定肝段界線;(2)針對左肝外葉結石患者,在手術中需要找出病變肝臟與正常肝臟的分界線,沿此線切除病變肝組織有利于患者預后恢復。
綜上所述,精準肝切除術治療肝內膽管結石的效果顯著,有利于促進患者術后肝功能的恢復,降低術后并發癥發生率,建議臨床推廣。

