彩色多普勒超聲診斷兒童睪丸扭轉96例分析
劉秀祥,朱張茜,劉靈川
(溫州市人民醫院超聲醫學科,浙江 溫州 325000)
睪丸扭轉指精索扭轉后睪丸、附睪等出現血液循環障礙,并發生一系列病理生理改變的器質性病變,從新生兒到老年均有發病,其中新生兒期和青春期早期是兩個發病高峰期[1]。該病并發癥結果非常嚴重,常導致睪丸切除,所以時間是保留睪丸的關鍵因素,若睪丸扭轉疼痛時間超過4~8h仍無手術介入,睪丸缺血壞死的可能性較高,直接導致患者失去睪丸[2]。睪丸丟失與誤診、延誤治療等有關,首診被誤診的患者睪丸切除率更高,頻繁的誤診導致患者轉診時間延長,導致更高的睪丸丟失率[3-4]。彩色多普勒超聲檢查(簡稱彩超)是鑒別各種睪丸急癥的常用檢查,其診斷睪丸扭轉的靈敏度為95%~100%,特異度為96%~98%[5]。彩超在兒童睪丸扭轉的診斷中具有重要價值,但目前關于其評估兒童睪丸扭轉的臨床癥狀及血流信號特征的研究較少,因此本文就此進行研究,以期為臨床上兒童睪丸扭轉的診斷提供新的策略依據,現報道如下。
1資料與方法
1.1一般資料
選擇2017年6月至2019年6月溫州市人民醫院收治的疑似睪丸扭轉患兒96例,納入標準:①年齡0~16歲;②參照文獻的分級系統[5]確定為中危患者;③因單側睪丸疼痛入院;④起病時間至治療時間<8h;⑤依從性較好,能配合治療和檢查;⑥住院資料完整,各項輔助檢查完善。排除標準:①合并先天性心臟病;②合并幽門梗阻狹窄和(或)環狀胰;③2個或2個以上器官及系統功能損害;④近期應用免疫調節劑或激素類藥物;⑤合并肝腎損害;⑥合并過敏性紫癜或其他皮膚疾病;⑦合并其他嚴重感染或出血。本研究經我院醫學倫理委員會討論并批準。患兒家屬對本研究均知情同意并自愿入組。
1.2彩色多普勒超聲檢查
采用Philips CX 50型彩色多普勒超聲診斷儀,探頭頻率為3~12MHz。患兒取仰臥位和左側臥位,檢查者向上輕輕牽拉陰莖貼于恥骨上腹壁,充分暴露陰囊,將探頭置于患兒陰囊進行多切面掃查雙側睪丸情況,并觀察睪丸血流信號分布及頻譜的情況。由至少2名有5年以上工作經驗的影像學診斷醫師共同進行判斷,若存在爭議則需討論后統一診斷結果。
1.3睪丸扭轉的診斷
睪丸扭轉的典型癥狀是突發一側睪丸或陰囊疼痛,疼痛持續、劇烈,可放射至腹股溝及下腹部,可伴有惡心、嘔吐,后期可出現腫脹;患側陰囊伴或不伴發紅、發熱,睪丸質韌。常有以下體征:陰囊抬高試驗陽性;提睪肌反射試驗消失;睪丸的位置升高,甚至呈橫位;附睪位置異常。彩色多普勒檢查可見睪丸實質血流信號減少或消失[6]。以陰囊探查術結果為金標準。
1.4統計學方法

2結果
2.1患兒臨床特征
患兒年齡4~16歲,平均(9.65±1.13)歲,起病到治療的時間間隔為2.1~7.6h,平均(5.59±1.05)h。以單側睪丸疼痛、腫脹入院的患兒90例(93.75%),其中以間斷性或陣發性疼痛起病發展為持續性疼痛的患兒8例;12例并發惡心、嘔吐癥狀;50例睪丸質韌;25例患側陰囊皮膚發紅、皮溫升高;42例陰囊抬高試驗陽性,20例陰性,34例無記錄;25例精索增粗縮短,71例無記錄;2例無明顯腫脹體征。根據臨床癥狀,96例患兒中初步確定為睪丸扭轉的有72例。
2.2彩色多普勒超聲結果
彩超結果顯示:69例患兒患側睪丸形態正常但血流信號減少或缺失(見圖1),結合患兒的臨床癥狀和體征,確診睪丸扭轉68例、急性睪丸炎1例;3例患兒睪丸腫塊或腫脹,睪丸可見低回聲區與豐富血管區,臨床癥狀表現為睪丸腫脹疼痛且提睪反射正常,最終確診為急性睪丸炎(見圖2A、圖2B);24例患兒附睪增大、變厚,附睪血流信號增多(見圖2C、圖2D),24h彩超復查后最終確定20例為急性附睪炎,4例為睪丸扭轉。對20例確診為急性附睪炎和3例確診為急性睪丸炎的患兒給予大劑量抗生素治療,1周后復查彩超,結果顯示19例患兒治療后患側睪丸大小、血流信號均小于治療前,液性暗區消失,切面回聲仍欠均勻,證實了急性附睪/睪丸炎的診斷,有效避免了手術創傷(見圖3),而4例患兒因為誤診而導致睪丸丟失。
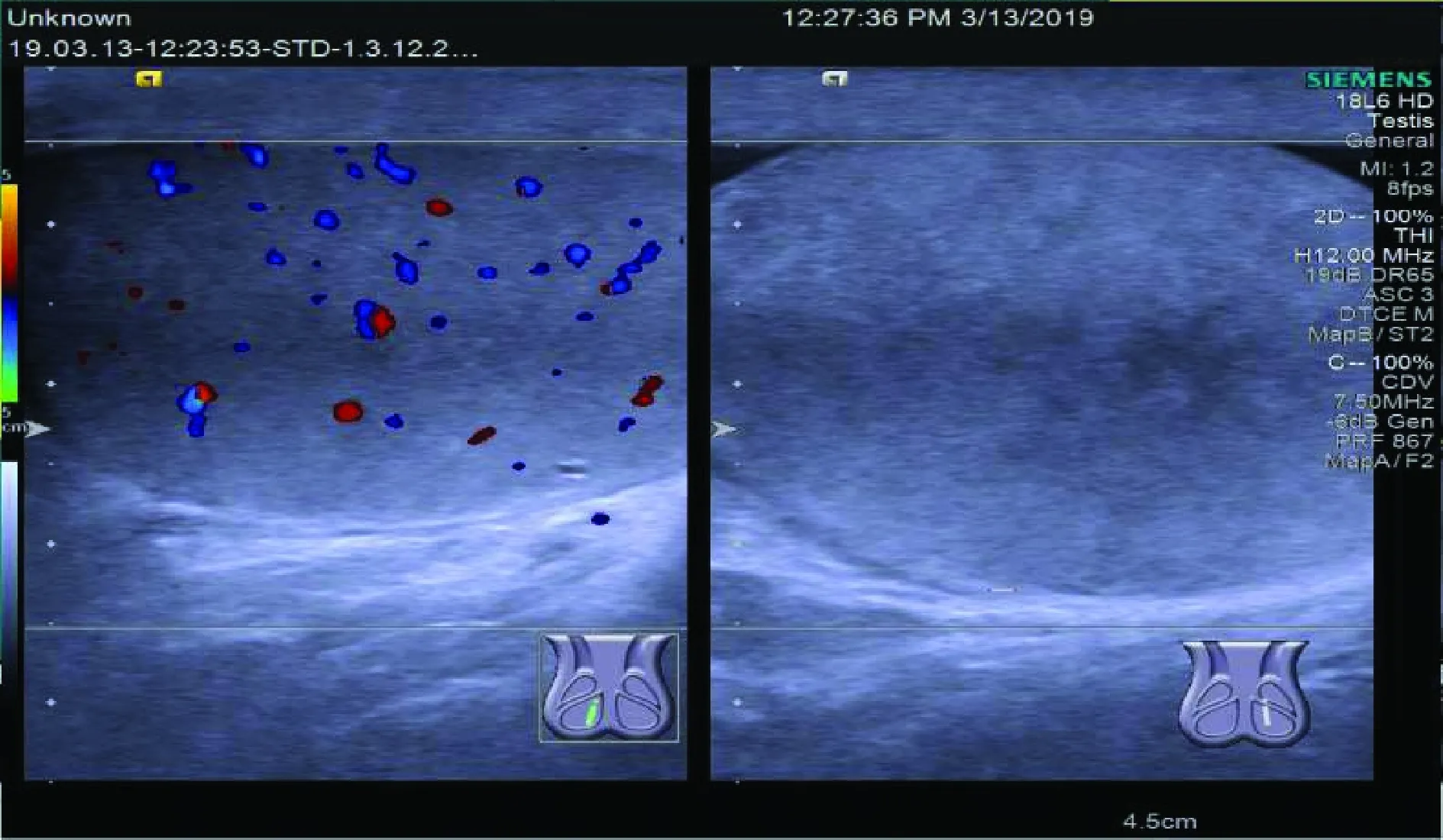
圖1 睪丸扭轉的彩超圖像

圖2 急性附睪炎的彩超圖像

注:A為治療前,B為治療后。
2.3手術探查結果
經彩超確診的68例睪丸扭轉中,經手術探查確定66例為睪丸扭轉,2例為急性睪丸炎;經彩超復診后確診的4例睪丸扭轉中,3例經手術探查確定為睪丸扭轉并得到有效治療,1例因睪丸完全壞死而切除單側睪丸。其余24例彩超診斷為急性附睪/睪丸炎患兒中,經手術探查最終確定4例為睪丸扭轉。
2.4彩超診斷睪丸扭轉的評價
最終彩超確診睪丸扭轉72例,急性睪丸炎4例,急性附睪炎20例。經陰囊探查手術確診72例睪丸扭轉中2例急性睪丸炎,24例急性附睪/睪丸炎中4例為睪丸扭轉。彩超診斷睪丸扭轉的敏感性為94.59%(70/74),特異性為90.91%(20/22),符合率為93.75%(90/96),陽性預測值為97.22%(70/72),陰性預測值為83.33%(20/24),見表1。

表1 彩色多普勒超聲診斷睪丸扭轉的結果(n)
3討論
3.1睪丸扭轉的診斷及臨床表現
Manohar等[5]用TWIST(testicular workup for ischemia and suspected torsion)評分系統診斷睪丸扭轉疑似病例,根據臨床癥狀評分,將患者分為低危、中危和高危。低危患者可直接排除睪丸扭轉的可能,高危患者直接進行手術探查,中危患者需進一步行B超檢查以明確是否存在睪丸扭轉。結果顯示TWIST評分對低危患者的陰性預測值為96.61%,對高危患者的陽性預測值為92.86%。但該研究僅納入118例研究對象,樣本量較小,用于危急且不能及時進行彩超檢查的情況,無法推廣。目前對于睪丸扭轉的診斷,主要依據患者的臨床癥狀、體征及彩超檢查。及時進行陰囊探查也是非常必要的[7]。
典型的急性睪丸扭轉表現為單側陰囊疼痛、腫脹,疼痛劇烈,患者常在睡眠中痛醒。開始發病時可為陣發性疼痛或隱痛,逐步發展為持續性疼痛。圍產期睪丸扭轉表現為新生兒睪丸腫脹[8]。本次病例回顧分析中,以單側睪丸疼痛、腫脹入院的患兒有90例,占93.75%,其中以間斷性或陣發性疼痛起病發展為持續性疼痛的患兒8例,該類患兒在間歇期可無任何癥狀從而被忽視。本研究無雙側睪丸扭轉病例。另有資料顯示,并發惡心、嘔吐的患兒發生睪丸扭轉的風險增加1.80%[9]。本研究結果顯示,96例患者中出現12例(12.50%)并發惡心、嘔吐癥狀,全身性的癥狀體征包括發熱、膀胱刺激征等,發生的例數較少,提示其他癥狀對疾病診斷不具有代表性。睪丸扭轉發作急性期患側陰囊皮膚發紅、皮溫升高、觸痛、睪丸變硬且處于橫位呈“鐘擺征”,陰囊抬高試驗陽性、提睪反射試驗陰性,出現上述癥狀或體征可輔助判斷睪丸扭轉但不能明確診斷。本研究結果顯示,96例患兒中睪丸質韌50例;患側陰囊皮膚發紅、皮溫升高25例;陰囊抬高試驗陽性42例,陰性20例,34例無記錄;25例精索增粗、縮短,71例無記錄;2例無明顯腫脹體征。提睪肌反射試驗已被證實是診斷睪丸扭轉的獨立因素,睪丸扭轉患者均顯示提睪肌反射陰性[10],提示應對所有陰囊急癥患者的臨床癥狀和體征認真評估,且需注意部分兒童在沒有睪丸扭轉的情況下也不能引出該反射。本研究中提睪肌反射消失8例,其余患者無記錄。根據臨床癥狀,96例患者中初步確定為睪丸扭轉的有72例。
3.2彩色多普勒超聲的診斷價值
彩色多普勒超聲是目前診斷及鑒別診斷睪丸扭轉的重要檢查,睪丸血流消失或者嚴重減少強烈提示睪丸扭轉[1]。在睪丸扭轉的不同階段,血流信號減少與增加均可出現,可能是睪丸扭轉早期僅阻斷了靜脈血管而未阻斷動脈血管,僅表現為靜脈血管擴張、充血,彩超可見正常的充血血流信號,因此出現假陰性。在診斷睪丸扭轉時與健側睪丸認真對比可提高診斷的敏感性和特異性,且彩超操作快速簡便、無損傷。本研究中,96例行彩超檢查的疑似睪丸扭轉患兒有69例提示患側睪丸形態正常但血流信號減少或缺失,提示睪丸扭轉可能,基本確診為睪丸扭轉。結合患兒的臨床癥狀和體征,最終確診睪丸扭轉68例,與陰囊探查結果一致。24例患兒彩超結果顯示附睪增大、變厚,附睪血流信號增多,經彩超24h內再次復查后最終確定20例為急性附睪炎、4例為睪丸扭轉;3例患兒行陰囊探查術后恢復較好、未丟失睪丸,1例因睪丸完全壞死而切除單側睪丸。3例患兒彩超結果顯示睪丸腫塊或腫脹,睪丸內可見低回聲區與豐富血管區,根據其臨床癥狀睪丸腫脹疼痛且提睪反射正常,確診為急性睪丸炎。對20例確診為急性附睪炎的患兒和3例急性睪丸炎患兒給予大劑量抗生素治療,1周后再行彩超檢查,19例患兒治療后患側睪丸、血流信號小于治療前,液性暗區消失,切面回聲仍欠均勻,證實了急性睪丸炎的診斷,有效避免了手術創傷;而4例患兒因誤診而導致睪丸丟失,考慮與睪丸扭轉早期靜脈充血而導致的假陰性有關。雖然24h內再次復查彩超,但由于兒童睪丸內血管少且血流動力學與成人有較大差異,因此容易導致誤診。根據最終檢查結果確定彩超診斷睪丸扭轉的敏感性為94.59%、特異性為90.91%,高于Gevrek等[11]報道的敏感性88.90%、特異性89.96%,可能與本研究排除了可對結果造成誤差的疾病包括過敏性紫癜等有關。陰囊內部若存在出血、水腫或滲出等,可造成陰囊內少量積液,形成超聲圖像所見的睪丸周圍液性暗區環繞[12]。本研究未對過敏性紫癜與急性睪丸炎之間的內在機制進行探討,需要在今后工作中進一步研究。
綜上所述,彩超檢查結合疑似睪丸扭轉患兒的臨床癥狀、體征判斷睪丸扭轉具有較高的敏感性和特異性,可降低睪丸丟失率,提高患兒的生存質量。但由于時間限制、樣本量小,睪丸扭轉的診斷與鑒別診斷較復雜,之后仍需設計更為嚴格的、多中心、大樣本、雙盲的研究進一步分析,以期提高研究結果的準確性、普遍性。

