Wiltse入路內固定與微創經皮內固定治療胸腰椎骨折的近遠期療效比較
曹 參 余潤澤 章玉冰 陶學順
隨著外科微創手術的廣泛開展及微創內固定材料的不斷更新,對于無神經損傷的胸腰椎骨折,微創手術治療逐漸取代常規的后路開放手術成為了臨床首選,與傳統的后正中入路椎弓根螺釘內固定相比,微創手術具有創傷小、恢復快、遠期功能恢復更好等優勢[1-2]。目前臨床上應用最廣泛的兩種微創術式為Wiltse入路椎弓根螺釘內固定與微創經皮椎弓根螺釘內固定術,兩微創術式的對比優劣,現暫無明確定論。本研究回顧性的分析分別采用Wiltse入路內固定和微創經皮內固定治療無神經損傷的單節段胸腰椎骨折65例,比較兩種術式的近遠期療效,以期為臨床選擇提供參考,現將結果報道如下。
1 資料和方法
1.1 一般資料 本研究選擇2016年12月至2018年12月在安徽省第二人民醫院就診的胸腰椎骨折患者65例,其中男39例,女26例,年齡31~56歲,平均(44.58±7.24)歲。納入標準:①單節段新鮮的胸腰椎(T11~L2)骨折患者,國際內固定研究學會(arbeitsge-meinschaft für osteosynthesefragen,AO)分型[3]均為A型;②無神經癥狀,椎管占位<1/3,無需行椎管減壓,美國脊椎損傷協會(American spinal injury association,ASIA)分級[4]均為E級;③胸腰椎脊柱脊髓損傷程度(The thoracolumbar injury severity score,TLICS)評分[5]≥4分;④骨密度T值>-2.5。排除病理性骨折、椎弓根骨折及脊柱畸形者。納入病例按手術入路分為Wiltse入路內固定組、微創經皮內固定組,兩組性別、年齡、骨折節段、AO分型等一般資料比較,差異無統計學意義(P>0.05)。見表1。

表1 兩組患者一般資料對比
1.2 手術方法 Wiltse入路內固定組:麻醉生效后,患者取俯臥位,胸腹部墊軟枕,術野皮膚常規消毒,鋪巾單,覆切口保護膜。取腰背后正中切口,逐層切開皮膚、皮下組織,腰背筋膜外潛行剝離,沿棘突兩側1.5 cm處切開腰背筋膜,自多裂肌與最長肌肌間隙進入,顯露傷椎上下鄰椎兩側關節突外緣,根據Weinstein法,依次植入上下鄰椎兩側共4枚椎弓根螺釘。C臂機透視見螺釘位置及深度滿意。預彎、安裝縱連桿,適度撐開,C臂機透視見傷椎椎體高度恢復,內固定位置滿意。沖洗創腔,仔細止血,清點器械及敷料無誤后,逐層關創,切口內留置引流管兩根。
微創經皮內固定組:麻醉滿意后患者取俯臥位,術野常規消毒、鋪巾,C臂透視確定傷椎上下鄰椎的椎弓根位置,脊柱穿刺針穿入皮膚,到達小關節外側緣和橫突的交點,輕敲穿刺針突破皮質,C臂正側位透視,調整穿刺針至滿意位置,敲擊穿刺針至椎弓根內,確保穿刺針到達椎體后緣時未突破椎弓根內壁,拔出穿刺針內芯,插入導針,拔出外套管,于皮膚穿刺點切開皮膚,擴張器沿導針逐級擴張,依次攻絲、置入4枚空心螺釘,確保螺釘的U型槽位于同一直線上,透視螺釘位置滿意。利用置棒器完成穿棒,透視確認棒的長短合適,擰入遠端頂絲并鎖緊,連接撐開器適度撐開,鎖緊近端頂絲,再次透視確認椎體高度復位滿意,內固定位置良好。清點紗布器械無誤,全層縫合皮膚。
1.3 術后處理 兩組病例均術前常規使用預防性抗菌藥物一次,術后均使用非甾體類抗炎藥常規鎮痛。術后第1天即指導患者進行下肢肌肉及關節運動,術后3天復查攝片,術后1周佩戴腰圍適度下地功能鍛煉。術后3個月、1年復查攝片。
1.4 評價標準 比較兩組病例住院時間及手術相關數據:切口長度、出血量、手術時間、透視次數等。收集患者術前、術后3天及術后1年復查時的X線資料并比較傷椎椎體前緣高度比及矢狀面后凸Cobb角的變化。住院期間及隨訪時收集患者疼痛視覺模擬評分(visual analogue scale,VAS)及腰椎Oswestry功能障礙指數評分 (oswestry disability index,ODI)。其中VAS評分是對患者術后主觀的疼痛感覺進行量化,患者根據自己的主觀疼痛感覺,說出0~10之間的具體數值,分值越高疼痛越重。ODI評分是由10個問題組成,包括疼痛的強度、生活自理、提物、步行、坐位、站立、干擾睡眠、性生活、社會生活、旅游等10個方面的情況,答題得分越高表明功能障礙越嚴重。通過對比圍手術期即術后7~12天內手術相關資料、影像學資料、VAS及ODI評分反應兩組患者近期療效的異同。遠期療效對比則為術后一年復查時的影像學資料、VAS及ODI評分比較。

2 結果
2.1 手術相關指標及住院天數比較 所有患者均順利完成手術,均無血管、神經損傷,切口均一期愈合。Wiltse入路組手術切口長度、術中出血量及住院時間均長/多于微創經皮組,差異有統計學意義(P<0.05)。但Wiltse入路組手術時間及透視次數均小于微創經皮組,差異有統計學意義(P<0.05)。見表2。
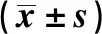
表2 兩組患者手術相關指標及住院天數比較
2.2 不同時間點兩組影像學資料比較 兩組患者不同時間點傷椎前緣高度比組間、交互對比差異無統計學意義(P>0.05),時間對比差異有統計學意義(P<0.05),兩組患者術后3天及術后一年傷椎前緣高度比均高于術前,且術后一年低于術后3天(P均<0.05)。兩組患者不同時間點矢狀面后凸cobb角組間、交互對比差異無統計學意義(P>0.05),時間對比差異有統計學意義(P<0.05),兩組患者術后3天及術后一年矢狀面后凸cobb角均低于術前,且術后一年高于術后3天(P均<0.05)。見表3。
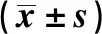
表3 兩組不同時間點傷椎前緣高度比及矢狀面后凸cobb角比較
2.3 不同時間點兩組VAS及ODI評分比較 兩組患者不同時間點VAS評分組間、時間、交互對比,差異均有統計學意義(P<0.05),兩組患者術后1天、術后1周、術后1年的VAS評分均低于術前,且術后1周的評分低于術后1天,術后1年的評分低于術后1周,術后1天經皮組VAS評分低于Wiltse入路組,差異有統計學意義(P<0.05)。兩組患者不同時間點ODI評分組間、交互對比差異無統計學意義(P>0.05),時間對比差異有統計學意義(P<0.05),兩組患者術后1周、術后1年的ODI評分均低于術前,且術后1年的ODI評分低于術后1周(P均<0.05)。見表4。

表4 兩組不同時間點VAS及ODI評分比較分)
2.4 并發癥 兩組患者術后均未出現骨折不愈合、釘棒斷裂、螺釘拔出等并發癥。
2.5 典型病例 圖1為46歲男性患者,系車禍至腰痛活動受限2 h入院,診斷為L1壓縮性骨折(A1型)。于我院行Wiltse入路內固定手術治療,術后近期傷椎高度明顯恢復,后凸畸形矯正,術后遠期一年隨訪時傷椎高度良好,后凸cobb角略有丟失。圖2為47歲男性患者,系摔傷至腰痛活動受限6小時入院,診斷為T12壓縮性骨折(A1型)。于我院行微創經皮內固定手術治療,術后近期傷椎高度明顯恢復,術后遠期一年隨訪時傷椎高度良好。

圖1 Wiltse入路患者胸腰椎正側位X線片

圖2 微創經皮患者胸腰椎正側位X線片
3 討論
隨著脊柱外科技術的快速發展以及微創手術理念的逐年推廣,自Magerl于1982年將經皮椎弓根釘內固定技術應用于脊柱外傷治療以來,微創經皮內固定已經成為單純胸腰椎骨折的重要手術方式之一。另一方面,國內外學者對通過手術入路的創新來完成脊柱骨折的微創治療進行了探索,成功的把最早于1968年由Wiltse提出的肌間隙入路用來治療脊柱骨折,成為了近十年脊柱外科最熱門的入路之一。兩種微創手術內固定方式相同,但方法不同,入路不同,近遠期療效也不盡相同。
通過對比兩組病例圍手術期內的手術相關指標、住院天數、影像學資料、VAS及ODI評分,筆者發現微創經皮手術近期療效更有優勢。兩組病例在術后3天復查時傷椎前緣高度比及后凸Cobb角較術前均得到明顯矯正,兩種術式復位方法及固定節段相同,均是通過跨傷椎的椎弓根螺釘軸向牽開復位,因此近期的影像學改變相同。但是經皮組具有手術切口長度小,術中出血量少,住院時間短等優勢,與高金偉等[6-7]學者研究一致,并且本研究發現微創經皮組在術后早期的疼痛更輕。分析原因,微創經皮內固定手術僅需要4個與微創通道大小等同的1.0~1.5 cm皮膚切口,包括置釘穿棒均是由配套器械經皮下通道完成。因此經皮組在切口長度、術中出血量方面均小于Wiltse入路組,手術創傷小,因此術后早期疼痛低,功能鍛煉早,也就縮短了住院時間。但值得注意的是,創傷更小的微創經皮組在手術時間上并沒有優勢,而且術中的輻射透視次數遠多于Wiltse入路組,與朱亞坤等[8]研究一致。這與微創經皮手術需要頻繁的術中定位,手術過程繁瑣而又程序化,技術學習曲線長密切相關[9- 10],這些因素也制約了微創經皮內固定手術的廣泛普及。
通過對比術后1年的影像學資料、VAS及ODI評分筆者發現,兩組病例遠期療效相同。兩組病例內固定方式相同,因此影像學改變相同。此外本研究發現術后1年復查時兩組病例椎體前緣高度比較術后3天時均有不同程度的丟失,這與患者早期下地時病椎仍然會受到一定的軸向負荷有關。針對這種情況,宣濤等[11]提出聯合傷椎置釘技術可以限制傷椎的后凸趨勢。竇鐵成等[12]認為傷椎經椎弓根椎體內植骨可以防止椎體高度和角度丟失。兩組病例在術后1年的隨訪中均獲得了優良且相似的VAS評分及ODI評分,Wiltse入路組患者遠期生活質量并不差于手術創傷更小的經皮組,分析其原因,Wiltse入路雖然與傳統手術一樣的為后正中切口,但是其操作過程完全符合微創理念,通過椎旁多裂肌與最長肌間隙到達脊柱小關節,直接可顯露出椎弓根螺釘的置釘位置,有效的減少肌肉大范圍的剝離及灼燒,避免了術后椎旁肌的失神經性萎縮和纖維瘢痕化,降低術后遠期醫源性腰背痛的發生。且兩組病例均完整保留后方韌帶復合體,有利于術后脊柱力線重塑及功能的恢復,從而保證遠期生活質量。
綜上所述,Wiltse入路椎弓根螺釘內固定與微創經皮椎弓根螺釘內固定是目前臨床上治療無神經損傷單節段胸腰椎骨折應用最廣泛的兩種微創術式,在遠期可獲得相同且滿意的臨床療效。微創經皮內固定手術創傷更小,術后近期疼痛程度更輕,住院時間短,近期療效更優。但Wiltse入路內固定手術時間短,醫患輻射少,手術易于掌握,且遠期療效同樣肯定,更適合各級醫院廣泛開展。本研究為臨床回顧性觀察研究,可能存在病例選擇偏差,且病例數量有限,具有一定的局限性,后期研究中還需要多中心、前瞻、對照的臨床研究來驗證與完善。

