經尿道雙極等離子前列腺剜除術與經尿道雙級等離子前列腺切除術治療良性前列腺增生的療效比較
肖 瑤
湖南省平江縣第一人民醫院泌尿外科 414500
良性前列腺增生是一種發病率較高的男性泌尿系統疾病,患者多為中老年人。由于前列腺是一種組織構成較復雜的性腺器官,且發病機制復雜,術后容易出現并發癥,影響術后康復,治療難度較大[1]。目前臨床上治療良性前列腺增生多以手術治療為主,前列腺切除術是治療該疾病的首選手術方式,可取得較好的療效,但出血量大、膀胱沖洗時間長及殘留腺體質量大等問題,存在局限性。而隨著微創技術的逐級完善,經尿道雙極等離子前列腺剜除術彌補了前列腺切除術許多不足,已經得到不少臨床醫師的認可與推薦[2]。鑒于此,本文對部分良性前列腺增生患者實施了經尿道雙極等離子前列腺剜除術治療,并與前列腺切除術進行了對比,現將過程和對比結果報道如下。
1 資料與方法
1.1 一般資料 選取本院2015年6月—2019年6月收治并確診的80例良性前列腺增生患者作為觀察對象,隨機分成對照組40例與觀察組40例。觀察組年齡50~80歲,平均年齡(64.12±2.30)歲,術前前列腺質量36.21~77.87g,平均質量(58.12±8.30)g,病程1.5~7.5年,平均病程(5.84±2.14)年;對照組年齡52~83歲,平均年齡(64.79±2.45)歲,術前前列腺質量36.88~78.02g,平均質量(58.26±7.89)g,病程1~7.5年,平均病程(5.74±2.07)年。兩組在年齡、術前前列腺質量和病程等一般情況比較,差異無統計學意義(P>0.05),存在統計學可比性。
1.2 納入標準 (1)經B超、尿培養、病理學檢查、前列腺特異抗原檢查等確診為良性前列腺增生;(2)意識清楚,遵從醫囑,臨床資料完整者;(3)術前前列腺質量<100g;(4)可耐受手術者;(5)患者簽署知情同意書,對本研究過程及目的知情同意,且通過我院醫學倫理委員會的審批。
1.3 排除標準 (1)前列腺特異抗原≥20ng/ml;(2)合并嚴重心、肝、腦、腎、肺等重要臟器功能不全者;(3)身體素質差,對手術不耐受者;(4)前列腺癌或伴上皮內瘤變者。
1.4 手術方法
1.4.1 對照組患者行經尿道雙級等離子前列腺切除術治療,連續硬膜外麻醉后,取截石位,設置電切功率為160W、電凝功率80W,以前列腺中葉5點鐘方向開始,順時針切除至精阜,再從7點鐘方向順時針電切至精阜,切除前列腺中葉;分割切除兩側葉,修整尖部及窩創面,隨后電凝止血,再放置氣囊尿管,沖洗膀胱。
1.4.2 觀察組患者給予經尿道雙極等離子前列腺剜除術治療,術前麻醉、體位選取、參數設置及電切鏡放置方法與對照組相同,使用電切環,切開前列腺尖部的尿道黏膜,逆向撬剝鏡鞘前端部,在增生腺體與外科包膜之間的間隙,對兩側葉及部分中葉進行剜除,穿透至膀胱腔時,將頸部完整保留,同時給予電凝止血,剜除的增生腺體除6點鐘方向外,其余均完全剝離,自上而下快速切除增生組織后,修整創面,吸出組織碎塊,再放置氣囊尿管,沖洗膀胱。
1.5 觀察指標 觀察兩組手術情況指標、并發癥發生情況及手術恢復情況。(1)手術情況指標包括手術時間、術中出血量、膀胱沖洗時間、住院時間、切除腺體質量及留置尿管時間等;(2)隨訪至術后3個月,觀察并記錄并發癥發生情況;(3)手術恢復情況指標包括國際前列腺癥狀評分(International prostate symptom score,IPSS)、殘余尿量、最大尿流率等,其中IPSS評分包括7項問題,每項最高分為5分,分數越高癥狀越嚴重[3]。
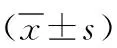
2 結果
2.1 兩組手術情況指標比較 觀察組手術時間、術中出血量、膀胱沖洗時間、住院時間及留置尿管時間等均低于對照組,而切除腺體質量顯著高于對照組(P<0.05),見表1。
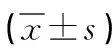
表1 兩組手術情況指標比較
2.2 兩組并發癥發生情況比較 隨訪至術后3個月,兩組術后并發癥發生率對比(30.00%VS 25.00%),差異無統計學意義(χ2=2.187,P=0.339>0.05),見表2。
2.3 兩組手術恢復情況比較 觀察組手術后IPSS及殘余尿量均顯著低于對照組(P<0.05),且最大尿流率顯著高于對照組(P<0.05),見表3。
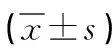
表3 兩組手術恢復情況比較
3 討論
近年來,隨著生活和工作節奏的逐漸加快,良性前列腺增生的發病率亦有逐年升高趨勢,且日趨年輕化[4]。該疾病會擠壓尿道,是中老年男性出現排尿困難的主要原因之一[5],對患者的健康和生活均帶來了較大的困擾。目前臨床上治療良性前列腺增生的方法主要包括藥物保守治療、開腹手術治療及微創手術治療等三種,其中,療效最顯著、安全性最高的是微創手術,而經尿道雙極等離子前列腺剜除術與經尿道雙級等離子前列腺切除術均屬于微創手術,均有較好的臨床療效。其中,經尿道雙級等離子前列腺切除術是利用順向、通道式的切除方式,對增生的前列腺體進行切除,也是患者較多選擇的術式,但該術式可能會因術中清理未徹底,導致術后復發[6]。而剜除術則可解決上述弊端,它作為一種新型經尿道雙級等離子微創手術及切除術的改良術式,大幅度減輕了患者的疼痛感,結合了開腹手術的切除徹底性及經尿道雙級等離子前列腺切除術的微創性等優點,應用范圍更加廣[7]。同時,剜除術中可以更清晰地分辨腺體與包膜之間的界限,降低了增生腺體的難度,縮短了手術時間。因此,本文中對部分良性前列腺增生患者實施了經尿道雙極等離子前列腺剜除術治療。
本文結果發現,觀察組手術時間、術中出血量、膀胱沖洗時間、住院時間及留置尿管時間等均顯著低于對照組,這說明臨床上治療良性前列腺增生患者采用經尿道雙極等離子前列腺剜除術比經尿道雙級等離子前列腺切除術,更能縮短手術、膀胱沖洗、置尿管及住院等時間,并減少出血量。此外,由于本文納入對象的術前前列腺質量均<100g,故經尿道雙極等離子前列腺剜除術在降低術后并發癥的優勢并不明顯,兩組術后并發癥發生率對比,差異無統計學意義(P>0.05)。但觀察組手術后的IPSS及殘余尿量均顯著低于對照組,且最大尿流率顯著高于對照組,這提示經尿道雙極等離子前列腺剜除術比切除術更能快速促進患者術后恢復。這是由于經尿道雙極等離子前列腺剜除術對外科包膜平面的定位更精準、保護程度更大,且術中可及時對出血口進行定位止血,故更有利于對術后的恢復。
綜上所述,為良性前列腺增生患者實施經尿道雙極等離子前列腺剜除術與經尿道雙級等離子前列腺切除術治療,均可取得安全、有效的效果,但前者更能減少手術時間、減少出血、快速促進術后恢復,值得推廣。

