知信行模式對老年結直腸癌腹腔鏡術后患者胃腸功能及心理狀態的影響
戶艷麗 郭利偉
目前腔鏡技術的應用降低了術后疼痛和臥床時間,但由于患者對于結直腸癌的預后認知不足,導致患者術后心理應激表現有加重的趨勢[1],并且影響胃腸功能的恢復,因此增加對圍手術期管理至關重要。羅伊適應模式是一種提高患者對環境和心理適應性的管理模式,能夠具體分析患者心理應激的適應水平和階段;知信行模式管理是由疾病認知和信念干預以改善患者的行為,從致病因素、疾病治療和術后管理等多方面增強患者對自身病情的了解[2]。為探究知信行模式對老年結直腸癌腹腔鏡術后患者胃腸功能及心理狀態的影響進行本研究,現報告如下。
1 資料與方法
1.1 研究對象 選取2018年3月至2019年10月老年結直腸癌腹腔鏡術后患者。納入標準:符合結直腸癌診斷標準[3];行腹腔鏡手術;年齡≥65周歲。排除標準:存在嚴重心、腦、腎等器官功能障礙;病例脫落。最終納入137例患者,利用隨機數字表法分為兩組,對照組68例,男38例,女30例;年齡66~73歲,平均年齡(68.3±2.1)歲;受教育程度:小學及以下35例,中學水平26例,大學及以上7例。觀察組69例,男41例,女28例;年齡65~72歲,平均年齡(67.9±2.2)歲;受教育程度:小學及以下38例,中學水平25例,大學及以上6例。兩組在性別、年齡、受教育程度上差異無統計學意義(P>0.05),具有可比性。本研究已通過我院倫理委員會批準,所有患者及家屬均簽署知情同意書。
1.2 方法 對照組采用羅伊適應模式管理,具體如下。①術前評估:對患者進行行為學、影響因素的評估,分析患者出現的行為是適應性還是無效性行為。②原因探索:對于患者出現無效性行為,需要分析其導致無效性的原因,探索管理策略,按照管理診斷的次序進行原因排列。③針對患者焦慮和抑郁等負性情緒,術后向其展示結直腸癌治療成功病例,幫助患者抒發不良情緒。④加強患者自我管理能力,指導對患者的腹部傷口管理、排氣排便管理以及飲食管理,促進早期胃腸功能的恢復。該模式由入院持續至術后1周。
觀察組采用知信行模式管理,具體如下。①認知管理:根據患者不同的受教育程度進行知識宣教,向患者發放結直腸癌知識宣傳手冊,向患者展示結直腸癌腹腔鏡的優勢以及術后的并發癥預防和管理。②樹立信念:利用成功案例和心理干預疏導患者術后不良情緒,提高患者對于治療和預后的信心,從而改善術后腸道功能。③行為干預:加強對行為的管理,指導患者改變排便習慣,適應術后情況;鼓勵患者術后常規下床運動,減少腸粘連等并發癥。該模式由入院持續至術后1周。
1.3 觀察指標與評價標準 ①胃腸功能:收集兩組腸鳴音出現時間、禁食時間、首次排氣時間和排便時間。②心理狀態:采用漢密頓焦慮量表(HAMA)和漢密頓抑郁量表(HAMD)評估患者心理狀態,總分均56分,分數越高代表焦慮、抑郁程度越嚴重。③采用睡眠自測AIS量表對術前和術后1周睡眠質量進行評價,該量表檢測每周至少經歷3次的項目,共8個條目,每個條目0~3分,≥6分表示出現睡眠障礙,且分數越高代表失眠越嚴重。
1.4 統計學方法 采用SPSS 20.0進行數據分析,計量資料采用(±s)表示,組間比較采用t檢驗。計數資料采用頻數(率)表示,組間比較采用卡方檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組患者術后胃腸功能比較 觀察組術后腸鳴音出現時間、首次排氣時間和排便時間均早于對照組(P <0.001)、禁食時間短于對照組(P<0.001),見表1。
2.2 兩組患者HAMA和HAMD評分比較 觀察組術 后1 周HAMA 和HAMD 評 分 均 低 于 對 照 組(P<0.001),見表2。
2.3 兩組患者睡眠質量評分比較 術后1周,觀察組AIS量表評分≥6分占比低于對照組(P<0.05),見表3。
表1 兩組患者術后胃腸功能比較(±s) 單位:h
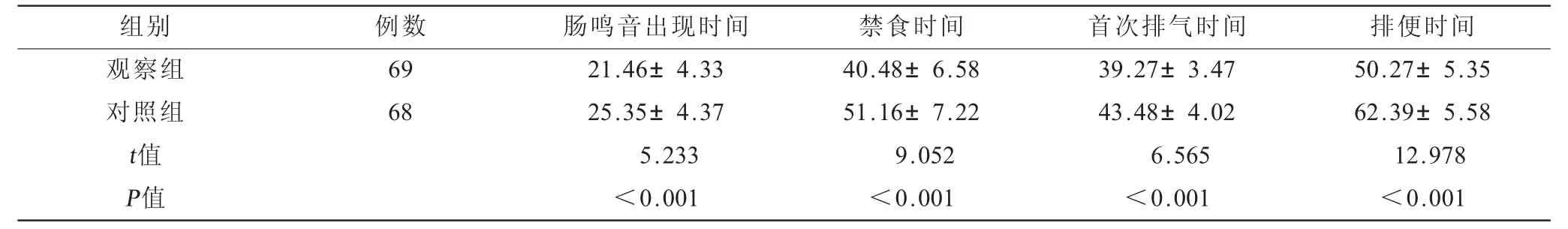
表1 兩組患者術后胃腸功能比較(±s) 單位:h
組別 例數 腸鳴音出現時間 禁食時間 首次排氣時間 排便時間觀察組 69 21.46±4.33 40.48±6.58 39.27±3.47 50.27±5.35對照組 68 25.35±4.37 51.16±7.22 43.48±4.02 62.39±5.58 t值 5.233 9.052 6.565 12.978 P值 <0.001 <0.001 <0.001 <0.001
表2 兩組患者HAMA和HAMD評分比較(±s) 單位:分
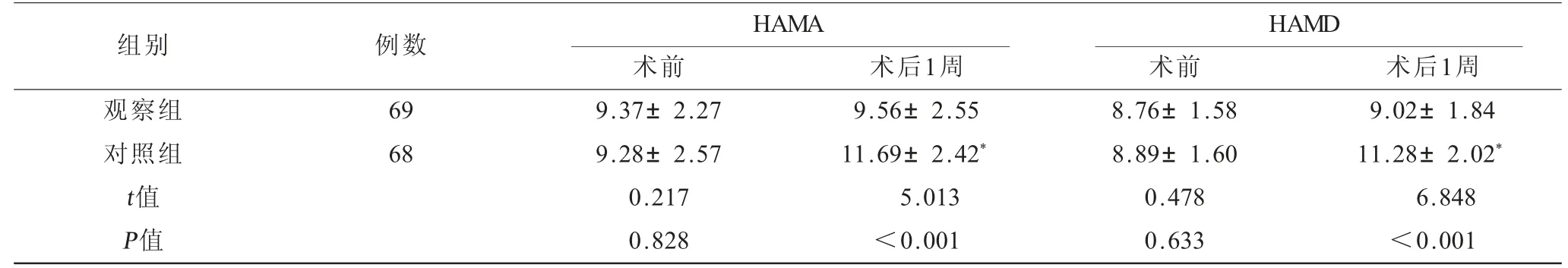
表2 兩組患者HAMA和HAMD評分比較(±s) 單位:分
注:HAMA=漢密頓焦慮量表,HAMD=漢密頓抑郁量表;與組內術前相比,*P<0.05。
組別 例數 HAMA HAMD術前 術后1周 術前 術后1周觀察組 69 9.37±2.27 9.56±2.55 8.76±1.58 9.02±1.84對照組 68 9.28±2.57 11.69±2.42* 8.89±1.60 11.28±2.02*t值 0.217 5.013 0.478 6.848 P值 0.828 <0.001 0.633 <0.001
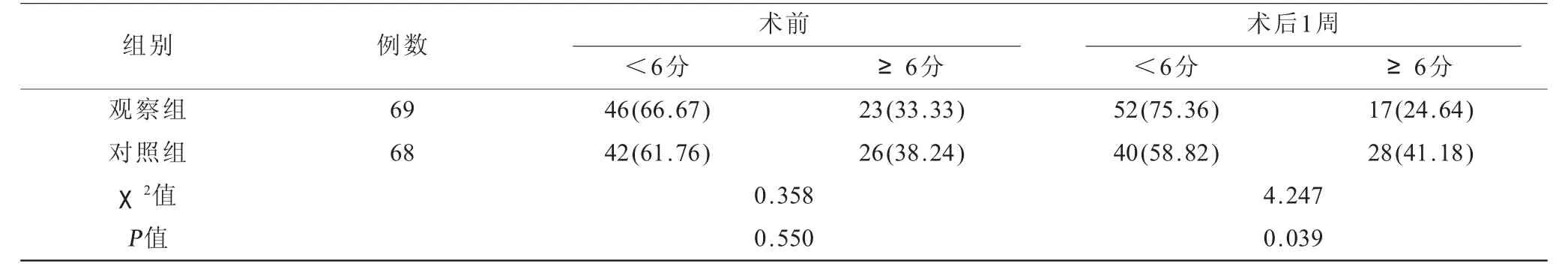
表3 兩組患者睡眠質量評分比較[n(%)] 單位:分
3 討論
圍手術期結直腸癌患者的管理可以增強患者營養,預防某些并發癥,同時早期對老年結直腸癌腹腔鏡術患者進行干預,能夠提高患者免疫狀態,增強免疫功能[4]。羅伊適應模式偏向于“適應刺激”,通過前期評估明確患者出現的行為是否屬于無效性行為,重點是管理人員進行干預[5],但是在臨床應用中發現,羅伊模式中適應自我概念的形成需要較長時間,通過生理功能、自我概念、角色功能和相互依賴才能完成轉化[6],不利于圍手術期的短期管理。由于老年結直腸癌腹腔鏡術患者既要面對癌癥的恐懼,又要受到手術的創傷,因此知信行模式會增加其對于疾病本身的認知,以正性的信念對待治療,可能會促進術后的康復。
本研究觀察組術后腸鳴音出現時間、首次排氣時間和排便時間均早于對照組、禁食時間短于對照組,說明與羅伊適應模式相比,知信行模式更有利于老年結直腸癌腹腔鏡術后胃腸功能的恢復。羅伊適應模式需要患者從心理學角度出發,在面對疾病和手術時轉換角色,調整內心適應狀態,以求達到改善軀體癥狀,促進術后胃腸功能的效果,但是與知信行模式相比,患者從適應角色到轉換角色需要的時間較長[7],而知信行模式能夠以提高患者的認知和增強治療信念為出發點,降低了角色適應的難度,更容易改善軀體癥狀,促進其短期適應[8]。
本研究觀察組HAMA和HAMD評分均低于對照組,觀察組AIS量表評分≥6分占比低于對照組,說明知信行模式能夠改善老年結直腸癌腹腔鏡術后心理狀態,改善睡眠障礙。羅伊適應模式的重要概念容易混淆不清,在實踐中對無效性行為的干預,缺少了提高認知以降低負性情緒的干預[9-10],而知信行模式提高了患者對疾病和手術的認知,增強整體治療信念以至于主動配合治療,理論簡單易推廣,更有利于對負性情緒的評估和預防。
綜上所述,知信行模式更能夠改善老年結直腸癌腹腔鏡術后患者胃腸功能,降低負性情緒,保障睡眠質量。

